Ahli medis artikel
Publikasi baru
Fraktur rahang atas
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
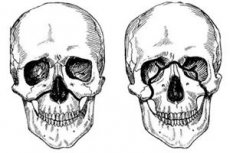
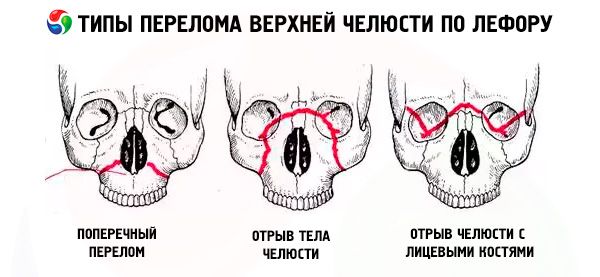
Fraktur maksila biasanya mengikuti salah satu dari tiga garis khas dengan resistensi paling rendah yang dijelaskan oleh Le Fort: atas, tengah, dan bawah. Garis-garis ini umumnya disebut garis Le Fort (Le Fort, 1901).
- Le Fort I - garis bawah, memiliki arah dari dasar aperture piriform secara horizontal dan kembali ke prosesus pterigoid tulang sphenoid. Jenis fraktur ini pertama kali dijelaskan oleh Guerin, dan Le Fort juga menyebutkannya dalam karyanya, sehingga fraktur di sepanjang garis bawah seharusnya disebut fraktur Guerin-Le Fort.
- Le Fort II - garis tengah, melintasi tulang hidung, dasar orbit, tepi infraorbital, dan kemudian turun sepanjang sutura zygomaticomaxillary dan prosesus pterigoid tulang sphenoid.
- Le Fort III adalah garis atas dengan kekuatan paling rendah, melintasi pangkal tulang hidung, dasar rongga mata, tepi luarnya, lengkungan tulang zygomatik, dan prosesus pterigoid tulang sphenoid.
Pada kasus fraktur Le Fort I, hanya lengkung gigi rahang atas beserta prosesus palatina yang dapat digerakkan; pada kasus fraktur Le Fort II, seluruh rahang atas dan hidung dapat digerakkan, dan pada kasus fraktur Le Fort III, seluruh rahang atas beserta hidung dan tulang zygomatik. Mobilitas yang ditunjukkan dapat bersifat unilateral atau bilateral. Pada kasus fraktur unilateral rahang atas, mobilitas fragmen kurang jelas dibandingkan pada kasus fraktur bilateral.
Fraktur rahang atas, terutama di sepanjang garis Le Fort III, sering kali disertai dengan kerusakan pada dasar tengkorak, gegar otak, memar, atau kompresi otak. Kerusakan rahang dan otak secara bersamaan sering kali merupakan akibat dari trauma yang parah dan parah: pukulan ke wajah dengan benda berat, kompresi, jatuh dari ketinggian. Kondisi pasien dengan fraktur rahang atas diperburuk secara signifikan oleh kerusakan pada dinding sinus paranasal, bagian hidung faring, telinga tengah, meningen, fosa kranial anterior dengan tulang hidung yang tertancap di dalamnya, dan dinding sinus frontal. Sebagai akibat dari fraktur dinding sinus ini atau labirin etmoid, emfisema jaringan subkutan di rongga mata, dahi, dan pipi dapat terjadi, yang dimanifestasikan oleh gejala khas krepitus. Remuk atau pecahnya jaringan lunak wajah sering diamati.
 [ 1 ]
[ 1 ]
Gejala rahang atas retak
Fraktur dasar tengkorak disertai dengan gejala "kacamata berdarah", sufusi subkonjungtiva (perendaman darah), hematoma retroaurikular (jika terjadi fraktur fosa kranial tengah), perdarahan dan terutama likuor dari telinga dan hidung, disfungsi saraf kranial dan gangguan neurologis umum. Paling sering, cabang-cabang saraf trigeminal, wajah dan okulomotor rusak (kehilangan kepekaan, gangguan ekspresi wajah, nyeri saat menggerakkan bola mata ke atas atau ke samping, dll.).
Kecepatan perkembangan hematoma mempunyai nilai diagnostik yang tinggi: cepat mengindikasikan asal lokalnya, dan lambat - lebih dari 1-2 hari - merupakan ciri pendarahan tidak langsung dan dalam, misalnya fraktur dasar tengkorak.
Diagnosis fraktur rahang atas, dibandingkan dengan cedera rahang bawah, merupakan tugas yang lebih kompleks, karena sering kali disertai dengan peningkatan cepat pembengkakan jaringan lunak (kelopak mata, pipi) dan pendarahan intra-jaringan.
Gejala yang paling umum dari fraktur rahang atas:
- pemanjangan atau pendataran bagian tengah wajah akibat pergeseran rahang yang robek ke bawah atau ke dalam (belakang);
- nyeri saat mencoba menutup gigi;
- maloklusi;
- pendarahan dari hidung dan mulut.
Yang terakhir ini terutama terlihat pada fraktur di sepanjang garis Le Fort III. Selain itu, fraktur rahang atas sering kali berdampak, yang membuatnya sulit untuk mendeteksi gejala utama fraktur tulang apa pun - perpindahan fragmen dan mobilitas patologisnya. Dalam kasus seperti itu, diagnosis dapat dibantu dengan perataan sepertiga tengah wajah, maloklusi, dan gejala step, yang terungkap dengan palpasi tepi orbit, lengkungan zygomatik, dan punggung zygomatik-alveolar (area tempat proses zygomatik rahang atas dan proses maksilaris tulang zygomatik bergabung) dan disebabkan oleh pelanggaran integritas formasi tulang ini.
Untuk meningkatkan akurasi diagnosis fraktur rahang atas, perlu diperhatikan nyeri saat palpasi pada titik-titik berikut, yang berhubungan dengan area peningkatan ekstensibilitas dan kompresi tulang:
- nasal superior - di pangkal akar hidung;
- hidung bagian bawah - di dasar septum hidung;
- supraorbital - sepanjang tepi atas rongga mata;
- ekstraorbital - di tepi luar rongga mata;
- infraorbital - sepanjang tepi bawah rongga mata;
- zigomatik;
- melengkung - pada lengkungan zygomatik;
- tuberal - pada tuberkulum rahang atas;
- zygomatic-alveolar - di atas area gigi atas ke-7;
- anjing;
- palatine (titik diraba dari sisi rongga mulut).
Gejala mobilitas fragmen rahang atas dan "langit-langit yang mengambang" dapat diidentifikasi sebagai berikut: dokter memegang kelompok gigi anterior dan langit-langit dengan jari-jari tangan kanannya, dan meletakkan tangan kirinya di pipi dari luar; kemudian membuat gerakan goyang ringan ke depan-bawah dan ke belakang. Dalam kasus fraktur yang terdampak, mobilitas fragmen tidak dapat ditentukan dengan cara ini. Dalam kasus ini, perlu untuk meraba proses pterigoid tulang sphenoid; dalam kasus ini, pasien biasanya merasakan nyeri, terutama dalam kasus fraktur di sepanjang garis Le Fort II dan III, kadang-kadang disertai dengan sejumlah gejala yang disebutkan di atas dari fraktur dasar tengkorak, labirin etmoid, tulang hidung, dinding bawah rongga mata dan tulang zygomatik.
Pada pasien dengan cedera rahang atas dan tulang frontal, fraktur dinding sinus maksilaris, rahang bawah dan tulang zygomatik, labirin etmoid, dan septum hidung mungkin terjadi. Oleh karena itu, dengan fraktur gabungan dasar tengkorak, rahang atas, tulang zygomatik, septum hidung, dan tulang lakrimal, lakrimasi hebat dan likuor dari hidung dan telinga dapat terjadi.
Kombinasi fraktur rahang atas dengan kerusakan traumatis pada bagian tubuh lain dalam banyak kasus secara klinis dimanifestasikan oleh sindrom yang sangat parah berupa saling memperburuk dan tumpang tindih. Pasien dengan kombinasi seperti itu harus diklasifikasikan sebagai korban dengan peningkatan risiko mengembangkan komplikasi septik umum tidak hanya di daerah maksilofasial, tetapi juga di fokus kerusakan lain yang terlokalisasi jauh (sebagai akibat dari metastasis infeksi), termasuk yang tertutup yang tidak memiliki hubungan anatomi langsung dengan rahang, rongga mulut, wajah.
Banyak pasien dengan fraktur rahang atas mengalami beberapa derajat neuritis traumatik pada cabang infraorbital saraf trigeminal; beberapa korban mengalami penurunan rangsangan listrik gigi pada sisi cedera dalam jangka waktu lama.
Yang memiliki arti penting diagnostik adalah pendeteksian melalui palpasi ketidakteraturan pada tepi rongga mata (tonjolan seperti anak tangga), tulang zygomatik-alveolar, jahitan nasolabial, serta perubahan pada tepi rahang atas selama radiografi dalam proyeksi aksial dan frontal.
Hasil dari fraktur rahang
Hasil dari fraktur rahang bergantung pada banyak faktor: usia dan kondisi umum korban sebelum cedera, adanya sindrom saling memperburuk, situasi lingkungan di area tempat tinggal permanen korban; khususnya, pada adanya ketidakseimbangan unsur mineral dalam air dan makanan (GP Ruzin, 1995). Dengan demikian, menurut GP Ruzin, pada penduduk di berbagai daerah di wilayah Ivano-Frankivsk, perjalanan fraktur dan sifat proses metabolisme yang dipelajari hampir identik dan dapat dianggap optimal, sedangkan di wilayah Amur, proses regenerasi jaringan tulang dan reaksi metabolisme lebih lambat. Frekuensi dan sifat komplikasi bergantung pada periode adaptasi individu di area ini. Indikator yang digunakannya: indeks respons inflamasi (IRI), indeks metabolik (MI), indeks regenerasi (RI) - memungkinkan analisis totalitas perubahan dalam indikator yang dipelajari bahkan dalam kasus di mana perubahan di masing-masing indikator tidak melampaui norma fisiologis. Oleh karena itu, penggunaan indeks IVR, MI dan RI memungkinkan untuk memprediksi perjalanan fraktur, perkembangan komplikasi inflamasi-infeksi, untuk menyusun rencana perawatan bagi pasien untuk mengoptimalkan proses metabolisme, mencegah komplikasi dan memantau kualitas perawatan dengan mempertimbangkan karakteristik pasien dan kondisi eksternal. Misalnya, untuk wilayah Ivano-Frankivsk, nilai kritis indeks adalah: IVR - 0,650, MI - 0,400, RI - 0,400. Jika angka yang lebih rendah diperoleh, terapi korektif diperlukan. Optimalisasi metabolik tidak diperlukan jika IVR> 0,6755, MI> 0,528, RI> 0,550. Penulis telah menetapkan bahwa di berbagai wilayah nilai indeks dapat bervariasi tergantung pada kondisi medis-geografis dan biogeokimia yang harus diperhitungkan saat menganalisisnya. Dengan demikian, di wilayah Amur nilai-nilai ini lebih rendah daripada di wilayah Ivano-Frankivsk. Itulah sebabnya disarankan untuk melakukan penilaian IVR, MI dan RI bersamaan dengan pemeriksaan klinis dan radiologis pasien dalam 2-4 hari pertama setelah cedera - untuk mengidentifikasi tingkat awal potensi regeneratif dan meresepkan terapi korektif yang diperlukan, pada hari ke 10-12 - untuk mengklarifikasi perawatan yang dilakukan, pada hari ke 20-22 - untuk menganalisis hasil perawatan dan memprediksi karakteristik rehabilitasi.
Menurut GP Ruzin, di daerah dengan kondisi hipo dan ketidaknyamanan, adanya ketidakseimbangan komponen mineral dan komposisi asam amino protein selama periode adaptasi, perlu untuk memasukkan anabolik dan adaptogen dalam kompleks perawatan. Di antara semua faktor fisik yang digunakannya, radiasi laser memiliki efek positif yang paling menonjol.
Berdasarkan penelitiannya, penulis merangkum rekomendasi praktis sebagai berikut:
- Disarankan untuk menggunakan tes yang mengkarakterisasi kondisi metabolisme dan proses reparatif: indeks respons inflamasi (IRI), indeks metabolik (MI), indeks regenerasi (RI).
- Jika IVR di bawah 0,675, perlu menggunakan antibiotik osteotropik; jika IVR di atas 0,675, dengan imobilisasi yang tepat waktu dan memadai, terapi antibiotik tidak diindikasikan.
- Jika nilai MI dan RI kurang dari 0,400, diperlukan terapi yang mencakup kompleks obat dan agen yang merangsang metabolisme protein dan mineral.
- Pada nilai IVR rendah, penggunaan prosedur termal lokal (UHF) dikontraindikasikan sampai fokus inflamasi teratasi atau dikeringkan.
- Saat merawat pasien dengan fraktur rahang bawah dalam kondisi medis dan geografis yang tidak menguntungkan, terutama selama masa adaptasi, adaptogen, anabolik, dan antioksidan harus diresepkan.
- Untuk mengatasi infiltrat dengan cepat dan mengurangi durasi nyeri, disarankan untuk menggunakan penyinaran laser pada 5-7 hari pertama setelah cedera.
- Untuk mengoptimalkan penanganan pasien fraktur rahang bawah dan memperpendek lamanya waktu perawatan di rumah sakit, maka perlu diselenggarakan ruang rehabilitasi dan menjamin kontinuitas pada seluruh tahapan perawatan.
Dengan perawatan pra-rumah sakit, medis, dan khusus yang tepat waktu, hasil fraktur rahang pada orang dewasa cukup baik. Misalnya, VF Chistyakova (1980), yang menggunakan kompleks antioksidan untuk perawatan fraktur rahang bawah tanpa komplikasi, mampu mengurangi lamanya rawat inap pasien di rumah sakit hingga 7,3 hari rawat inap, dan VV Lysenko (1993), saat merawat fraktur terbuka, yaitu yang jelas terinfeksi mikroflora oral, menggunakan aerosol busa nitazol intraoral, mengurangi persentase osteomielitis traumatis hingga 3,87 kali, yang juga mengurangi periode penggunaan antibiotik. Menurut KS Malikov (1983), ketika membandingkan gambaran radiografi dari proses regenerasi reparatif rahang bawah dengan indeks autoradiografi, pola spesifik dalam metabolisme mineral tulang ditetapkan: peningkatan intensitas penyertaan isotop radioaktif 32 P dan 45 Ca dalam regenerasi tulang rahang bawah yang rusak disertai dengan munculnya area kalsifikasi radiografi di bagian terminal fragmen; dinamika penyerapan radiofarmasi terjadi dalam bentuk dua fase konsentrasi maksimum senyawa berlabel 32 P dan 45 Ca di zona cedera. Saat fragmen tulang sembuh dalam fraktur rahang bawah, tingkat intensitas penyertaan isotop 32 P, 45 Ca di zona cedera meningkat. Konsentrasi maksimum senyawa radioaktif osteotropik di bagian terminal fragmen diamati pada hari ke-25 setelah cedera rahang. Akumulasi unsur makro dan mikro di bagian terminal fragmen rahang bawah memiliki karakter fasik. Peningkatan pertama dalam konsentrasi mineral diamati pada hari ke 10-25, yang kedua pada hari ke 40-60. Pada tahap regenerasi reparatif selanjutnya (120 hari), metabolisme mineral di zona fraktur mulai secara bertahap mendekati parameter normal, dan pada hari ke 360 sepenuhnya dinormalisasi, yang sesuai dengan proses reorganisasi akhir kalus tulang yang menghubungkan fragmen rahang bawah. Penulis menemukan bahwa penyelarasan anatomi fragmen yang tepat waktu dan benar dan fiksasi bedah yang andal (misalnya, dengan jahitan tulang) mengarah pada fusi tulang awal (25 hari) dari fragmen rahang bawah dan pemulihan (setelah 4 bulan) dari struktur normal jaringan tulang yang baru terbentuk, dan studinya dengan metode penelitian biokimia dan spektral dibandingkan dengan data morfologi dan autoradiografi menunjukkan bahwa tingkat kejenuhan struktur mikro kalus dengan mineral secara bertahap meningkat dengan meningkatnya kematangan jaringan tulang.
Bila pengobatan kompleks tidak diberikan tepat waktu, dapat terjadi komplikasi peradangan seperti yang disebutkan di atas dan komplikasi lainnya (sinusitis, radang sendi, granuloma migrasi, dll.), terbentuknya sendi palsu, terjadi perubahan kosmetik pada wajah, timbul gangguan mengunyah dan bicara, serta timbul penyakit non-peradangan lain yang memerlukan pengobatan kompleks dan jangka panjang.
Pada kasus fraktur rahang ganda pada orang lanjut usia dan pikun, sering terjadi fusi tertunda, pseudoarthrosis, osteomielitis, dan sebagainya.
Dalam beberapa kasus, penanganan komplikasi pascatrauma memerlukan penggunaan struktur ortopedi kompleks yang sesuai dengan sifat gangguan fungsional dan anatomi-kosmetik, serta operasi rekonstruksi (osteoplasti, refraktura dan osteosintesis, artroplasti, dan lain-lain).
Diagnosis fraktur rahang atas
Diagnosis fraktur maksilaris dengan sinar-X sering kali sangat sulit, karena sinar-X pada proyeksi lateral memperlihatkan superposisi dua tulang maksilaris. Oleh karena itu, sinar-X maksilaris biasanya diambil hanya dalam satu proyeksi (sagital) (sinar-X survei), dan perhatian harus diberikan pada kontur tulang alveolar zygomatik, tepi infraorbital, dan tepi sinus maksilaris. Pelanggarannya (berbelit-belit dan zig-zag) menunjukkan fraktur maksilaris.
Jika terjadi disjungsi kraniofasial (fraktur sepanjang garis Le Fort III), radiografi kerangka wajah dalam proyeksi aksial sangat membantu dalam menegakkan diagnosis. Dalam beberapa tahun terakhir, tomografi dan radiografi panoramik juga telah berhasil digunakan.
Dalam beberapa tahun terakhir, teknologi diagnostik (tomografi komputer, pencitraan resonansi magnetik) telah muncul yang memungkinkan diagnosis kerusakan pada tengkorak wajah dan tengkorak secara bersamaan. Dengan demikian, Y. Raveh dkk. (1992), T. Vellemin, I. Mario (1994) membagi fraktur tulang frontal, maksilaris, etmoid, dan rongga mata menjadi dua jenis dan satu subtipe - (1a). Tipe I meliputi fraktur fronto-nasal-etmoid dan medial-orbital tanpa kerusakan pada tulang dasar tengkorak. Pada subtipe 1a, kerusakan pada dinding medial kanal optik dan kompresi saraf optik juga terjadi.
Tipe II meliputi fraktur frontal-nasal-etmoid dan medial-orbital yang melibatkan dasar tengkorak; dalam kasus ini, bagian dalam dan luar tengkorak wajah dan tengkorak rusak dengan perpindahan intrakranial dinding posterior sinus frontal, bagian anterior dasar tengkorak, dinding atas orbit, tulang temporal dan sphenoid, dan daerah sella turcica; terdapat ruptur dura mater. Jenis cedera ini ditandai dengan kebocoran cairan serebrospinal, tonjolan hernia jaringan otak dari celah fraktur, pembentukan telecanthus bilateral dengan penyebaran daerah interorbital, dan kompresi dan kerusakan saraf optik.
Diagnostik terperinci seperti itu terhadap trauma kraniofasial yang kompleks memungkinkan, 10-20 hari setelah cedera, untuk membandingkan fragmen tulang dasar tengkorak dan wajah secara bersamaan, yang memungkinkan untuk mengurangi lamanya tinggal di rumah sakit bagi korban dan jumlah komplikasi.
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Siapa yang harus dihubungi?
Memberikan bantuan kepada korban trauma maksilofasial
Penanganan pasien dengan fraktur rahang melibatkan pemulihan bentuk dan fungsi rahang yang hilang secepat mungkin. Solusi untuk masalah ini meliputi tahap-tahap utama berikut:
- penyelarasan fragmen yang bergeser,
- mengamankannya pada posisi yang benar;
- stimulasi regenerasi jaringan tulang di area fraktur;
- pencegahan berbagai jenis komplikasi (osteomielitis, pseudoarthrosis, sinusitis traumatis, phlegmon atau abses perimaksiler, dll.).
Perawatan khusus untuk fraktur rahang harus diberikan sedini mungkin (dalam beberapa jam pertama setelah cedera), karena reposisi dan fiksasi fragmen yang tepat waktu memberikan kondisi yang lebih baik untuk regenerasi tulang dan penyembuhan jaringan lunak yang rusak di rongga mulut, dan juga membantu menghentikan pendarahan primer dan mencegah perkembangan komplikasi inflamasi.
Penyelenggaraan pertolongan kepada korban trauma maksilofasial harus menjamin kelangsungan tindakan medis sepanjang perjalanan korban dari tempat kejadian ke fasilitas medis dengan evakuasi wajib ke tempat tujuan. Cakupan dan sifat pertolongan yang diberikan dapat berbeda-beda, tergantung pada situasi di tempat kejadian, lokasi pusat dan fasilitas medis.
Perbedaan dibuat antara:
- pertolongan pertama, yang diberikan langsung di tempat kejadian perkara, di tempat pelayanan kesehatan, dan dilakukan oleh korban (atas dasar pertolongan mandiri atau gotong royong), petugas, atau instruktur medis;
- perawatan pra-medis yang diberikan oleh paramedis atau perawat dan ditujukan untuk melengkapi tindakan pertolongan pertama;
- pertolongan medis pertama, yang harus diberikan, jika memungkinkan, dalam waktu 4 jam sejak saat cedera; dilakukan oleh dokter non-spesialis (di rumah sakit distrik pedesaan, di pusat-pusat medis, dan stasiun ambulans);
- perawatan bedah yang memenuhi syarat, yang harus diberikan di institusi medis paling lambat 12-18 jam setelah cedera;
- perawatan khusus yang harus diberikan di lembaga khusus dalam waktu satu hari setelah cedera. Jangka waktu yang diberikan untuk menyediakan berbagai jenis perawatan adalah optimal.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Pertolongan pertama di tempat kejadian
Hasil yang baik dari penanganan cedera maksilofasial sangat bergantung pada kualitas dan ketepatan waktu pertolongan pertama. Tidak hanya kesehatan, tetapi terkadang nyawa korban, terutama jika terjadi pendarahan atau asfiksia, bergantung pada pengaturan yang tepat. Seringkali, salah satu ciri utama cedera maksilofasial adalah perbedaan antara jenis korban dan tingkat keparahan cedera. Perlu untuk menarik perhatian masyarakat terhadap ciri ini dengan melakukan pekerjaan pendidikan kesehatan (dalam sistem Palang Merah, selama kelas pertahanan sipil).
Pelayanan medis hendaknya memberi perhatian besar terhadap pelatihan teknik pertolongan pertama, terutama bagi pekerja pada sektor industri yang angka kejadian kecelakaannya cukup tinggi (pertambangan, pertanian, dan lain-lain).
Saat memberikan pertolongan pertama pada korban yang mengalami cedera wajah di tempat kejadian, pertama-tama korban harus dibaringkan dalam posisi yang mencegah asfiksia, yaitu dengan membaringkannya dalam posisi miring, dengan kepala menghadap ke arah cedera atau tengkurap. Kemudian, luka harus ditutup dengan perban aseptik. Jika terjadi luka bakar kimia pada wajah (asam atau basa), permukaan yang terbakar harus segera dicuci dengan air dingin untuk menghilangkan sisa-sisa zat penyebab luka bakar.
Setelah pertolongan pertama diberikan di tempat kejadian kejadian (pos medis), korban dievakuasi ke pos pertolongan medis, di mana pertolongan pertama diberikan oleh tenaga medis tingkat menengah.
Banyak pasien dengan cedera maksilofasial dapat secara mandiri mencapai pusat medis yang terletak di dekat lokasi kejadian (pusat kesehatan pabrik, pabrik). Korban yang tidak dapat bergerak secara mandiri diangkut ke institusi medis sesuai dengan aturan untuk mencegah asfiksia dan pendarahan.
Pertolongan pertama untuk cedera pada daerah maksilofasial dapat diberikan oleh petugas medis tingkat menengah yang dipanggil ke tempat kejadian kejadian.
 [ 9 ]
[ 9 ]
Pertolongan pertama
Seperti halnya pertolongan darurat, pertolongan penyelamatan jiwa diberikan di tempat kejadian kecelakaan, di posko medis, di pusat kesehatan, pos paramedis, dan pos paramedis-obstetrik. Dalam hal ini, upaya yang harus dilakukan terutama adalah menghentikan pendarahan, mencegah asfiksia, dan syok.
Tenaga medis tingkat menengah (teknisi gigi, paramedis, bidan, perawat) harus mengetahui dasar-dasar mendiagnosis cedera wajah, unsur pertolongan pertama, dan hal spesifik dalam mengangkut pasien.
Jumlah perawatan pra-rumah sakit bergantung pada sifat cedera, kondisi pasien, lingkungan tempat perawatan ini diberikan, dan kualifikasi pekerja medis.
Petugas medis harus menentukan waktu, tempat, dan keadaan cedera; setelah memeriksa korban, membuat diagnosis awal dan melakukan sejumlah tindakan terapeutik dan pencegahan.
Melawan pendarahan
Jaringan pembuluh darah yang kaya di daerah maksilofasial menciptakan kondisi yang menguntungkan bagi terjadinya pendarahan pada cedera wajah. Pendarahan dapat terjadi tidak hanya ke luar atau ke dalam rongga mulut, tetapi juga ke dalam jaringan yang lebih dalam (laten).
Jika terjadi pendarahan dari pembuluh darah kecil, luka dapat ditutup dengan tampon dan perban tekan dipasang (jika tidak menyebabkan ancaman asfiksia atau perpindahan fragmen rahang). Perban tekan dapat digunakan untuk menghentikan pendarahan pada sebagian besar cedera di daerah maksilofasial. Jika terjadi cedera pada cabang besar arteri karotis eksterna (lingual, wajah, maksilaris, temporal superfisial), pendarahan sementara dapat dihentikan dalam perawatan darurat dengan menggunakan tekanan jari.
Pencegahan asfiksia dan cara penanggulangannya
Pertama-tama, perlu untuk menilai kondisi pasien dengan benar, dengan memperhatikan sifat pernapasan dan posisinya. Dalam kasus ini, asfiksia dapat dideteksi, yang mekanismenya mungkin berbeda:
- perpindahan lidah ke belakang (dislokasi);
- penutupan lumen trakea oleh bekuan darah (obstruktif);
- kompresi trakea oleh hematoma atau jaringan edematous (stenotik);
- penutupan pintu masuk ke laring dengan lipatan jaringan lunak yang menggantung dari langit-langit atau lidah (katup);
- aspirasi darah, muntahan, tanah, air, dan lain-lain (aspirasi).
Untuk mencegah asfiksia, pasien harus duduk, sedikit membungkuk ke depan dan menundukkan kepala; jika terjadi cedera ganda yang parah dan kehilangan kesadaran, berbaring telentang, putar kepala ke arah cedera atau ke samping. Jika cedera memungkinkan, pasien dapat dibaringkan tengkurap.
Penyebab tersedak yang paling umum adalah retraksi lidah, yang terjadi ketika badan rahang bawah, terutama dagu, terjepit dalam fraktur mental ganda. Salah satu metode yang efektif untuk memerangi asfiksia (dislokasi) ini adalah dengan memfiksasi lidah dengan ligatur sutra atau menusuknya dengan peniti atau jepit rambut. Untuk mencegah asfiksia obstruktif, perlu untuk memeriksa rongga mulut dengan hati-hati dan membuang bekuan darah, benda asing, lendir, sisa makanan atau muntahan.
Tindakan anti guncangan
Tindakan di atas terutama harus mencakup penghentian pendarahan tepat waktu, penghapusan asfiksia dan penerapan imobilisasi transportasi.
Perjuangan melawan syok akibat cedera pada daerah maksilofasial mencakup serangkaian tindakan menyeluruh yang dilakukan pada kasus syok yang timbul akibat cedera pada area tubuh lainnya.
Untuk mencegah infeksi lebih lanjut pada luka, perlu untuk menggunakan perban kasa aseptik (pelindung) (misalnya, satu paket). Perlu diingat bahwa dalam kasus fraktur tulang wajah, perban tidak boleh dikencangkan terlalu ketat untuk menghindari perpindahan fragmen, terutama dalam kasus fraktur rahang bawah.
Tenaga medis tingkat menengah dilarang menjahit luka jaringan lunak jika terjadi cedera wajah. Jika terjadi luka terbuka di daerah maksilofasial, termasuk semua fraktur rahang dalam lengkung gigi, wajib pada tahap pemberian pertolongan ini untuk memberikan serum antitetanus Bezredko sebanyak 3000 AE.
Untuk imobilisasi transportasi, perban pengikat diterapkan - perban kasa biasa, perban seperti selempang, perban melingkar, perban dagu kaku, atau perban transportasi standar yang terdiri dari perban dagu dan penutup kepala yang lembut.
Bila dokter tidak mempunyai sarana standar tersebut, maka dapat menggunakan kasa biasa (perban) Hipokrates cap yang dikombinasi dengan perban kasa jenis sling. Akan tetapi pada kasus pasien yang dibawa ke fasilitas spesialis dalam jarak yang jauh, maka lebih tepat menggunakan perban jenis sling gips.
Penting untuk mengisi rujukan ke institusi medis dengan jelas, yang menunjukkan semua yang telah dilakukan kepada pasien, dan memastikan metode transportasi yang benar.
Jika riwayat medis pasien menunjukkan hilangnya kesadaran, pemeriksaan, bantuan dan transportasi harus dilakukan hanya dalam posisi berbaring.
Perlengkapan pos pertolongan pertama harus meliputi segala hal yang diperlukan untuk memberikan pertolongan pertama pada cedera wajah, termasuk memberi makan dan menghilangkan dahaga pasien (gelas minum, dan lain-lain).
Apabila terjadi gelombang korban yang besar (akibat kecelakaan, bencana, dan sebagainya), maka sangat penting dilakukan evakuasi dan pemilahan pengangkutan yang tepat (oleh paramedis atau perawat), yaitu dengan menetapkan urutan evakuasi dan menentukan posisi korban pada saat pengangkutan.
 [ 10 ]
[ 10 ]
Pertolongan pertama
Pertolongan pertama diberikan oleh dokter di rumah sakit daerah, rumah sakit kabupaten, rumah sakit daerah terpencil, puskesmas, puskesmas kabupaten, dan kota, dan lain-lain.
Tugas utama dalam kasus ini adalah memberikan bantuan penyelamatan nyawa: mengatasi pendarahan, asfiksia, dan syok, memeriksa dan, jika perlu, memperbaiki atau mengganti perban yang dipasang sebelumnya.
Perlawanan terhadap pendarahan dilakukan dengan mengikat pembuluh darah di luka atau dengan menjepitnya dengan erat. Jika terjadi pendarahan hebat dari "rongga mulut", yang tidak dapat dihentikan dengan cara konvensional, dokter harus melakukan trakeostomi darurat dan menjepit rongga mulut dan faring dengan erat.
Jika tanda-tanda sesak napas muncul, tindakan pengobatan ditentukan berdasarkan penyebabnya. Jika terjadi asfiksia dislokasi, lidah dijahit. Pemeriksaan rongga mulut secara menyeluruh dan pembuangan bekuan darah serta benda asing menghilangkan ancaman asfiksia obstruktif. Jika, meskipun tindakan yang ditunjukkan telah dilakukan, asfiksia masih terjadi, trakeostomi segera diindikasikan.
Tindakan anti-syok dilakukan sesuai dengan aturan umum bedah darurat.
Kemudian pada kasus patah rahang, perlu dilakukan pemasangan perban fiksasi untuk melakukan imobilisasi transpor (sementara) dan pemberian minum kepada pasien dengan cara biasa atau menggunakan gelas minum yang diberi selang karet pada corongnya.
Metode fiksasi sementara fragmen rahang
Saat ini, terdapat beberapa metode imobilisasi sementara (transportasi) fragmen rahang:
- penyangga dagu;
- plester seperti gendongan atau perban plester berperekat;
- ligasi intermaksilaris dengan kawat atau benang plastik;
- set standar dan lain-lain. misalnya, ligatur angka delapan kontinu, ligatur lingual-labial, ligatur Y. Galmosh, ligatur kawat kontinu menurut Stout, Ridson, Obwegeser, Elenk, dijelaskan dengan cukup baik oleh Y. Galmosh (1975).
Pemilihan metode imobilisasi sementara fragmen tulang ditentukan oleh lokasi fraktur, jumlahnya, kondisi umum korban, dan keberadaan gigi yang cukup stabil untuk memperbaiki belat atau perban.
Jika terjadi fraktur pada prosesus alveolaris rahang atas atau bawah, setelah fragmen-fragmennya diluruskan, biasanya digunakan perban kasa eksternal seperti selempang, yang menekan rahang bawah ke rahang atas.
Untuk semua fraktur pada badan rahang atas, setelah fragmen direduksi, belat-sendok logam AA Limberg ditempatkan pada rahang atas atau perban seperti gendongan dipasang pada rahang bawah.
Jika tidak ada gigi pada rahang atas, lapisan sten atau lilin ditempatkan pada gusi.
Jika pasien memiliki gigi palsu di mulutnya, gigi palsu tersebut digunakan sebagai pemisah antara lengkung gigi dan perban seperti selempang juga dipasang. Di bagian anterior deretan gigi plastik, lubang harus dibuat dengan pemotong untuk corong cangkir minum, tabung drainase atau sendok teh untuk memastikan pasien dapat makan.
Bila terdapat gigi pada kedua rahang, maka apabila terjadi fraktur pada badan rahang bawah, maka fragmen-fragmen tersebut diperkuat dengan perban pengikat intermaksila, kain kasa standar yang kaku atau belat plester, yang dipasang pada rahang bawah dan melekat pada kubah tengkorak.
Jika terjadi fraktur di area prosesus kondilus rahang bawah, ligatur intraoral atau perban kaku dengan tarikan elastis pada tutup kepala korban digunakan. Jika fraktur prosesus kondilus dengan maloklusi (terbuka), rahang bawah difiksasi dengan spacer di antara molar besar yang saling berlawanan. Jika tidak ada gigi pada rahang bawah yang rusak, gigi palsu dapat digunakan dalam kombinasi dengan sling kaku; jika tidak ada gigi palsu, sling kaku atau perban kasa melingkar digunakan.
Dalam kasus fraktur gabungan rahang atas dan bawah, metode fiksasi fragmen terpisah yang dijelaskan di atas digunakan, misalnya, belat sendok Rauer-Urbanskaya yang dikombinasikan dengan pengikatan ligatur gigi di ujung fragmen rahang bawah. Ligatur harus menutupi dua gigi pada setiap fragmen dalam bentuk angka delapan. Jika tidak ada ancaman pendarahan intraoral, retraksi lidah, muntah, dll., sling kaku dapat digunakan.
Pada tahap pemberian pertolongan medis pertama, perlu diputuskan dengan tepat waktu dan metode pengangkutan korban, dan, jika memungkinkan, tentukan tujuan evakuasi. Jika terdapat fraktur tulang wajah yang rumit dan multipel, disarankan untuk mengurangi jumlah "tahap evakuasi" seminimal mungkin, dengan mengirim pasien tersebut langsung ke bagian maksilofasial rawat inap di rumah sakit republik, regional, dan provinsi (kota).
Dalam kasus trauma gabungan (terutama trauma kranial), masalah pemindahan pasien harus diputuskan secara hati-hati, cermat, dan bersama dengan spesialis terkait. Dalam kasus ini, lebih tepat untuk memanggil spesialis dari lembaga regional atau kota untuk konsultasi di rumah sakit distrik pedesaan daripada memindahkan pasien dengan gegar otak atau memar otak ke sana.
Bila di rumah sakit setempat terdapat dokter gigi, pertolongan pertama pada kondisi seperti kerusakan jaringan lunak wajah non-penetrasi yang tidak memerlukan operasi plastik primer, gigi retak, retak tulang alveolar rahang atas dan rahang bawah, retak tunggal rahang bawah tanpa komplikasi tanpa perpindahan, retak tulang hidung yang tidak memerlukan reduksi, dislokasi rahang bawah yang berhasil direduksi, luka bakar wajah derajat satu dan dua, dapat dilengkapi dengan unsur perawatan khusus.
Pasien dengan trauma wajah gabungan, terutama jika disertai gegar otak, harus dirawat di rumah sakit daerah. Saat memutuskan transportasi mereka pada jam-jam pertama setelah cedera ke bagian khusus, kondisi umum pasien, jenis transportasi, kondisi jalan, dan jarak ke fasilitas medis harus diperhitungkan. Jenis transportasi yang paling sesuai untuk pasien ini dapat dipertimbangkan dengan helikopter dan, jika jalan dalam kondisi baik, ambulans khusus.
Setelah memberikan pertolongan pertama di rumah sakit distrik, pasien dengan fraktur rahang atas dan bawah, trauma multipel pada tulang wajah yang dipersulit oleh trauma lokalisasi apa pun, kerusakan jaringan lunak yang luas dan tembus yang memerlukan operasi plastik primer dikirim ke departemen khusus di rumah sakit distrik, kota, atau daerah. Pertanyaan tentang ke mana pasien harus dikirim - ke rumah sakit distrik (jika ada dokter gigi di sana) atau ke departemen maksilofasial di rumah sakit terdekat - diputuskan tergantung pada kondisi setempat.
Perawatan bedah yang berkualitas
Perawatan bedah yang berkualitas diberikan oleh dokter bedah dan ahli traumatologi di klinik rawat jalan, pusat trauma, departemen bedah atau trauma di rumah sakit kota atau kabupaten. Perawatan ini harus diberikan pertama-tama kepada korban yang membutuhkannya karena indikasi vital. Ini termasuk pasien dengan tanda-tanda syok, perdarahan, kehilangan darah akut, dan asfiksia. Misalnya, jika, dalam kasus perdarahan yang tidak terhentikan dari pembuluh darah besar di daerah maksilofasial atau perdarahan yang telah terjadi pada tahap sebelumnya, tidak mungkin untuk mengikat pembuluh darah yang berdarah dengan andal, maka arteri karotis eksternal di sisi yang sesuai diikat. Pada tahap perawatan ini, semua korban dengan cedera pada daerah maksilofasial dibagi menjadi tiga kelompok.
Kelompok pertama - mereka yang hanya memerlukan bantuan bedah (cedera jaringan lunak tanpa cacat sejati, luka bakar tingkat pertama dan kedua, radang dingin wajah); bagi mereka, tahap perawatan ini adalah yang terakhir.
Kelompok kedua - mereka yang memerlukan perawatan khusus (cedera jaringan lunak yang memerlukan operasi plastik; kerusakan tulang wajah; luka bakar tingkat tiga dan empat, serta radang dingin pada wajah yang memerlukan perawatan bedah); setelah perawatan bedah darurat, mereka diangkut ke rumah sakit maksilofasial.
Kelompok ketiga mencakup korban yang tidak dapat diangkut, serta individu dengan cedera gabungan di area tubuh lainnya (terutama cedera otak traumatis), yang tingkat keparahannya lebih tinggi.
Salah satu alasan dilakukannya tindakan bedah berulang pada luka adalah tindakan intervensi tanpa pemeriksaan rontgen awal. Jika terdapat dugaan fraktur tulang wajah, tindakan ini wajib dilakukan. Meningkatnya kapasitas regeneratif jaringan wajah memungkinkan tindakan intervensi bedah dilakukan dengan penghematan jaringan yang maksimal.
Saat memberikan perawatan bedah yang memenuhi syarat kepada korban kelompok II yang akan dikirim ke institusi medis khusus (jika tidak ada kontraindikasi untuk transportasi), dokter bedah harus:
- untuk melakukan anestesi jangka panjang pada lokasi fraktur; atau lebih baik lagi - anestesi jangka panjang pada seluruh bagian wajah, baik menggunakan metode P. Yu. Stolyarenko (1987): melalui suntikan jarum di bawah tonjolan tulang di tepi bawah lengkungan zygomatik di persimpangan prosesus temporal tulang zygomatik dengan prosesus zygomatik tulang temporal;
- menyuntikkan antibiotik pada luka, memberikan antibiotik secara internal;
- melakukan imobilisasi transportasi yang paling sederhana, misalnya, menerapkan perban transportasi standar;
- pastikan tidak terjadi pendarahan dari luka, asfiksia atau ancaman asfiksia selama pengangkutan;
- memantau pemberian serum antitetanus;
- memastikan transportasi yang tepat ke fasilitas medis khusus disertai dengan tenaga medis (tentukan jenis transportasi, posisi pasien);
- menunjukkan dengan jelas dalam dokumen yang menyertainya segala sesuatu yang dilakukan terhadap pasien.
Dalam kasus di mana terdapat kontraindikasi untuk mengirim korban ke institusi medis lain (Kelompok III), ia diberikan bantuan yang berkualitas di departemen bedah dengan melibatkan dokter gigi dari rumah sakit atau klinik, yang berkewajiban
Dokter bedah umum dan dokter spesialis traumatologi, pada gilirannya, harus memahami dasar-dasar pemberian pertolongan jika terjadi trauma pada daerah maksilofasial, mematuhi prinsip-prinsip penanganan bedah luka wajah, dan mengetahui metode dasar imobilisasi transportasi fraktur.
Perawatan korban dengan luka gabungan pada wajah dan area lain di rumah sakit bedah (traumatologi) harus dilakukan dengan partisipasi dokter bedah maksilofasial.
Jika rumah sakit distrik memiliki departemen maksilofasial atau kantor dokter gigi, kepala departemen (dokter gigi) harus bertanggung jawab atas keadaan dan organisasi perawatan gigi traumatologis di distrik tersebut. Untuk pencatatan trauma maksilofasial yang benar, dokter gigi harus menjalin kontak dengan stasiun feldsher dan rumah sakit distrik. Selain itu, analisis hasil perawatan pasien dengan trauma wajah yang berada di lembaga distrik dan regional harus dilakukan.
Pasien dengan cedera wajah kompleks dan rumit dirujuk ke departemen maksilofasial jika diperlukan bedah plastik jaringan lunak primer dan metode terbaru untuk mengobati patah tulang wajah, termasuk pencangkokan tulang primer, digunakan.
Perawatan darurat khusus dan tindak lanjut untuk fraktur maksila
Jenis perawatan ini disediakan di departemen maksilofasial rawat inap di rumah sakit republik, regional, provinsi, kota, di klinik bedah gigi universitas kedokteran, lembaga penelitian kedokteran gigi, di departemen maksilofasial lembaga penelitian traumatologi dan ortopedi.
Saat korban dirawat di bagian penerimaan pasien di rumah sakit, sebaiknya dilakukan identifikasi tiga kelompok penyortiran (menurut VI Lukyanenko):
Kelompok pertama - mereka yang memerlukan tindakan segera, perawatan yang memenuhi syarat atau khusus di ruang ganti atau ruang operasi: mereka yang terluka di wajah dengan pendarahan terus-menerus dari balik perban atau rongga mulut; mereka yang dalam keadaan asfiksia atau dengan pernapasan luar yang tidak stabil, setelah trakeostomi dengan tamponade ketat rongga mulut dan faring, mereka yang dalam keadaan tidak sadar. Mereka dikirim ke ruang operasi atau ruang ganti dengan tandu terlebih dahulu.
Kelompok kedua - mereka yang memerlukan klarifikasi diagnosis dan penentuan tingkat keparahan cedera. Ini termasuk yang terluka dengan cedera gabungan pada rahang dan wajah, organ THT, tengkorak, organ penglihatan, dll.
Kelompok ketiga - mereka yang menjadi sasaran rujukan ke departemen prioritas kedua. Kelompok ini mencakup semua korban yang tidak termasuk dalam dua kelompok pertama.
Sebelum memulai perawatan bedah, korban harus diperiksa secara klinis dan radiologis. Berdasarkan data yang diperoleh, ruang lingkup intervensi ditentukan.
Perawatan bedah, terlepas apakah dini, tertunda atau terlambat, harus segera dan, jika memungkinkan, lengkap, termasuk operasi plastik lokal pada jaringan lunak dan bahkan cangkok tulang rahang bawah.
Seperti yang ditunjukkan oleh AA Skager dan TM Lurye (1982), sifat blastema regeneratif (osteogenik, kondrogenik, fibrosa, campuran) ditentukan oleh aktivitas oksibiotik jaringan di zona fraktur, yang terkait dengan semua faktor traumatis dan terapeutik memengaruhi kecepatan dan kualitas osteogenesis reparatif terutama melalui suplai darah lokal. Sebagai akibat dari cedera, selalu ada gangguan peredaran darah yang bersifat lokal (area luka dan fraktur), regional (area maksilofasial) atau umum (syok traumatis). Gangguan peredaran darah lokal dan regional biasanya lebih lama, terutama jika tidak adanya imobilisasi fragmen dan terjadinya komplikasi inflamasi. Akibatnya, reaksi reparatif jaringan terdistorsi.
Dengan suplai darah yang adekuat ke area yang rusak, dalam kondisi stabilitas fragmen, terjadi pembentukan jaringan tulang angiogenik primer. Dalam kondisi regenerasi vaskular yang kurang menguntungkan, yang terutama terjadi saat tidak ada stabilitas di area persimpangan fragmen, jaringan ikat, atau tulang rawan, regenerasi terbentuk, yaitu "osteosintesis reparatif" terjadi, terutama saat tidak ada penyelarasan fragmen yang tepat waktu dan benar. Proses regenerasi reparatif ini membutuhkan lebih banyak sumber daya jaringan dan waktu. Proses ini dapat berakhir dengan fusi tulang sekunder dari fraktur, tetapi dalam kasus ini, jaringan ikat sikatrik dengan fokus peradangan kronis terkadang bertahan lama atau tetap berada selamanya di area fraktur, yang secara klinis dapat bermanifestasi dalam bentuk eksaserbasi osteomielitis traumatis.
Dari sudut pandang optimalisasi kompleks regenerasi vaskular, reposisi tertutup dan fiksasi fragmen tulang wajah memiliki keunggulan dibandingkan osteosintesis terbuka dengan paparan ujung-ujung fragmen yang lebar.
Oleh karena itu, prinsip-prinsip berikut menjadi dasar pengobatan patah tulang modern:
- perbandingan fragmen yang sangat akurat;
- menyatukan fragmen-fragmen sepanjang permukaan fraktur ke dalam posisi kontak yang rapat (terbentur bersama-sama);
- fiksasi kuat pada fragmen yang direposisi dan permukaan kontaknya, menghilangkan atau hampir menghilangkan mobilitas yang terlihat di antara mereka selama seluruh periode yang diperlukan untuk penyembuhan fraktur lengkap;
- mempertahankan mobilitas sendi temporomandibular jika dokter bedah memiliki alat untuk reposisi ekstraoral dan fiksasi fragmen rahang bawah.
Hal ini memastikan penyatuan fragmen tulang yang lebih cepat. Kepatuhan terhadap prinsip-prinsip ini memastikan penyatuan fraktur primer dan memungkinkan periode perawatan yang lebih singkat bagi pasien.
Tindakan pengobatan umum dan lokal tambahan untuk patah tulang baru yang rumit karena peradangan
Perawatan khusus untuk cedera maksilofasial melibatkan berbagai tindakan yang bertujuan untuk mencegah komplikasi dan mempercepat regenerasi jaringan tulang (perawatan fisioterapi, terapi olahraga, terapi vitamin, dll.). Semua pasien juga harus diberikan nutrisi yang diperlukan dan perawatan mulut yang tepat. Di departemen besar, dianjurkan untuk mengalokasikan bangsal khusus untuk pasien trauma.
Dalam semua jenis bantuan, perlu untuk mengisi dokumentasi medis dengan jelas dan benar.
Tindakan pencegahan komplikasi meliputi pemberian serum antitetanus, pemberian antibiotik lokal pada periode pra operasi, sanitasi rongga mulut, imobilisasi sementara fragmen (sejauh mungkin). Penting untuk diingat bahwa infeksi pada fraktur di dalam lengkung gigi dapat terjadi tidak hanya dengan pecahnya selaput lendir atau kerusakan pada kulit, tetapi juga dengan adanya fokus inflamasi periapikal gigi yang terletak di area fraktur atau di dekatnya.
Bila perlu, selain pemasangan perban transpor standar, dilakukan fiksasi intermaksilari dengan mengikat gigi secara ligatur.
Metode anestesi dipilih tergantung pada situasi dan jumlah pasien yang dirawat. Selain kondisi umum pasien, perlu mempertimbangkan lokasi dan sifat fraktur, serta waktu yang diharapkan dihabiskan untuk fiksasi ortopedi atau osteosintesis. Dalam sebagian besar kasus fraktur tubuh dan cabang rahang (kecuali untuk fraktur tinggi proses kondilus, disertai dengan dislokasi kepala rahang bawah), anestesi konduksi dan infiltrasi lokal dapat digunakan. Anestesi konduksi paling baik dilakukan di area bukaan oval (jika perlu di kedua sisi) untuk mematikan tidak hanya cabang sensorik tetapi juga motorik saraf mandibula. Anestesi lokal yang diperkuat lebih efektif. Blok konduksi yang diperpanjang dan kombinasinya dengan penggunaan kalipsol dalam dosis subnarkotika juga digunakan.
Untuk memutuskan apa yang harus dilakukan dengan gigi yang terletak langsung di celah fraktur, perlu untuk menentukan hubungan akarnya dengan bidang fraktur. Ada tiga posisi yang mungkin:
- celah fraktur membentang sepanjang permukaan lateral akar gigi - dari lehernya hingga bukaan puncaknya;
- puncak gigi terletak pada celah fraktur;
- Celah fraktur melewati miring terhadap sumbu vertikal gigi, tetapi di luar alveolusnya, tanpa merusak periodonsium dan dinding alveolus gigi.
Posisi ketiga gigi adalah yang paling menguntungkan dalam hal prognosis konsolidasi (tanpa perkembangan komplikasi inflamasi yang terlihat secara klinis), dan posisi pertama adalah yang paling tidak menguntungkan, karena dalam kasus ini terjadi pecahnya selaput lendir gusi di leher gigi dan celah fraktur menganga, yang menyebabkan infeksi fragmen rahang yang tak terhindarkan dengan mikroflora patogen rongga mulut. Oleh karena itu, bahkan sebelum imobilisasi, perlu untuk mencabut gigi pada posisi pertama, serta gigi yang patah, terkilir, hancur, hancur oleh karies, rumit oleh pulpitis atau periodontitis kronis. Setelah pencabutan gigi, dianjurkan untuk mengisolasi zona fraktur dengan menyumbat soket dengan kain kasa iodoform. NM Gordiyuk et al. (1990) merekomendasikan untuk menyumbat soket dengan amnion yang diawetkan (dalam larutan kloramin 2%).
Sangat penting untuk menentukan sifat mikroflora di area fraktur dan memeriksa sensitivitasnya terhadap antibiotik. Gigi utuh di posisi kedua dan ketiga dapat dibiarkan di celah fraktur, tetapi dalam kasus ini, perawatan kompleks harus mencakup antibiotik dan fisioterapi. Jika, selama perawatan tersebut, tanda-tanda klinis pertama peradangan di area fraktur muncul, gigi yang tersisa dirawat secara konservatif, saluran akarnya ditambal, dan jika tersumbat, dicabut.
Bahasa Indonesia: Dasar gigi, gigi dengan akar yang belum terbentuk dan gigi yang belum erupsi (khususnya, molar ketiga) tanpa adanya peradangan di sekitarnya juga dapat secara kondisional tertinggal di area fraktur, karena, seperti yang ditunjukkan oleh pengalaman dan pengamatan penulis lain, kesejahteraan di area gigi yang tertinggal di celah fraktur, yang secara klinis ditentukan pada hari pasien keluar dari rumah sakit, sering kali menipu, tidak stabil, terutama dalam 3-9 bulan pertama setelah cedera. Hal ini dijelaskan oleh fakta bahwa terkadang pulpa gigi berakar dua yang terletak di area fraktur, disertai dengan kerusakan pada berkas saraf-vaskular mandibula, mengalami perubahan inflamasi-distrofik yang dalam yang berakhir dengan nekrosis. Ketika berkas saraf-vaskular dari gigi berakar tunggal rusak, perubahan nekrotik pada pulpa diamati dalam banyak kasus.
Menurut data dari berbagai penulis, pelestarian gigi di celah fraktur hanya mungkin dilakukan pada 46,3% pasien, karena sisanya mengalami periodontitis, resorpsi tulang, osteomielitis. Pada saat yang sama, dasar gigi dan gigi dengan akar yang belum terbentuk sempurna, yang diawetkan asalkan tidak ada tanda-tanda peradangan, memiliki viabilitas tinggi: setelah imobilisasi fragmen yang andal, gigi terus berkembang secara normal (dalam 97%) dan erupsi tepat waktu, dan rangsangan listrik pulpa mereka dinormalisasi dalam jangka panjang. Gigi yang ditanam kembali di celah fraktur mati rata-rata pada setengah dari pasien.
Jika, selain kerusakan pada area maksilofasial, terjadi gegar otak atau cedera otak, disfungsi sistem peredaran darah, pernapasan, dan pencernaan, dll., tindakan yang diperlukan diambil dan perawatan yang tepat ditentukan. Seringkali perlu berkonsultasi dengan berbagai spesialis.
Karena hubungan anatomi tulang-tulang tengkorak dan wajah, semua struktur bagian tengkorak akan mengalami kerusakan jika terjadi trauma pada daerah maksilofasial. Kekuatan faktor pemicu dalam intensitasnya biasanya melebihi batas elastisitas dan kekuatan tulang-tulang wajah masing-masing. Dalam kasus seperti itu, bagian-bagian yang berdekatan dan lebih dalam dari bagian wajah dan bahkan bagian tengkorak tengkorak akan rusak.
Ciri khas trauma gabungan pada wajah dan otak adalah kerusakan otak dapat terjadi bahkan tanpa pukulan pada bagian otak tengkorak. Kekuatan traumatis yang menyebabkan fraktur tulang wajah disalurkan langsung ke otak yang berdekatan, yang menyebabkan perubahan neurodinamik, patofisiologis, dan struktural dalam berbagai tingkatan. Oleh karena itu, kerusakan gabungan pada daerah maksilofasial dan otak dapat disebabkan oleh benturan agen traumatis hanya pada bagian wajah tengkorak atau pada bagian wajah dan otak tengkorak secara bersamaan.
Secara klinis, cedera kranioserebral tertutup bermanifestasi dengan gejala serebral umum dan lokal. Gejala serebral umum meliputi kehilangan kesadaran, sakit kepala, pusing, mual, muntah, amnesia, dan gejala lokal meliputi disfungsi saraf kranial. Semua pasien dengan riwayat gegar otak memerlukan perawatan kompleks dengan ahli bedah saraf atau ahli saraf. Sayangnya, gegar otak yang dikombinasikan dengan trauma tulang wajah biasanya hanya didiagnosis pada kasus dengan gejala neurologis yang jelas.
Komplikasi Fraktur Rahang, Pencegahan dan Pengobatannya
Semua komplikasi yang timbul akibat fraktur rahang dapat dibagi menjadi umum dan lokal, inflamasi dan non-inflamasi; berdasarkan waktu, mereka dibagi menjadi dini dan jauh (lanjut).
Komplikasi dini yang umum terjadi meliputi gangguan status psiko-emosional dan neurologis, perubahan sistem peredaran darah dan sistem lainnya. Pencegahan dan penanganan komplikasi ini dilakukan oleh dokter bedah maksilofasial bersama dengan spesialis terkait.
Di antara komplikasi dini lokal, yang paling sering diamati adalah disfungsi alat pengunyahan (termasuk sendi temporomandibular), osteomielitis traumatis (pada 11,7% korban), supurasi hematoma, limfadenitis, radang sendi, abses, phlegmon, sinusitis, konsolidasi fragmen yang tertunda, dll.
Untuk mencegah kemungkinan komplikasi umum dan lokal, disarankan untuk melakukan blokade sinus karotis dan trigemino-simpatik novocaine, yang memungkinkan mematikan zona refleksogenik ekstraserebral, sehingga dinamika cairan serebrospinal, pernapasan, dan sirkulasi serebral menjadi normal.
Blok trigemino-simpatik dilakukan sesuai dengan metode MP Zhakov yang terkenal. Blok sinus karotis dilakukan sebagai berikut: guling ditempatkan di bawah punggung korban yang berbaring telentang, setinggi tulang belikat, sehingga kepala sedikit terlempar ke belakang dan diputar ke arah yang berlawanan. Jarum disuntikkan di sepanjang tepi bagian dalam otot sternokleidomastoid, 1 cm di bawah tingkat tepi atas tulang rawan tiroid (proyeksi sinus karotis). Saat jarum maju, novocaine disuntikkan. Ketika fasia berkas vaskular-saraf tertusuk, resistensi tertentu diatasi dan denyut sinus karotis terasa. 15-20 ml larutan novocaine 0,5% disuntikkan.
Mengingat tingginya risiko komplikasi septik pada pasien dengan kerusakan pada daerah maksilofasial, otak, dan area tubuh lainnya, perlu untuk meresepkan antibiotik dosis besar (setelah tes intradermal untuk toleransi individu) pada hari pertama setelah masuk rumah sakit.
Jika terjadi komplikasi dari sistem pernapasan (yang sering menjadi penyebab kematian pada pasien tersebut), terapi hormon dan pengamatan sinar-X dinamis (dengan melibatkan spesialis yang sesuai) diindikasikan. Perawatan khusus untuk pasien tersebut harus diberikan oleh ahli bedah maksilofasial segera setelah korban tersadar dari syok, tetapi tidak lebih dari 24-36 jam setelah cedera.
Berbagai faktor buruk lokal dan umum (infeksi rongga mulut dan gigi berlubang, kerusakan jaringan lunak, hematoma, fiksasi yang tidak cukup kaku, kelelahan pasien karena terganggunya nutrisi normal, stres psiko-emosional, disfungsi sistem saraf, dll.) berkontribusi terhadap terjadinya proses inflamasi. Oleh karena itu, salah satu poin utama pengobatan korban adalah stimulasi proses penyembuhan fraktur rahang dengan meningkatkan kemampuan regeneratif tubuh pasien dan mencegah lapisan inflamasi di area kerusakan.
Dalam beberapa tahun terakhir, karena meningkatnya resistensi infeksi stafilokokus terhadap antibiotik, jumlah komplikasi inflamasi pada cedera tulang wajah telah meningkat. Jumlah komplikasi terbesar dalam bentuk proses inflamasi terjadi pada fraktur yang terlokalisasi di area sudut rahang bawah. Hal ini dijelaskan oleh fakta bahwa otot-otot pengunyah yang terletak di kedua sisi area fraktur secara refleks berkontraksi, menembus celah dan terjepit di antara fragmen. Sebagai hasil dari fakta bahwa selaput lendir gusi di area sudut rahang bawah menyatu erat dengan periosteum prosesus alveolaris dan pecah pada perpindahan fragmen sekecil apa pun, gerbang masuk yang terus menganga untuk infeksi terbentuk, di mana mikroorganisme patogen, air liur, sel epitel yang terkelupas, dan massa makanan memasuki celah tulang. Selama gerakan menelan, serat otot yang terjepit oleh fragmen berkontraksi, akibatnya ada aliran air liur aktif ke kedalaman celah tulang.
Bukti meningkatnya peradangan pada tulang dan jaringan lunak biasanya berupa hiperemia kulit yang berkembang pesat, nyeri, infiltrasi, dll.
Perkembangan komplikasi difasilitasi oleh faktor-faktor seperti periodontitis (pada 14,4% korban), rawat inap yang tertunda dan penyediaan perawatan khusus yang tidak tepat waktu, usia pasien yang lanjut, adanya penyakit kronis yang menyertai, kebiasaan buruk (alkoholisme), penurunan reaktivitas tubuh, diagnosis yang salah dan pilihan metode pengobatan, disfungsi sistem saraf tepi akibat fraktur (kerusakan pada cabang-cabang saraf trigeminal), dll.
Faktor signifikan yang menunda konsolidasi fragmen rahang adalah osteomielitis traumatis, yang bersama dengan proses inflamasi lainnya, terjadi terutama sering pada kasus di mana reposisi dan imobilisasi fragmen dilakukan pada tahap selanjutnya.
Perlu diperhatikan bahwa setiap cedera menyebabkan reaksi peradangan di sekitar luka. Terlepas dari jenis agen yang merusak (fisik, kimia, biologis), mekanisme patogenetik dari proses peradangan yang berkembang adalah sama dan ditandai dengan pelanggaran keadaan mikrosirkulasi, proses oksidasi-reduksi, dan aksi mikroorganisme pada jaringan yang rusak. Dalam kasus cedera, kontaminasi bakteri pada luka tidak dapat dihindari. Tingkat keparahan proses peradangan bernanah tergantung pada karakteristik agen infeksius, keadaan imunobiologis tubuh pasien pada saat masuknya patogen, tingkat gangguan vaskular dan metabolisme jaringan di lokasi cedera. Daya tahan jaringan yang rusak terhadap infeksi bernanah berkurang tajam, kondisi diciptakan untuk reproduksi patogen dan manifestasi sifat patogeniknya, menyebabkan reaksi inflamasi dan memiliki efek merusak pada jaringan.
Di tempat aksi faktor yang merusak, kondisi optimal tercipta untuk aktivasi enzim proteolitik yang dilepaskan dari mikroorganisme, jaringan yang terkena, leukosit, dan pembentukan mediator perangsang peradangan - histamin, serotonin, kinin, heparin, protein aktif, dll., yang menyebabkan gangguan mikrosirkulasi, pertukaran transkapiler, pembekuan darah. Protease jaringan, produk aktivitas mikroba, berkontribusi pada gangguan proses oksidasi-reduksi, pemisahan respirasi jaringan.
Akumulasi produk yang kurang teroksidasi dan berkembangnya asidosis jaringan menyebabkan gangguan sekunder pada mikrohemodinamik di lokasi cedera dan berkembangnya defisiensi vitamin lokal.
Kerusakan yang sangat parah pada proses regenerasi jaringan terjadi ketika kekurangan vitamin C terjadi di dalamnya, yang menyebabkan terhambatnya sintesis kolagen jaringan ikat dan penyembuhan luka; dalam hal ini, kandungan vitamin C berkurang secara signifikan dalam granulasi lembek pada luka yang terinfeksi.
Pada cedera apa pun, peran penting dalam membatasi proses peradangan diberikan pada reaksi hemostatik, karena pembentukan lapisan fibrin dan pengendapan zat beracun dan mikroorganisme pada permukaannya mencegah penyebaran proses patologis lebih lanjut.
Dengan demikian, dengan komplikasi luka bernanah, terjadi rantai tertutup proses patologis yang mempercepat penyebaran infeksi dan mencegah penyembuhan luka. Oleh karena itu, penggunaan dini berbagai obat aktif biologis dengan efek antiinflamasi, antimikroba, antihipoksia, dan stimulasi proses reparatif dibenarkan secara patogenetik untuk mengurangi komplikasi bernanah dan meningkatkan efektivitas pengobatan kompleks.
Institut Penelitian Ortopedi Kiev dari Kementerian Kesehatan Ukraina melakukan penelitian tentang mekanisme kerja zat aktif biologis dan merekomendasikan amben, galascorbin, Kalanchoe, dan propolis untuk digunakan pada penyakit radang bernanah.
Tidak seperti penghambat proteolisis alami (trasylol, contrycal, iniprole, tsalol, gordox, pantrypin), amben mudah menembus semua membran sel dan dapat digunakan secara lokal sebagai larutan 1%, secara intravena atau intramuskular pada 250-500 mg setiap 6-8 jam. Dalam 24 jam, obat tersebut diekskresikan tanpa perubahan oleh ginjal. Ketika dioleskan secara lokal, obat ini menembus dengan baik ke dalam jaringan dan sepenuhnya menetralkan fibrinolisis jaringan yang rusak dalam waktu 10-15 menit.
Untuk komplikasi radang bernanah akibat patah tulang rahang, amoxiclav berhasil digunakan - kombinasi asam klavulanat dengan amoksisilin, yang diberikan secara intravena sebanyak 1,2 g setiap 8 jam atau secara oral sebanyak 375 mg 3 kali sehari selama 5 hari. Untuk pasien yang telah menjalani operasi elektif, obat ini diresepkan secara intravena sebanyak 1,2 g sekali sehari atau secara oral dalam dosis yang sama.
Aktivitas biologis galascorbin secara signifikan melebihi aktivitas asam askorbat karena adanya asam askorbat dalam sediaan yang dikombinasikan dengan zat-zat yang memiliki aktivitas vitamin P (polifenol). Galascorbin meningkatkan akumulasi asam askorbat dalam organ dan jaringan, menebalkan dinding pembuluh darah, merangsang proses penyembuhan luka, mempercepat regenerasi jaringan otot dan tulang, serta menormalkan proses oksidasi-reduksi. Galascorbin digunakan secara oral sebanyak 1 g 4 kali sehari; secara lokal - dalam larutan 1-5% yang baru disiapkan atau dalam bentuk salep 5-10%.
Propolis mengandung 50-55% resin tanaman, 30% lilin dan 10-18% minyak esensial; itu termasuk berbagai balsem, mengandung asam sinamat dan alkohol, tanin; kaya akan unsur mikro (tembaga, besi, mangan, seng, kobalt, dll.), zat antibiotik dan vitamin kelompok B, E, C, PP, P dan provitamin A; memiliki efek analgesik. Efek antibakterinya paling menonjol. Sifat antimikroba propolis telah ditetapkan dalam kaitannya dengan sejumlah mikroorganisme gram positif dan gram negatif patogen, sementara kemampuannya untuk meningkatkan sensitivitas mikroorganisme terhadap antibiotik, mengubah sifat morfologi, kultur dan tinktorial dari berbagai strain telah dicatat. Di bawah pengaruh propolis, luka dengan cepat dibersihkan dari penutup purulen dan nekrotik. Ini digunakan dalam bentuk salep (33 g propolis dan 67 g lanolin) atau secara sublingual - dalam bentuk tablet (0,01 g) 3 kali sehari.
Tindakan lain juga direkomendasikan untuk mencegah komplikasi inflamasi dan merangsang osteogenesis. Beberapa di antaranya tercantum di bawah ini:
- Pemberian antibiotik (dengan mempertimbangkan sensitivitas mikroflora) ke dalam jaringan lunak di sekitar area fraktur terbuka, dimulai sejak hari pertama perawatan. Pemberian antibiotik lokal memungkinkan pengurangan jumlah komplikasi hingga lebih dari 5 kali lipat. Ketika antibiotik diberikan pada tahap selanjutnya (pada hari ke-6-9 dan seterusnya), jumlah komplikasi tidak berkurang, tetapi eliminasi peradangan yang sudah berkembang dipercepat.
- Pemberian antibiotik intramuskular jika diindikasikan (peningkatan infiltrat, peningkatan suhu tubuh, dll.).
- Terapi UHF lokal dari hari ke-2 hingga ke-12 sejak saat cedera (10-12 menit setiap hari), penyinaran kuarsa umum dari hari ke-2 hingga ke-3 (sekitar 20 prosedur), elektroforesis kalsium klorida pada area fraktur - dari hari ke-13 hingga ke-14 hingga akhir perawatan (hingga 15-20 prosedur).
- Pemberian multivitamin oral dan larutan kalsium klorida 5% (satu sendok makan tiga kali sehari dengan susu); asam askorbat dan tiamin sangat berguna.
- Untuk mempercepat konsolidasi fragmen, OD Nemsadze (1991) merekomendasikan penggunaan tambahan obat-obatan berikut: steroid anabolik (misalnya, nerobol per os, 1 tablet 3 kali sehari selama 1-2 bulan, atau retabolil 50 mg secara intramuskular seminggu sekali selama 1 bulan); larutan natrium fluorida 1%, 10 tetes 3 kali sehari selama 2-3 bulan; protein hidrolisat (hidrolisin, kasein hidrolisat) selama 10-20 hari.
- Untuk mengurangi kejang pembuluh darah di zona fraktur (yang menurut AI Elyashev (1939), berlangsung 1-1,5 bulan dan menghambat pembentukan tulang), serta untuk mempercepat konsolidasi fragmen, OD Nemsadze (1985) menyarankan pemberian obat antispasmodik intramuskular (gangleron, dibazol, papaverine, trental, dll.) 3 hari setelah cedera selama 10-30 hari.
- Pemberian lisozim intramuskular 100-150 mg dua kali sehari selama 5-7 hari.
- Penggunaan kompleks antioksidan (tokoferol asetat, flakumin, asam askorbat, sistein, ekstrak eleutherococcus atau acemine.
- Penerapan hipotermia lokal sesuai dengan teknik yang dijelaskan oleh AS Komok (1991), dengan ketentuan bahwa digunakan alat khusus untuk hipotermia lokal di daerah maksilofasial; memungkinkan untuk mempertahankan rezim suhu jaringan yang cedera, termasuk tulang rahang bawah, dalam kisaran +30°C - +28°C; karena pendinginan jaringan yang seimbang menggunakan ruang eksternal dan intraoral, suhu pendingin yang bersirkulasi dapat dikurangi hingga +16°C, yang membuat prosedur ini dapat ditoleransi dengan baik dan memungkinkannya untuk dilanjutkan untuk waktu yang lama. AS Komok menunjukkan bahwa mengurangi suhu jaringan lokal di zona fraktur rahang bawah ke tingkat: pada kulit +28°C, selaput lendir pipi +29°C dan selaput lendir prosesus alveolaris rahang bawah +29,5°C - membantu menormalkan aliran darah, menghilangkan kongesti vena, pembengkakan, mencegah perkembangan perdarahan dan hematoma, dan menghilangkan reaksi nyeri. Hipotermia jaringan sedang, seragam, dan berlapis dalam mode pendinginan +30°C - +28°C selama 10-12 jam berikutnya setelah imobilisasi rahang ganda yang dikombinasikan dengan obat-obatan memungkinkan normalisasi aliran darah dalam jaringan pada hari ketiga, menghilangkan reaksi suhu dan fenomena inflamasi, dan menyebabkan efek analgesik yang nyata.
Pada saat yang sama, AS Komok juga menekankan kompleksitas metode ini, karena, menurut datanya, hanya metode elektrofisiologi yang kompleks, termasuk elektrotermometri, reografi, reodermatometri, dan elektroalgesimetri, yang memungkinkan penilaian yang cukup objektif terhadap aliran darah, pertukaran panas, dan persarafan pada jaringan yang terluka dan dinamika perubahan indikator ini di bawah pengaruh perawatan.
Menurut VP Korobov dkk. (1989), koreksi pergeseran metabolik dalam darah pada fraktur rahang bawah dapat dicapai baik dengan ferramid atau (yang bahkan lebih efektif) dengan koamida, yang mempercepat fusi fragmen tulang. Dalam kasus osteomielitis traumatik akut, abses dibuka dan celah fraktur dicuci; autohemoterapi fraksional juga diinginkan - infus ulang darah yang diradiasi dengan sinar ultraviolet 3-5 kali bersama dengan terapi antiseptik antiinflamasi aktif sesuai dengan skema yang berlaku umum; Pada tahap peradangan kronis, dianjurkan untuk mengaktifkan regenerasi tulang sesuai dengan skema berikut: levamisol (150 mg secara oral sekali sehari selama 3 hari; jeda antara siklus adalah 3-4 hari; ada 3 siklus seperti itu), atau T-aktivin secara subkutan (0,01%, 1 ml selama 5 hari), atau paparan laser helium-neon pada titik-titik aktif biologis di wajah dan leher (10-15 detik per titik dengan daya fluks cahaya tidak lebih dari 4 mW selama 10 hari). Setelah timbulnya kekakuan di zona fraktur, mekanoterapi dosis dan efek biologis umum lainnya diresepkan. Menurut penulis, durasi perawatan rawat inap berkurang 10-12 hari, dan kecacatan sementara - 7-8 hari.
Banyak cara dan metode lain telah diusulkan untuk pencegahan atau pengobatan osteomielitis traumatik pada rahang, seperti suspensi tulang yang telah mengalami demineralisasi, aerosol Nitazol, anatoksin stafilokokus dengan darah autologus, aspirasi vakum dari isi celah fraktur dan pembilasan luka tulang di bawah tekanan dengan aliran larutan dioksida 1%; terapi imunokorektif. EA Karasyunok (1992) melaporkan bahwa ia dan rekan kerjanya telah mempelajari secara eksperimental dan membuktikan secara klinis kelayakan penggunaan, dengan latar belakang terapi antibiotik rasional, larutan asetin 25% secara oral sebanyak 20 ml 2 kali sehari selama 10-14 hari, serta pemeriksaan daerah fraktur dengan perangkat UPSK-7N dalam mode labil kontinyu, dan pengenalan larutan linkomisin hidroklorida 10% dengan elektroforesis. Penggunaan teknik ini menghasilkan pengurangan komplikasi dari 28% menjadi 3,85% dan pengurangan kecacatan sementara hingga 10,4 hari.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997) merekomendasikan penggunaan xeno-brephotransplantation seluler dalam pengobatan fraktur rahang jangka panjang yang tidak kunjung sembuh. Untuk tujuan ini, suspensi sel sumsum tulang yang telah mati dari embrio berusia 14 hari dimasukkan ke dalam celah fraktur. Pada hari ke-12-14, penulis mengamati penebalan kalus tulang periosteal, dan pada hari ke-20-22, timbulnya konsolidasi fraktur yang stabil, yang belum sembuh selama 60 hari imobilisasi. Metode ini memungkinkan seseorang untuk terbebas dari intervensi bedah berulang.
Literatur dalam dan luar negeri berlimpah dengan proposal lain, yang sayangnya, saat ini hanya tersedia untuk dokter yang bekerja di klinik yang dilengkapi dengan peralatan dan obat-obatan yang diperlukan. Tetapi setiap dokter harus ingat bahwa ada cara lain yang lebih mudah diakses untuk mencegah komplikasi dalam perawatan patah tulang wajah. Misalnya, orang tidak boleh lupa bahwa prosedur sederhana seperti elektroforesis kalsium klorida (pengenalan larutan 40% dari anoda pada arus 3 hingga 4 mA) mendorong pemadatan cepat kalus tulang yang terbentuk. Dalam kasus komplikasi fraktur oleh peradangan, selain terapi antibiotik, disarankan untuk menggunakan blokade alkohol-novocaine (larutan novocaine 0,5% dalam alkohol 5%). Perawatan kompleks sesuai dengan skema yang dijelaskan memungkinkan untuk mengurangi waktu imobilisasi fragmen hingga 8-10 hari, dan dalam kasus fraktur yang rumit oleh proses inflamasi - hingga 6-8 hari.
Kami mengamati pengurangan yang signifikan dalam periode rawat inap ketika memasukkan 0,2 ml serum sitotoksik osteogenik (stimoblast) dalam larutan natrium klorida isotonik (pengenceran 1:3) ke dalam area fraktur. Serum diberikan pada hari ke-3, ke-7, dan ke-11 setelah cedera.
Beberapa penulis menyarankan untuk memasukkan terapi gelombang mikro dan UHF yang dikombinasikan dengan penyinaran ultraviolet umum dan elektroforesis kalsium klorida dalam perawatan kompleks untuk mempercepat konsolidasi fragmen rahang, dan VP Pyurik (1993) menyarankan penggunaan suntikan interfragmen sel sumsum tulang pasien (dengan kecepatan 1 mm3 sel per 1 cm2 permukaan fraktur tulang).
Berdasarkan mekanisme perkembangan komplikasi inflamasi fraktur di area sudut rahang bawah, pencegahannya memerlukan imobilisasi fragmen tulang sedini mungkin yang dikombinasikan dengan terapi obat antiinflamasi yang ditargetkan. Secara khusus, setelah merawat rongga mulut dengan larutan furacilin (1:5000), anestesi infiltrasi harus dilakukan di area fraktur dengan larutan novocaine 1% (dari sisi kulit) dan, setelah memastikan bahwa jarum berada di celah fraktur (darah masuk ke dalam spuit dan anestesi masuk ke dalam mulut), berulang kali membilas (dengan larutan furacilin) isi dari celah ke dalam rongga mulut melalui selaput lendir yang rusak (LM Vartanyan).
Sebelum melumpuhkan fragmen rahang menggunakan pengikatan intermaksilaris kaku (traksi) atau metode osteosintesis yang paling tidak menimbulkan trauma (perkutan) dengan kawat Kirschner, disarankan untuk melakukan infiltrasi jaringan lunak di area fraktur sudut mandibula dengan larutan antibiotik spektrum luas. Menimbulkan trauma yang lebih signifikan (misalnya, mengekspos sudut rahang dan menerapkan jahitan tulang) tidak diinginkan, karena berkontribusi pada intensifikasi proses inflamasi yang telah dimulai.
Jika terjadi osteomielitis traumatik, setelah sekuestrektomi, fraktur dapat diperbaiki dengan pin logam yang dimasukkan secara transfokal (melalui celah fraktur), tetapi yang lebih efektif adalah fiksasi fragmen rahang bawah dengan alat kompresi ekstrafokal eksternal, yang, pada fraktur yang rumit oleh osteomielitis traumatik (dalam tahap akut perjalanan), memastikan konsolidasi dalam jangka waktu yang biasa (tidak melebihi penyembuhan fraktur baru) dan membantu menghentikan proses inflamasi karena kompresi dilakukan tanpa intervensi awal pada lesi. Fiksasi fragmen ekstrafokal memungkinkan intervensi bedah yang diperlukan di masa mendatang (membuka abses, phlegmon, menghilangkan sekuester, dll.) tanpa melanggar imobilisasi.
Osteomielitis traumatik hampir selalu memiliki perjalanan yang lambat, tidak secara signifikan mempengaruhi kondisi umum pasien. Pembengkakan jaringan lunak jangka panjang di zona fraktur dikaitkan dengan kongesti, reaksi periosteal, dan infiltrasi kelenjar getah bening. Penolakan sekuestrasi tulang dari celah fraktur terjadi secara perlahan; ukurannya biasanya tidak signifikan (beberapa milimeter). Secara berkala, eksaserbasi osteomielitis, periostitis, dan limfadenitis mungkin terjadi dengan pembentukan abses perimandibular, phlegmon, dan adenophlegmon. Dalam kasus ini, perlu untuk membedah jaringan untuk mengeluarkan nanah, mengeringkan luka, dan meresepkan antibiotik.
Pada tahap kronis osteomielitis, disarankan untuk menggunakan kompresi rapprochement fragmen rahang, atau meresepkan pentoxyl 0,2-0,3 g 3 kali sehari selama 10-14 hari (baik setelah belat gigi dan setelah osteosintesis perkutan), atau menyuntikkan (melalui jarum Dufour) 2-3 ml suspensi bubuk alobon janin beku-kering ke dalam celah fraktur. Dianjurkan untuk menyuntikkan suspensi sekali, dengan anestesi lokal, 2-3 hari setelah reposisi dan fiksasi fragmen, yaitu ketika luka yang sembuh pada gusi mencegah suspensi bocor ke rongga mulut. Berkat taktik ini, traksi intermaksila dapat dihilangkan, baik pada fraktur tunggal maupun ganda, 6-7 hari lebih awal dari biasanya, mengurangi total durasi kecacatan rata-rata 7-8 hari. Injeksi ekstraoral 5-10 ml larutan alkohol 10% dalam larutan novocaine 0,5% ke area fraktur juga mempercepat konsolidasi klinis fragmen hingga 5-6 hari dan mengurangi durasi kecacatan rata-rata 6 hari. Penggunaan allocosteum dan pentoxyl memungkinkan untuk secara signifikan mengurangi jumlah komplikasi inflamasi.
Ada data tentang efektivitas penggunaan berbagai metode dan cara lain untuk merangsang osteogenesis (di bidang osteomielitis traumatis): vakum dosis fokal, paparan ultrasonik, terapi magnetik menurut NA Berezovskaya (1985), stimulasi listrik; radiasi intensitas rendah dari laser helium-neon dengan mempertimbangkan tahap proses pascatrauma; terapi oksigen lokal dan penyinaran sinar-X tiga, empat kali lipat dalam dosis 0,3-0,4 peri (dengan tanda-tanda peradangan akut yang jelas, bila perlu untuk meredakan pembengkakan dan infiltrasi atau mempercepat pembentukan abses, meredakan gejala nyeri dan menciptakan kondisi yang menguntungkan untuk penyembuhan luka); tirokalsitonin, ekterisida dalam kombinasi dengan asam askorbat, nerobol dalam kombinasi dengan protein hidrolisat, fosfrena, gemostimulin, sediaan fluorida, serum sitotoksik osteogenik, karbostimulin, retabolil, eleutherococcus; penyertaan pasta "Ocean" dari krill, dll. dalam makanan pasien. Pada tahap osteomielitis traumatis kronis setelah nekrektomi, beberapa penulis menggunakan radioterapi dengan dosis 0,5-0,7 gray (5-7 penyinaran) untuk menghilangkan tanda-tanda lokal eksaserbasi proses inflamasi, mempercepat pembersihan luka dari massa nekrotik, meningkatkan tidur, nafsu makan, dan kesejahteraan umum pasien. Hasil yang baik pada osteomielitis traumatis rahang bawah diperoleh dalam kasus kombinasi sekuestrektomi dengan perawatan radikal luka tulang, mengisi defek tulang dengan brefobone, dan imobilisasi kaku fragmen rahang.
Bila fraktur disertai periodontitis, fenomena peradangan pada jaringan lunak di area fraktur akan sangat terasa. Pasien yang dirawat pada hari ke-3-4 mengalami radang gusi, gusi berdarah, bau mulut, dan keluarnya nanah dari kantong patologis. Konsolidasi fraktur pada periodontitis berlangsung lebih lama. Pada kasus seperti ini, dianjurkan untuk melakukan perawatan periodontitis yang kompleks bersamaan dengan perawatan fraktur.
Terapi fisik sangat penting dalam penanganan fraktur rahang bawah. Latihan aktif untuk otot pengunyahan (dengan rentang gerak minimal), otot wajah, dan lidah dapat dimulai 1-2 hari setelah imobilisasi dengan belat gigi rahang tunggal atau alat ekstraoral tulang. Dengan traksi intermaksila, latihan tonik umum, latihan untuk otot wajah dan lidah, dan latihan untuk ketegangan kehendak untuk otot pengunyahan dapat digunakan mulai hari ke-2 hingga ke-3 setelah fraktur (belat) hingga pelepasan traksi karet. Setelah konsolidasi primer fraktur dan pelepasan traksi karet intermaksila, latihan aktif untuk rahang bawah diresepkan.
Gangguan aliran darah di area otot pengunyahan menyebabkan penurunan intensitas mineralisasi regenerasi di celah fraktur sudut (V.I. Vlasova, I.A. Lukyanchikova), yang juga merupakan penyebab komplikasi inflamasi yang sering terjadi. Regimen aktivitas fisik yang diresepkan tepat waktu (latihan terapeutik) secara signifikan meningkatkan indeks elektromiografi, gnatodinometri, dan dinamometri fungsi otot pengunyahan. Pembebanan fungsional awal prosesus alveolar menggunakan belat-prostesis gingiva yang digunakan untuk fraktur di dalam lengkung gigi (dengan adanya satu fragmen edentulous yang dapat direduksi secara manual dan dipegang oleh dasar belat-prostesis, serta dalam kasus imobilisasi yang sangat stabil menggunakan osteosintesis) juga membantu mengurangi periode ketidakmampuan untuk bekerja rata-rata 4-5 hari. Bila beban mengunyah fungsional dimasukkan ke dalam kompleks tindakan terapeutik, regenerasi mengalami restrukturisasi lebih cepat, memulihkan struktur dan fungsi histologisnya, sekaligus mempertahankan bentuk anatomisnya.
Untuk mengurangi tingkat gangguan hipodinamik pada otot pengunyahan dan di area fraktur rahang bawah, dimungkinkan untuk menggunakan metode stimulasi bioelektrik (umum dalam traumatologi umum, olahraga, dan kedokteran luar angkasa) pada otot temporoparietal dan pengunyahan menggunakan perangkat Myoton-2. Prosedur dilakukan setiap hari selama 5-7 menit selama 15-20 hari, mulai dari hari ke-1 hingga ke-3 setelah imobilisasi. Stimulasi listrik menyebabkan kontraksi otot-otot yang ditentukan tanpa terjadinya gerakan pada sendi temporomandibular; karena ini, sirkulasi darah dan koneksi neurorefleks di area maksilofasial dipulihkan lebih cepat, tonus otot dipertahankan. Semua ini juga membantu mengurangi periode konsolidasi fraktur.
Menurut VI Chirkin (1991), penyertaan stimulasi listrik proporsional multisaluran yang dikontrol secara biologis pada otot temporal, otot pengunyahan, dan otot yang menurunkan rahang bawah dalam kompleks tindakan rehabilitasi yang biasa dilakukan dalam mode subthreshold dan terapeutik pada pasien dengan trauma unilateral memungkinkan pada hari ke-28 untuk sepenuhnya memulihkan suplai darah ke jaringan, meningkatkan volume pembukaan mulut hingga 84%, dan amplitudo respons-M hingga 74% dibandingkan dengan norma. Fungsi mengunyah dapat dinormalisasi, dan pasien menghabiskan waktu sebanyak itu dan menggunakan jumlah gerakan mengunyah yang sama untuk mengunyah sampel makanan seperti orang sehat.
Pada pasien dengan trauma bedah bilateral pada otot pengunyahan, prosedur stimulasi listrik proporsional multisaluran yang terkendali secara hayati dalam mode subambang, terapeutik, dan pelatihan dapat dimulai sejak tahap awal (7-9 hari setelah operasi), yang memastikan perubahan positif dalam suplai darah ke zona cedera, sebagaimana dibuktikan oleh hasil studi reografi, yang mencapai norma pada saat bidai dilepas.
Volume pembukaan mulut dapat ditingkatkan hingga 74%, amplitudo respons-M juga meningkat hingga 68%. Fungsi mengunyah hampir kembali normal, menurut elektromiografi fungsional, yang indikatornya mencapai tingkat indikator rata-rata individu sehat. Penulis percaya bahwa metode reovasofasiografi multisaluran, elektromiografi stimulasi otot pengunyahan, registrasi refleks periodontomuskular, dan metode elektromiografi fungsional multisaluran dengan sampel makanan standar adalah yang paling objektif dalam mempelajari sistem pengunyahan dan dapat menjadi metode pilihan dalam memeriksa pasien dengan fraktur rahang dan trauma bedah (operasional) otot pengunyahan.
Prosedur stimulasi listrik proporsional multisaluran yang dikendalikan secara biologis pada otot pengunyahan dalam tiga mode sesuai dengan metode yang direkomendasikan oleh penulis memungkinkan untuk memulai perawatan rehabilitasi fungsional sejak tahap awal. Jenis perawatan ini paling sesuai dengan fungsi alami sistem pengunyahan, memiliki dosis dan kontrol yang baik, yang memberikan hasil pemulihan fungsi tertinggi hingga saat ini dan memungkinkan untuk mengurangi total waktu ketidakmampuan pasien hingga 5-10 hari.
Masalah perawatan dan rehabilitasi pasien dengan fraktur rahang bawah, disertai dengan kerusakan saraf alveolar inferior, patut mendapat perhatian khusus. Menurut SN Fedotov (1993), kerusakan saraf alveolar inferior didiagnosis pada 82,2% korban dengan fraktur rahang bawah, yang mana 28,3% ringan, 22% sedang, dan 31,2% berat. Cedera ringan termasuk cedera di mana reaksi semua gigi pada sisi fraktur berada dalam 40-50 μA, dan hipestesia ringan diamati di area kulit dagu dan selaput lendir rongga mulut; kategori sedang termasuk reaksi gigi hingga 100 μA. Dengan reaksi lebih dari 100 μA dan hilangnya sebagian atau seluruh sensitivitas jaringan lunak, kerusakannya dianggap parah. Sementara itu, gangguan neurologis pada fraktur tulang wajah dan pengobatannya dalam praktik kedokteran belum mendapat perhatian yang cukup hingga saat ini. Kedalaman kerusakan saraf, menurut SN Fedorov, semakin meningkat dengan metode bedah penyambungan fragmen. Akibatnya, gangguan sensorik jangka panjang, proses destruktif neurotropik pada jaringan tulang, peleburan fragmen yang melambat, fungsi mengunyah yang menurun, dan nyeri yang luar biasa berkembang.
Berdasarkan pengamatan klinisnya (336 pasien), penulis mengembangkan kompleks rasional perawatan restoratif fraktur mandibula yang disertai kerusakan pada cabang ketiga saraf trigeminal, menggunakan metode fisik dan obat perangsang medis (neurotropik dan vasodilator). Untuk mencegah kerusakan sekunder pada saraf alveolar inferior dan cabang-cabangnya selama perawatan bedah fraktur, versi baru osteosintesis fragmen dengan jari-jari logam diusulkan, berdasarkan sikap lembut terhadap gigi, serta terhadap cabang-cabang saraf alveolar inferior.
Untuk beberapa pasien dengan gangguan neurologis, penulis meresepkan paparan medan listrik UHF atau lampu Sollux pada hari ke-2-3 setelah imobilisasi fragmen; jika ada nyeri di sepanjang saraf alveolar inferior, elektroforesis larutan novocaine 0,5% dengan adrenalin menurut AP Parfenov (1973) digunakan. Pasien lain, sesuai indikasi, hanya diresepkan USG. Setelah 12 hari, pada tahap pembentukan kalus tulang primer, elektroforesis dengan larutan kalsium klorida 5% diresepkan.
Bersamaan dengan perawatan fisik, mulai dari hari ke-2-3, stimulan obat juga digunakan: vitamin B6 B12; dibazol 0,005; untuk gangguan yang lebih dalam - 1 ml larutan proserin 0,05% sesuai dengan skema. Pada saat yang sama, obat-obatan diresepkan untuk merangsang sirkulasi darah (papaverine hidroklorida 2 ml larutan 2%; asam nikotinat 1% 1 ml; complamine 2 ml larutan 15%, untuk 25-30 suntikan).
Bahasa Indonesia: Setelah istirahat 7-10 hari, jika kerusakan saraf berlanjut, elektroforesis dengan larutan kalium iodida 10% atau elektroforesis dengan enzim diresepkan untuk 10-12 prosedur; galantamine 1% 1 ml digunakan untuk 10-20 suntikan, aplikasi parafin dan ozokerite. Setelah 3-6 bulan, jika gangguan neurologis berlanjut, rangkaian pengobatan diulang sampai pemulihan total. Komponen wajib dari perawatan yang direkomendasikan oleh SN Fedotov adalah pemantauan konstan terhadap efektivitasnya menurut metode penelitian neurologis. Penggunaan kompleks perawatan restoratif yang dijelaskan berkontribusi pada pemulihan konduktivitas saraf alveolar inferior yang lebih cepat: untuk gangguan fungsional ringan - dalam 1,5-3 bulan, sedang dan berat - dalam 6 bulan. Pada kelompok pasien yang diobati dengan metode tradisional, konduktivitas saraf alveolar inferior dengan gangguan ringan dipulihkan dalam 1,5-3-6 bulan, dengan gangguan derajat sedang dan berat - dalam 6-12 bulan. Menurut SN Fedorov, sekitar 20% pasien mengalami gangguan sensitivitas nyeri yang persisten dan dalam selama lebih dari setahun. Cedera sedang dan berat pada saraf alveolar inferior kemungkinan besar disertai dengan peregangan berlebihan pada batang saraf pada saat perpindahan fragmen, kontusio dengan putusnya serabut saraf, ruptur sebagian atau seluruhnya. Semua ini memperlambat reinervasi. Pemulihan fungsi trofik sistem saraf lebih awal memiliki efek menguntungkan pada kualitas dan waktu konsolidasi fragmen. Pada kelompok pasien pertama (utama), konsolidasi fragmen terjadi rata-rata setelah 27 + 0,58 hari, periode ketidakmampuan untuk bekerja adalah 25 ± 4,11 hari. Fungsi mengunyah dan kontraktilitas otot mencapai nilai normal dalam 1,5-3 bulan. Pada kelompok kedua (kontrol), indikator ini masing-masing adalah 37,7 + 0,97 dan 34 + 5,6 hari, dan fungsi mengunyah dan kontraktilitas otot dipulihkan kemudian - dalam 3-6 bulan. Tindakan yang ditentukan untuk tindak lanjut perawatan pasien trauma sebaiknya dilakukan di ruang rehabilitasi.
Selain osteomielitis traumatis, abses, dan phlegmon pada kasus fraktur rahang, limfadenitis submandibular dapat terjadi dengan latar belakang peradangan tulang yang lambat, yang tidak dapat diatasi dengan metode pengobatan konvensional. Hanya dengan pemeriksaan komprehensif terperinci pada pasien tersebut menggunakan radiografi, pemindaian radionuklida tidak langsung-limfografi menggunakan larutan koloid 198 Au, dan uji imunodiagnostik, diagnosis aktinomikosis sekunder (pascatrauma) pada kelenjar getah bening submandibular dapat ditegakkan dengan yakin.
Ada kemungkinan fraktur rahang bawah dapat dipersulit oleh aktinomikosis dan tuberkulosis secara bersamaan (lebih sering pada pasien dengan tuberkulosis). Mungkin juga ada komplikasi yang lebih jarang tetapi tidak kalah parah dari cedera maksilofasial: angina Jansoul-Ludwig; perdarahan lambat setelah osteosintesis yang dipersulit oleh peradangan; asfiksia setelah traksi intermaksila, kadang-kadang menyebabkan kematian pasien karena aspirasi darah selama perdarahan dari arteri lingual atau karotis; aneurisma palsu pada arteri wajah; trombosis arteri karotis interna; kelumpuhan saraf wajah sekunder (dengan fraktur rahang bawah); emfisema wajah (dengan fraktur rahang atas); pneumotoraks dan mediastinitis (dengan fraktur tulang zygomatik dan rahang atas), dll.
Lamanya tinggal pasien di rumah sakit bergantung pada letak cedera pada daerah maksilofasial, berjalannya periode konsolidasi, dan adanya komplikasi.
Ketentuan yang ditetapkan tidaklah optimal, di masa mendatang, seiring dengan teratasinya krisis ekonomi dan bertambahnya kapasitas tempat tidur rumah sakit, akan memungkinkan untuk memperpanjang masa tinggal pasien di rumah sakit hingga perawatan trauma wajah di berbagai lokasi selesai sepenuhnya. Pasien dengan cedera maksilofasial dari daerah pedesaan harus tinggal di rumah sakit lebih lama, karena mereka, sebagai aturan, tidak dapat datang ke kota untuk observasi dan perawatan rawat jalan karena jaraknya. Ketersediaan ruang perawatan trauma dan rehabilitasi yang mapan untuk pasien dengan cedera tersebut di institusi kedokteran gigi kota memungkinkan sedikit pengurangan masa tinggal mereka di rumah sakit.
Perawatan rawat jalan (rehabilitasi) korban dengan cedera pada daerah maksilofasial
Pengorganisasian tahap perawatan rawat jalan bagi korban dengan cedera pada daerah maksilofasial tidak selalu cukup jelas, karena pasien dalam banyak kasus berada di bawah pengawasan dokter dari berbagai institusi yang tidak memiliki pelatihan memadai di bidang traumatologi maksilofasial.
Sehubungan dengan hal tersebut, dapat direkomendasikan untuk memanfaatkan pengalaman ruang rehabilitasi klinik maksilofasial Institut Studi Kedokteran Lanjutan Negara Zaporizhzhya dan klinik gigi regional, yang telah memperkenalkan kartu pertukaran yang memuat seluruh informasi mengenai perawatan korban di rumah sakit, di klinik tempat tinggal, dan di ruang rehabilitasi ke dalam praktiknya.
Saat merehabilitasi pasien dengan cedera maksilofasial, perlu diperhatikan bahwa cedera tersebut sering kali dikombinasikan dengan cedera kranioserebral tertutup dan juga disertai dengan disfungsi dan struktur sendi temporomandibular (TMJ). Tingkat keparahan gangguan ini bergantung pada lokasi fraktur: dengan fraktur prosesus kondilus, perubahan degeneratif pada kedua sendi lebih sering diamati daripada dengan fraktur ekstra-artikular. Awalnya, gangguan ini memiliki karakter insufisiensi fungsional, yang setelah 2-7 tahun dapat berkembang menjadi perubahan degeneratif. Artrosis unilateral berkembang di sisi cedera setelah fraktur tunggal, dan bilateral - setelah fraktur ganda dan multipel. Selain itu, semua pasien dengan fraktur mandibula menunjukkan, dilihat dari data elektromiografi, perubahan yang nyata pada otot pengunyahan. Oleh karena itu, untuk memastikan kesinambungan dalam perawatan tindak lanjut pasien trauma di klinik gigi, mereka harus diperiksa oleh dokter gigi-ahli trauma yang memberikan perawatan komprehensif untuk pasien dengan cedera wajah di lokasi mana pun.
Perhatian khusus harus diberikan pada pencegahan komplikasi yang bersifat inflamasi dan gangguan psikoneurologis - sefalgia, meningoensefalitis, araknoiditis, gangguan otonom, gangguan pendengaran dan penglihatan, dll. Untuk tujuan ini, perlu menggunakan metode pengobatan fisioterapi dan terapi latihan secara lebih luas. Perlu untuk memantau dengan cermat kondisi pemasangan perban di rongga mulut, kondisi gigi dan selaput lendir, dan juga untuk melakukan prostetik gigi yang tepat waktu dan rasional. Saat menentukan ketentuan imobilisasi, durasi kecacatan sementara dan perawatan, perlu untuk mendekati setiap pasien secara individual, dengan mempertimbangkan sifat cedera, perjalanan penyakit, usia dan profesi pasien.
Pasien harus menyelesaikan perawatan di klinik gigi rehabilitasi. Oleh karena itu, berdasarkan perintah khusus dari departemen kesehatan terkait, dokter di klinik ini diberi hak untuk menerbitkan dan memperpanjang surat keterangan tidak mampu bekerja sementara, terlepas dari tempat kerja dan tempat tinggal pasien. Sebaiknya satu klinik rehabilitasi gigi diselenggarakan untuk 200-300 ribu orang. Jika frekuensi cedera menurun, tugas klinik dapat diperluas dengan memberikan bantuan kepada pasien bedah dengan profil lain yang dipulangkan dari rumah sakit untuk perawatan rawat jalan.
Di daerah pedesaan, tindak lanjut penanganan korban dengan cedera pada daerah maksilofasial sebaiknya dilakukan di klinik kabupaten (rumah sakit) di bawah pengawasan dokter gigi kabupaten.
Sistem perawatan untuk pasien dengan trauma wajah harus mencakup pemeriksaan sistematis terhadap hasil perawatan jangka panjang.
Departemen gigi rawat inap di rumah sakit daerah dan klinik gigi regional (teritorial) harus menerapkan pedoman organisasi dan metodologi untuk penyediaan perawatan gigi di wilayah tersebut, termasuk kepada pasien dengan trauma wajah.
Pusat perawatan gigi spesialis sering kali menjadi basis klinis bagi departemen bedah maksilofasial di universitas dan institut kedokteran (akademi, fakultas) untuk pelatihan lanjutan bagi para dokter. Kehadiran personel yang berkualifikasi tinggi memungkinkan penerapan metode diagnostik dan perawatan terkini secara luas untuk berbagai cedera di daerah maksilofasial dan juga memungkinkan penghematan yang signifikan.
Kepala dokter gigi dan dokter bedah maksilofasial di wilayah, teritori, kota, dan kepala departemen maksilofasial dihadapkan pada tugas-tugas berikut untuk meningkatkan status perawatan bagi korban trauma wajah:
- Pencegahan cedera, meliputi identifikasi dan analisis penyebab cedera industri, terutama dalam produksi pertanian; partisipasi dalam tindakan pencegahan umum untuk mencegah cedera industri, transportasi, jalan raya, dan olahraga; pencegahan cedera pada anak-anak; melakukan pekerjaan penjelasan yang luas di kalangan penduduk, terutama kaum muda usia kerja, untuk mencegah cedera dalam rumah tangga.
- Pengembangan rekomendasi yang diperlukan untuk pemberian pertolongan pertama dan pertolongan medis pertama kepada pasien dengan trauma wajah di pusat kesehatan, stasiun paramedis, pusat trauma, stasiun ambulans; pengenalan personel medis tingkat menengah dan dokter spesialisasi lainnya dengan unsur-unsur pertolongan pertama dan pertolongan medis pertama untuk trauma wajah.
- Pengorganisasian dan pelaksanaan siklus spesialisasi dan pelatihan lanjutan yang berkelanjutan bagi dokter gigi, dokter bedah, ahli traumatologi, dan dokter umum mengenai masalah pemberian bantuan kepada pasien dengan cedera wajah.
- Penerapan dan pengembangan lebih lanjut metode paling mutakhir dalam penanganan patah tulang rahang; pencegahan komplikasi terutama yang bersifat inflamasi; penerapan metode kompleks yang lebih luas dalam penanganan cedera wajah traumatis.
- Pelatihan tenaga medis tingkat menengah dengan keterampilan dasar dalam memberikan pertolongan pertama kepada pasien dengan cedera wajah dan rahang.
Saat menganalisis indikator mutu institusi kedokteran gigi, kondisi perawatan pasien dengan cedera wajah juga harus diperhitungkan. Perhatian khusus harus diberikan untuk menganalisis kesalahan yang dibuat dalam memberikan perawatan. Harus dibuat perbedaan antara kesalahan diagnostik, terapeutik, dan organisasi, yang direkomendasikan untuk membuat jurnal khusus (untuk setiap kota dan distrik).
Pemilihan metode reposisi dan fiksasi fragmen rahang pada fraktur lama
Bergantung pada usia fraktur rahang atas atau bawah dan tingkat kekakuan fragmen, metode ortopedi atau bedah digunakan. Jadi, jika terjadi fraktur prosesus alveolaris rahang atas dengan perpindahan fragmen yang sulit dihilangkan, belat yang terbuat dari kawat baja yang ditujukan untuk traksi rangka digunakan. Elastisitas kawat baja memfasilitasi pengurangan fragmen secara horizontal dan vertikal. Secara khusus, jika fragmen bagian depan prosesus alveolaris bergeser ke belakang, braket belat halus diterapkan, memperbaikinya dengan cara biasa ke gigi di kedua sisi garis fraktur; gigi fragmen difiksasi ke kawat dengan apa yang disebut ligatur "suspensi" dengan sedikit ketegangan. Secara bertahap (pada satu waktu atau selama beberapa hari - tergantung pada usia fraktur), mengencangkan kawat ligatur dengan memutar, fragmen prosesus alveolaris perlahan-lahan direduksi. Untuk tujuan yang sama, Anda dapat menggunakan cincin karet tipis yang menutupi leher gigi dan dipasang di depan pada kawat, yang dalam hal ini tidak harus terbuat dari baja.
Jika bagian lateral prosesus alveolaris rahang atas bergeser ke dalam, belat kawat baja ditekuk sesuai bentuk lengkung gigi normal. Secara bertahap, fragmen kembali ke posisi yang benar dalam kaitannya dengan lengkung gigi bawah. Jika terjadi pergeseran bagian lateral prosesus alveolaris ke luar, bagian tersebut disesuaikan ke dalam menggunakan traksi elastis yang dipasang di langit-langit keras.
Jika terjadi kekakuan pada fragmen prosesus alveolaris rahang atas yang bergeser ke bawah, cincin karet atau perban Shelgorn yang dipasang melalui permukaan oklusi gigi dapat digunakan untuk traksi.
Bila terjadi kekakuan fragmen rahang bawah, dilakukan traksi intermaksilaris dengan bantuan belat gigi. Bila tidak terdapat gigi pada fragmen rahang yang kaku, dapat dilakukan reposisi dan fiksasi fragmen atau reposisi dan fiksasi fragmen dapat dilakukan melalui akses ekstraoral atau intraoral.
Pemeriksaan cacat sementara pada kasus fraktur rahang
Setiap warga negara berhak atas jaminan keuangan di hari tua, jika terjadi sakit, kehilangan sebagian atau seluruh kemampuan bekerja, serta kehilangan pencari nafkah.
Hak ini dijamin oleh asuransi sosial pekerja, karyawan, dan petani, tunjangan untuk cacat sementara, dan berbagai bentuk jaminan sosial lainnya.
Hilangnya kapasitas kerja setelah cedera dinyatakan dalam hal ketidakmampuan untuk melakukan pekerjaan yang bermanfaat secara sosial tanpa merusak kesehatan dan efisiensi produksi.
Bila terjadi fraktur rahang, hilangnya kemampuan bekerja dapat terjadi secara sementara maupun permanen, yang terakhir ini terbagi menjadi lengkap dan sebagian.
Jika disfungsi rahang yang menghalangi pekerjaan profesional dapat dipulihkan dan hilang dengan pengobatan, maka kecacatan tersebut bersifat sementara. Dalam kasus kecacatan sementara total, korban tidak dapat melakukan pekerjaan apa pun dan memerlukan pengobatan sesuai dengan aturan yang ditentukan oleh dokter. Misalnya, pasien dengan fraktur rahang pada periode akut cedera dengan sindrom nyeri parah dan disfungsi dianggap mengalami kecacatan sementara total.
Cacat sementara sebagian dinyatakan dalam kasus di mana korban tidak dapat bekerja dalam spesialisasinya, tetapi dapat melakukan pekerjaan lain tanpa membahayakan kesehatan, yang memastikan istirahat atau beban yang dapat diterima pada organ yang rusak. Misalnya, seorang penambang di tambang yang mengalami fraktur rahang bawah, dengan konsolidasi fragmen yang tertunda, biasanya tidak dapat bekerja dalam spesialisasinya selama 1,5-2 bulan. Namun, setelah eliminasi fenomena akut 1,5 bulan setelah cedera, dengan keputusan VKK, pekerja dapat dipindahkan ke pekerjaan yang lebih mudah (untuk jangka waktu tidak lebih dari 2 bulan): sebagai operator kerekan, pengisi daya di ruang lampu, dll. Saat dipindahkan ke pekerjaan lain karena konsekuensi fraktur rahang, sertifikat cuti sakit tidak dikeluarkan.
Pemeriksaan ahli terhadap korban harus dimulai dengan menetapkan diagnosis yang tepat, yang membantu menentukan prognosis pekerjaan. Terkadang, setelah membuat diagnosis yang tepat, dokter tidak memperhitungkan prognosis pekerjaan. Akibatnya, korban dipulangkan sebelum waktunya untuk bekerja, atau ketika kemampuannya untuk bekerja pulih, cuti sakitnya diperpanjang secara tidak wajar. Yang pertama menyebabkan berbagai komplikasi yang berdampak buruk pada kesehatan dan menunda pengobatan; yang kedua - pengeluaran dana yang tidak dapat dibenarkan untuk membayar cuti sakit.
Oleh karena itu, kriteria diferensial utama untuk kehilangan sementara kapasitas kerja adalah prognosis klinis dan kerja yang baik, ditandai dengan pemulihan disfungsi rahang yang lengkap atau signifikan sebagai akibat dari cedera dan kapasitas kerja dalam waktu yang relatif singkat. Pemulihan kapasitas kerja jika terjadi fraktur rahang ditandai dengan tingkat pemulihan fungsi rahang yang rusak, yaitu: konsolidasi fragmen yang baik pada posisi yang benar, pemeliharaan oklusi gigi normal, mobilitas yang cukup pada sendi temporomandibular, tidak adanya gangguan peredaran darah dan limfatik yang nyata, nyeri dan gangguan lain yang terkait dengan kerusakan saraf perifer di daerah maksilofasial.
Hilangnya kemampuan kerja sementara akibat fraktur rahang dapat disebabkan oleh cedera akibat pekerjaan dan trauma rumah tangga. Menentukan penyebab hilangnya kemampuan kerja sementara akibat fraktur rahang merupakan salah satu tugas penting dokter gigi, karena dokter gigi harus menyelesaikan masalah yang tidak hanya memerlukan kompetensi medis tetapi juga kompetensi hukum.
Penyakit dianggap terkait dengan "cedera industri" dalam kasus-kasus berikut: saat melakukan tugas pekerjaan (termasuk perjalanan bisnis selama jam kerja), saat melakukan tindakan untuk kepentingan suatu perusahaan atau firma, meskipun tanpa wewenang dari pihak tersebut; saat melakukan tugas publik atau negara, serta sehubungan dengan pelaksanaan tugas khusus negara, serikat pekerja atau organisasi publik lainnya, bahkan jika tugas-tugas ini tidak terkait dengan perusahaan atau lembaga yang dimaksud; di wilayah suatu perusahaan atau lembaga atau di tempat kerja lain selama jam kerja, termasuk waktu istirahat yang ditetapkan, serta selama waktu yang diperlukan untuk merapikan alat-alat produksi, pakaian, dll. sebelum memulai dan setelah menyelesaikan pekerjaan; di dekat suatu perusahaan atau lembaga selama jam kerja, termasuk waktu istirahat yang ditetapkan, jika berada di sana tidak bertentangan dengan aturan rutinitas yang ditetapkan; dalam perjalanan ke tempat kerja atau pulang dari tempat kerja; saat melakukan tugas warga negara untuk melindungi hukum dan ketertiban, menyelamatkan nyawa manusia dan melindungi properti negara.
Untuk menetapkan penyebab cacat sementara, diperlukan laporan kecelakaan, yang dibuat segera dan dalam format yang benar oleh administrasi perusahaan tempat kecelakaan terjadi. Laporan harus menunjukkan bahwa kecelakaan terjadi selama bekerja, menjelaskan sifatnya, dll. Dalam kasus kecelakaan kelompok, laporan harus dibuat untuk setiap korban.
Tidak dapat dibuatkan surat keterangan kecelakaan jika kecelakaan terjadi dalam perjalanan ke atau dari tempat kerja. Dalam kasus ini, diperlukan surat keterangan dari dinas perhubungan, surat keterangan dari kepolisian, surat keterangan dari perusahaan atau instansi tempat korban bekerja yang mencantumkan waktu mulai dan berakhirnya pekerjaan pada tanggal tersebut, serta surat keterangan domisili.
Kesulitan terbesar muncul saat menentukan sifat hilangnya kapasitas kerja (sementara atau permanen), serta saat menetapkan tanggal berakhirnya hilangnya kapasitas kerja sementara, yang bersifat individual untuk setiap pasien.
Perlu diperhatikan bahwa dalam beberapa kasus, periode ketidakmampuan sementara tidak sesuai dengan periode saat pasien diberikan sertifikat ketidakmampuan (misalnya, dalam kasus cedera dalam rumah tangga, dll.). Oleh karena itu, untuk mengkarakterisasi periode ketidakmampuan rata-rata, perlu untuk secara akurat menunjukkan periode antara saat cedera dan saat korban kembali bekerja.
Pasien dengan fraktur rahang terus dirawat secara rawat jalan setelah akhir periode perawatan rawat inap, dan sampai kelompok disabilitas mereka terbentuk, hilangnya kemampuan untuk bekerja didokumentasikan dengan sertifikat ketidakmampuan. Namun, periode berada dalam sertifikat ketidakmampuan untuk pasien yang kemudian diakui sebagai penyandang disabilitas tidak dapat diidentifikasi dengan durasi rata-rata hilangnya kemampuan untuk bekerja sementara. Periode ini, sebelum pemindahan pasien ke kondisi disabilitas, secara tepat disebut periode pradisabilitas.
Saat memutuskan periode kecacatan sementara, perlu untuk mempertimbangkan tidak hanya sifat cedera, tetapi juga profesi pasien, kondisi kerja dan kehidupan, dan jenis cedera (cedera kerja atau rumah tangga, dll.). Dengan demikian, kemampuan untuk bekerja dipulihkan paling cepat dalam kasus cedera olahraga yang relatif ringan; dalam kasus cedera industri dan transportasi, periode kecacatan sementara lebih lama.
Untuk menyingkirkan kemungkinan memburuknya kondisi, metode penelitian objektif seperti palpasi, mastikasi, radiografi, dan osteometri harus digunakan secara luas.
Periode kecacatan untuk fraktur rahang juga bergantung pada karakteristik profesi korban: untuk pekerja mental, kecacatan sementara lebih pendek daripada orang yang terlibat dalam pekerjaan fisik; mereka dapat dipulangkan untuk bekerja 20-25 hari setelah cedera, melanjutkan perawatan secara rawat jalan. Pada saat yang sama, pasien yang profesinya dikaitkan dengan ketegangan dan gerakan konstan otot-otot daerah maksilofasial (seniman, dosen, musisi, guru, dll.) diizinkan untuk kembali bekerja hanya setelah fungsi rahang pulih sepenuhnya.
Periode cacat sementara khususnya panjang bagi pasien yang terlibat dalam pekerjaan fisik berat. Untuk kelompok pasien ini, cuti sakit diperpanjang setelah pelepasan belat dan alat pengikat selama 2-3 hari lagi untuk adaptasi penuh dari proses mengunyah. Jika mereka dipulangkan untuk bekerja sebelum waktunya, komplikasi dapat berkembang (osteomielitis, refraksi rahang, dll.). Selain itu, pasien tersebut sering kali tidak dapat melakukan seluruh volume proses kerja dasar. Misalnya, pekerja di industri batu bara memiliki periode cacat sementara yang lebih lama daripada pekerja di profesi lain, yang disebabkan oleh spesifikasi khusus pekerjaan dalam kondisi bawah tanah dan sifat cedera, yang sering kali disertai dengan kerusakan pada jaringan lunak wajah.
Pada orang di atas usia 50 tahun, durasi periode kecacatan sementara meningkat karena adanya perlambatan konsolidasi.
Konsolidasi fraktur mandibula pada pasien dengan periodontitis berlangsung 1,5-2 bulan lebih lama. Pada pasien tanpa periodontitis, hal ini terjadi rata-rata 3-4 bulan setelah cedera. Faktor lingkungan juga harus diperhitungkan saat menentukan durasi fiksasi dan periode kecacatan sementara.
Penggunaan metode kompresi ekstrafokal untuk mengobati fraktur rahang yang dikombinasikan dengan efek umum pada tubuh dan pengobatan periodontitis, serta tindakan ortopedi dan bedah lokal yang tepat waktu dan rasional yang ditujukan untuk memposisikan ulang dan memperbaiki fragmen rahang, membantu mengurangi periode kecacatan sementara.
Jika pada periode akut cedera, masalah pemeriksaan kapasitas kerja relatif mudah diatasi, maka kemudian, ketika pasien mengalami komplikasi tertentu (konsolidasi fragmen yang tertunda, kontraktur, ankilosis, dll.), timbul kesulitan dalam menentukan periode dan jenis hilangnya kapasitas kerja korban. Berdasarkan sifat fraktur, perjalanan klinisnya, dan komplikasi yang terjadi, dokter bedah gigi harus menentukan, setidaknya perkiraan, durasi hilangnya kapasitas kerja sementara korban dan membuat prognosis kerja yang benar, yang merupakan kriteria untuk menetapkan kecacatan sementara atau permanen.
Prognosis untuk pekerjaan bisa baik, tidak baik, atau diragukan. Dengan prognosis yang baik untuk pekerjaan, adalah mungkin untuk mengembalikan kemampuan untuk bekerja dan mengembalikan korban ke pekerjaan sebelumnya atau yang setara. Prognosis untuk pekerjaan tidak baik dalam kasus-kasus di mana, sebagai akibat dari cedera atau komplikasinya, korban tidak dapat bekerja dalam spesialisasinya dan ada kebutuhan untuk memindahkannya ke pekerjaan lain yang sesuai dengan kondisi kesehatannya, atau ketika korban tidak dapat melakukan pekerjaan apa pun. Prognosis untuk pekerjaan yang diragukan berarti bahwa pada saat pemeriksaan tidak ada data yang diperlukan untuk menyelesaikan masalah hasil fraktur rahang dan kemungkinan memulihkan kemampuan untuk bekerja. Kesulitan tertentu disajikan oleh prognosis dalam kasus konsolidasi fraktur rahang yang tertunda yang diperumit oleh osteomielitis traumatis. Dalam beberapa kasus, dengan penggunaan metode pembedahan, fisioterapi, dan metode pengobatan lainnya, fusi fragmen pada posisi yang benar masih terjadi dan kemampuan untuk bekerja dipulihkan, pada kasus lain, meskipun telah diobati, cacat tulang terbentuk yang menyebabkan gangguan kapasitas kerja yang terus-menerus.
Perlu dicatat bahwa prognosis persalinan sangat erat kaitannya dengan prognosis klinis, bergantung padanya, tetapi tidak selalu sesuai dengannya. Jadi, bahkan dengan hasil klinis fraktur rahang yang tidak menguntungkan (malunion tanpa gangguan gigitan atau dengan rahang edentulous), prognosis persalinan mungkin menguntungkan, karena ditentukan tidak hanya oleh perubahan anatomi, tetapi juga, terutama, oleh tingkat pemulihan fungsi, pengembangan perangkat kompensasi, profesi korban, serta faktor-faktor lainnya.
Pemeriksaan cacat sementara pada fraktur rahang bawah
Rata-rata durasi kecacatan sementara pada kasus fraktur mandibula adalah 43,4 hari. Waktu pemulihan kapasitas kerja tergantung pada lokasi fraktur. Pada kasus fraktur di area prosesus kondilus dan cabang rahang dengan susunan fragmen tulang yang baik, durasi periode kecacatan sementara minimal (36,6 hari). Fraktur dengan lokasi seperti itu biasanya tertutup dan tidak terinfeksi.
Faktor utama yang berkontribusi terhadap konsolidasi cepat adalah suplai darah yang baik ke tulang di area fraktur dan adanya selubung otot, yang memungkinkan traksi karet intermaksila dilepas pada hari ke-12-14. Perawatan fungsional dini membantu mempercepat konsolidasi fragmen rahang.
Penanganan korban patah tulang dan dislokasi prosesus kondilus rahang bawah cukup sulit, sehingga lamanya masa cacat sementara bagi pekerja fisik rata-rata 60 hari.
Untuk menilai tingkat konsolidasi fragmen rahang, sebaiknya gunakan ekoosteometer EOM-01-ts dengan frekuensi osilasi 120±36 kHz. Indikator ekoosteometri saat menggunakan, misalnya, perangkat ekstrafokal VA Petrenko et al. (1987) untuk perawatan fraktur prosesus kondilus hampir kembali normal hanya pada hari ke-90. Oleh karena itu, jelas bahwa periode 60 hari yang disebutkan, yang sebelumnya ditetapkan dalam "Rekomendasi Metodologi", dapat dibenarkan secara ilmiah atau diubah, terutama di area kontaminasi radioisotop, industri, dan kimia pada tanah, air, dan produk makanan.
Pada kasus fraktur rahang bawah dengan gigi di celah fraktur, durasi periode hilangnya kemampuan bekerja sementara jauh lebih lama dibandingkan dengan kasus fraktur di luar lengkung gigi.
Pada kasus fraktur sentral rahang bawah, masa pemulihan hingga bisa bekerja hampir sama dengan fraktur yang terlokalisasi di bagian lateralnya (44,2 hari).
Masa pemulihan untuk fraktur tunggal rahang bawah rata-rata 41,2 hari, untuk pasien dengan fraktur ganda - 44,8 hari. Fraktur ganda rahang bawah adalah yang paling parah, karena hampir selalu melibatkan perpindahan fragmen yang signifikan, yang dapat menonjol ke dalam rongga mulut. Fraktur seperti itu terbuka dan rentan terhadap infeksi. Masa rata-rata kecacatan sementara untuk mereka adalah 59,6 hari.
Pada kasus fraktur komunitif rahang bawah, masa pemulihan kapasitas kerja agak lebih lama dibandingkan dengan kasus fraktur linear, yakni rata-rata 45,5 hari.
Pada pasien dengan fraktur mandibula yang disertai gegar otak, periode rata-rata kecacatan meningkat menjadi 47,4 hari. Pertanyaan tentang kemungkinan memulangkan pasien tersebut dari rumah sakit harus diputuskan bersama dengan ahli saraf.
Periode hilangnya kapasitas kerja juga bergantung pada metode yang digunakan untuk mengobati patah tulang rahang bawah. Periode pemulihan kapasitas kerja pada pasien dengan patah tulang rahang bawah yang diobati dengan metode non-bedah rata-rata 43,7 hari, dengan metode bedah - 41,3 hari. Periode minimum hilangnya kapasitas kerja sementara diamati dalam pengobatan patah tulang rahang bawah tanpa perpindahan fragmen dengan tutup plastik yang mengeras sendiri (26,3 hari) dan perban berbentuk selempang ZI Urbanskaya (36,7 hari). Kapasitas kerja korban yang memiliki belat aluminium dua rahang gigi yang digunakan untuk pengobatan patah tulang rahang bawah dipulihkan kemudian (setelah 44,6 hari).
Alasan utama yang menyebabkan perpanjangan masa pemulihan kapasitas kerja adalah fiksasi intermaksilaris jangka panjang tanpa penggunaan perawatan fungsional dini, mobilitas relatif fragmen, trauma papila interdental gusi akibat belat kawat, gigi goyang, dan lain sebagainya.
 [ 18 ]
[ 18 ]
Pemeriksaan cacat sementara pada fraktur rahang atas
Rata-rata durasi periode kecacatan sementara akibat fraktur rahang atas adalah 64,9 hari.
Rata-rata lamanya periode tidak dapat bekerja bergantung pada jenis cedera rahang atas: pada kasus cedera non-kerja, durasinya adalah 62,5 hari, dan pada kasus cedera kerja, 68,3 hari.
Lamanya ketidakmampuan akibat cedera ditentukan sampai batas tertentu oleh tingkat keparahan cedera. Pemulihan kapasitas kerja akibat fraktur prosesus alveolaris maksila terjadi rata-rata dalam waktu 43,6 hari, dan dalam kasus fraktur korpus maksila, rata-rata masa ketidakmampuan adalah 69,9 hari; menurut tipe Le Fort I - 56,0 hari, menurut tipe Le Fort II - 65,4 hari dan menurut tipe Le Fort III - 74,7 hari.
Pada fraktur rahang atas yang tidak rumit, periode ketidakmampuan untuk bekerja rata-rata 60,1 hari, dan pada fraktur yang rumit - 120-130 hari.
Salah satu ciri fraktur maksila adalah sifatnya yang menyatu, karena kedekatan anatomi antara bagian wajah dan otak tengkorak. Cedera traumatik pada tulang tengkorak dan otak tidak selalu terdiagnosis oleh dokter gigi, yang berdampak negatif pada perawatan pasien.
Periode kecacatan sementara untuk fraktur rahang atas yang terpisah dan gabungan berbeda. Jadi, untuk fraktur rahang atas yang dikombinasikan dengan gegar otak, periodenya adalah 70,8 hari, dengan kombinasi dengan fraktur rahang bawah, periode kecacatan rata-rata adalah 73,3 hari, dengan fraktur dasar tengkorak - 81,0 hari, dengan fraktur kubah tengkorak - 126,7 hari, dengan kerusakan pada rongga mata - 120,5 hari, dengan fraktur tulang lainnya - 89,5 hari.
Beberapa patah tulang pada tulang wajah, tengkorak dan badan mengakibatkan kecacatan sementara hingga 87,5 hari.
Lamanya kecacatan sementara juga bergantung pada metode penanganan fraktur rahang atas. Bila metode penanganan ortopedi digunakan pada pasien fraktur rahang atas, rata-rata lamanya kecacatan sementara adalah 59,2 hari (55,4 hari untuk fraktur tanpa komplikasi dan 116,0 hari untuk fraktur dengan komplikasi), dan bila metode bedah digunakan, rata-ratanya adalah 76,0 hari (69,3 hari untuk fraktur tanpa komplikasi dan 153,5 hari untuk fraktur dengan komplikasi).
Periode kecacatan sementara yang lebih lama dengan metode bedah penanganan patah tulang disebabkan oleh fakta bahwa metode tersebut digunakan untuk cedera yang paling parah, ketika metode ortopedi tidak diindikasikan atau tidak efektif.
 [ 19 ]
[ 19 ]
Pendaftaran disabilitas sementara
Dokter gigi berhak mengeluarkan surat keterangan sakit kepada pasien yang mengalami fraktur rahang untuk jangka waktu tidak lebih dari enam hari. Komisi Pengawasan Medis (MCC) berhak memperpanjang surat keterangan sakit untuk jangka waktu yang lebih lama (untuk pasien yang mengalami cedera, hingga 10 hari), tetapi secara umum tidak lebih dari 4 bulan sejak tanggal cedera. Dalam hal ini, orang yang memberikan wewenang untuk memperpanjang surat keterangan sakit diharuskan untuk memeriksa pasien secara langsung. Dalam kasus penyakit yang berlangsung lama, pemeriksaan tersebut harus dilakukan setidaknya sekali setiap 10 hari, dan jika perlu, lebih sering, terutama pada periode pertama setelah cedera.
Dalam hal terjadi kehilangan kemampuan bekerja akibat kecelakaan kerja, dokter akan menerbitkan surat keterangan tidak mampu bekerja, yaitu dokumen yang menegaskan tidak mampu bekerja sementara dan memberikan hak kepada korban untuk menerima tunjangan asuransi sosial.
Jika terjadi kehilangan kemampuan bekerja karena cedera dalam rumah tangga, lembaga medis akan menerbitkan surat keterangan tidak mampu bekerja selama lima hari, dan mulai hari keenam - surat keterangan tidak mampu bekerja. Jika korban menghubungi dokter pada hari ia telah bekerja, dokter, jika perlu, akan menerbitkan surat keterangan tidak mampu bekerja, yang diberi tanggal pada hari permintaan, tetapi membebastugaskan korban dari pekerjaan hanya mulai hari berikutnya.
Pasien dengan fraktur rahang yang dirawat di rumah sakit diberikan surat keterangan sakit saat keluar dari rumah sakit, namun pada kasus rawat inap jangka panjang, surat keterangan tidak mampu bekerja dapat diberikan sebelum keluar dari rumah sakit agar dapat menerima upah.
Jika kemampuan pasien untuk bekerja pulih sebagai hasil dari perawatan rawat inap, maka surat keterangan sakit ditutup. Jika pasien tetap tidak mampu setelah keluar dari rumah sakit karena konsekuensi dari patah tulang, maka surat keterangan sakit tidak ditutup di rumah sakit, tetapi dibuat catatan yang sesuai tentang perlunya perawatan rawat jalan. Selanjutnya, surat keterangan sakit diperpanjang oleh dokter gigi dari institusi medis dan pencegahan tempat pasien melanjutkan perawatan. Perlu dicatat bahwa orang yang telah menerima cedera karena keracunan atau selama tindakan karena keracunan dan yang memerlukan perawatan rawat jalan dan rawat inap tidak diberikan surat keterangan sakit.
Masalah pemulangan pasien untuk bekerja atau merujuk dirinya sendiri ke VTEK dengan fraktur rahang atas sederhana atau rumit diputuskan tergantung pada prognosis klinis dan pekerjaan. Dalam kasus di mana, meskipun semua tindakan terapeutik, prognosis klinis dan pekerjaan tetap tidak menguntungkan dan gangguan kapasitas kerja menjadi persisten, pasien harus dirujuk ke VTEK untuk menentukan kelompok disabilitas, misalnya, dalam kasus fraktur rahang bawah yang rumit oleh osteomielitis dengan pembentukan cacat jaringan tulang yang besar berikutnya dan dalam hal kebutuhan untuk operasi plastik tulang restoratif. Dalam kasus seperti itu, penentuan kelompok disabilitas yang tepat waktu dan pelepasan pasien dari pekerjaan memungkinkan penerapan berbagai tindakan terapeutik untuk memulihkan kesehatan korban, setelah itu ia dapat melakukan pekerjaan di bidangnya atau spesialisasi lainnya. Sertifikat ketidakmampuan untuk bekerja ditutup pada hari kesimpulan VTEK dikeluarkan pada saat ditetapkannya disabilitas, terlepas dari penyebab dan kelompoknya.
Pekerjaan yang rasional bagi penyandang cacat sangatlah penting, karena pekerjaan yang layak memberikan kontribusi bagi pemulihan atau kompensasi yang lebih cepat atas fungsi yang terganggu, meningkatkan kondisi umum penyandang cacat dan meningkatkan keamanan material mereka.
Kadang-kadang penyakit penyerta, yang dengan sendirinya tidak menyebabkan gangguan signifikan pada kapasitas kerja, memperburuk kondisi pasien dan, jika dikombinasikan dengan penyakit utama, menyebabkan gangguan fungsi yang lebih parah. Oleh karena itu, ketika melakukan pemeriksaan kapasitas kerja dalam kasus seperti itu, kehati-hatian yang ekstrem dan pendekatan yang kritis diperlukan untuk menilai dengan benar bobot spesifik dari perubahan tersebut dalam hal penurunan atau hilangnya kapasitas kerja.

