Ahli medis artikel
Publikasi baru
Jenis-jenis pleuropneumonia
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Pneumonia diklasifikasikan menurut tingkat kerusakan paru-paru. Jika proses peradangan hanya memengaruhi lobus, tanpa menyebar ke pembuluh darah dan alveoli, maka kita berbicara tentang pleuropneumonia, atau pneumonia lobaris - penyakit menular yang dapat disebabkan oleh virus, mikroba, atau jamur. Pada gilirannya, ada berbagai jenis pleuropneumonia, yang hanya dapat diidentifikasi oleh dokter spesialis.
Saat ini, terdapat sejumlah pleuropneumonia yang memiliki ciri-ciri tertentu yang berbeda. Klasifikasi semacam itu diperlukan, pertama-tama, untuk pemilihan pengobatan yang optimal bagi penyakit tersebut.
Formulir
Pembagian berbagai jenis pleuropneumonia didasarkan pada tanda klinis, etiologi, dan tanda lainnya. Misalnya, pleuropneumonia aspirasi, pascatrauma, pascaoperasi, serta virus, bakteri, jamur, dll. Mari kita pertimbangkan jenis dasar pleuropneumonia, ciri-cirinya, dan karakteristik utamanya.
Pleuropneumonia infeksius
Banyak jenis pleuropneumonia yang berbeda-beda, tergantung pada agen infeksiusnya. Identifikasi infeksi wajib dilakukan, karena rejimen pengobatan, metode, dan obat yang digunakan bergantung padanya. Pleuropneumonia infeksius diklasifikasikan sebagai berikut:
- Pleuropneumonia virus disebabkan oleh virus dan dapat menjadi komplikasi dari pengobatan yang tidak tepat atau tidak diobatinya influenza atau infeksi virus pernapasan akut. Yang lebih jarang, ini merupakan infeksi primer. Secara diagnostik, sulit untuk mengidentifikasi virus pada pleuropneumonia, sehingga agen antivirus dengan spektrum aktivitas yang luas paling sering diresepkan untuk pengobatan, serta berbagai obat simptomatik.
- Pneumonia mikoplasma terjadi setelah jenis mikroorganisme khusus yang disebut mikoplasma menembus jaringan paru-paru. Penyakit ini paling sering terjadi pada masa kanak-kanak dan remaja. Penyakit ini dapat berlangsung laten, tanpa gejala khusus, tetapi merespons pengobatan dengan obat antibakteri dengan baik.
- Pneumonia jamur dan pleuropneumonia dapat disebabkan oleh berbagai jenis infeksi, termasuk patogen jamur. Pleuropneumonia jamur didiagnosis hanya setelah diagnosis lengkap, karena gejala klinis jenis penyakit ini biasanya sedikit, tanda-tandanya kabur dan tidak jelas, dan sering kali tidak sesuai dengan manifestasi klasik kerusakan mikroba. Penyakit ini dapat disebabkan oleh jamur kapang, Candida, jamur dimorfik endemik, pneumocyst. Paling sering, "pelakunya" adalah Candida albicans, serta aspergilli atau pneumocyst - yaitu, infeksi yang difokuskan pada jaringan paru-paru. Patogen dapat memasuki sistem pernapasan baik dari fokus eksternal maupun fokus mikotik lain yang ada dalam tubuh manusia. Misalnya, Candida merupakan komponen permanen dari mikrobiocenosis kulit dan mukosa, tetapi dalam keadaan tertentu dapat diaktifkan dan menjadi patogen: akibatnya, pneumomycosis berkembang. Pengobatan untuk infeksi jamur di paru-paru bersifat jangka panjang, menggunakan kursus antijamur yang kuat.
- Aktinobasillosis pleuropneumonia disebabkan oleh Actinobacillus, batang pleomorfik pembentuk kapsul gram negatif. Penyakit ini hanya menyerang ruminansia: sapi, babi, dan, lebih jarang, domba. Hewan lain dan manusia kebal terhadap infeksi dan tidak jatuh sakit. Sebelumnya, sebelum tahun 1983, penyakit ini disebut "hemophilus pleuropneumonia": saat ini, istilah ini dianggap usang, karena patogen, yang sebelumnya diklasifikasikan sebagai milik genus Haemophilus, kini telah dipindahkan ke genus Actinobacillus.
Istilah lain yang dominan dalam dunia kedokteran hewan adalah "pleuropneumonia menular." Istilah ini merujuk pada bentuk pneumonia yang sangat menular yang mudah ditularkan dari satu hewan ke hewan lain, yang menyebabkan penyakit yang menyebar luas. Agen penyebab penyakit ini biasanya adalah Mycoplasma mucoides. Hewan yang telah pulih dari pleuropneumonia menular menjadi kebal terhadap infeksi tersebut.
Pleuropneumonia abses
Ketika berbicara tentang pleuropneumonia abses, yang kami maksud adalah adanya fokus kerusakan paru-paru yang bersifat infeksius dan bernanah-nekrotik. Ini adalah beberapa area kerusakan jaringan yang bernanah-nekrotik, dan tidak ada batas yang jelas dengan jaringan paru-paru yang sehat. Karena adanya proses destruktif yang khas, banyak spesialis menyebut penyakit ini dengan istilah "pleuropneumonia destruktif".
Di paru-paru, terbentuk zona pelelehan jaringan tipe konfluen. Agen penyebab utama patologi dianggap Staphylococcus aureus, tetapi ada juga kerusakan oleh Klebsiella dan enterobacteria lainnya, serta streptococcus hemolitik, pneumococcus, dan mikroba anaerob.
Penyebab paling umum dari perkembangan pleuropneumonia abses dianggap sebagai aspirasi sekresi orofaring dan adanya fokus infeksi purulen di dalam tubuh yang berdekatan dengan pembuluh limfatik dan darah.
Gejala penyakit ini mirip dengan gejala pneumonia total.
Pleuropneumonia yang didapat dari masyarakat
Pleuropneumonia yang didapat dari masyarakat adalah salah satu jenis proses peradangan paru-paru di mana agen infeksius memasuki sistem pernapasan di luar rumah sakit atau lembaga medis dan pencegahan lainnya. Bentuk pleuropneumonia ini dapat berupa bakteri atau virus, dan jalur penularannya melalui udara.
Pada sebagian besar pasien, reaksi peradangan dipicu setelah infeksi virus pernapasan akut atau infeksi influenza, trakeitis atau bronkitis yang tidak diobati.
Patogen memasuki paru-paru melalui jalur menurun – dari saluran pernapasan atas. Jika pertahanan imun melemah, tubuh akan kesulitan mengatasi fokus peradangan baru. Akibatnya, infeksi menetap di jaringan paru-paru, dan terjadi pleuropneumonia akut.
Seringkali, pasien dengan pleuropneumonia yang didapat dari masyarakat sudah memiliki berbagai proses pernapasan kronis, seperti bronkitis kronis. Penyakit ini menjadi aktif ketika kondisi tertentu terjadi, ketika sistem kekebalan tubuh melemah. Jika pengobatan ditunda atau diabaikan, pleuropneumonia dapat berkembang.
Pneumonia hipostatik
Bentuk khusus penyakit ini adalah pleuropneumonia hipostatik, yang sebagian besar bersifat sekunder. Paling sering, penyakit ini berkembang sebagai akibat dari stagnasi sirkulasi darah yang berkepanjangan dalam sistem peredaran darah kecil, yang seharusnya memberikan trofisme jaringan paru-paru. Aliran darah yang terganggu menyebabkan penumpukan produk keracunan di paru-paru. Dahak kental terbentuk, tempat mikroorganisme berkembang biak secara aktif - biasanya streptokokus dan stafilokokus, yang menyebabkan proses peradangan baru.
Pleuropneumonia hipostatik atau kongestif biasanya muncul pada pasien yang telah berbaring dalam waktu lama dan tidak dapat bergerak serta menjalani kehidupan normal karena cedera atau patologi somatik. Dengan demikian, penyakit primer dapat berupa serangan jantung, stroke, diabetes, onkopatologi, dll. Posisi horizontal yang berkepanjangan memperburuk aliran darah dan menyebabkan kongesti jaringan.
Jenis-jenis pleuropneumonia berdasarkan luasnya lesi
Paru-paru kanan terbagi menjadi tiga lobus, sedangkan paru-paru kiri terbagi menjadi dua lobus. Pada gilirannya, setiap lobus terbagi menjadi beberapa segmen, yaitu zona parenkim yang diventilasi oleh bronkus segmental dan cabang tertentu dari arteri pulmonalis.
Bila reaksi peradangan terjadi di satu lobus paru, maka disebut pleuropneumonia lobaris, dan bila terjadi di kedua lobus, maka disebut pleuropneumonia bilobaris. Pleuropneumonia lobaris unilateral dan bilateral juga dibedakan. Gambaran klinis dan tindakan pengobatannya mirip dengan jenis penyakit lainnya.
Selain itu, para spesialis telah mengidentifikasi jenis patologi lobar berikut:
- pleuropneumonia segmental – ditandai dengan kerusakan pada satu segmen lobus paru;
- pleuropneumonia polisegmental - menunjukkan kerusakan pada beberapa segmen lobar sekaligus;
- Pleuropneumonia lobus atas dapat terjadi di sisi kanan maupun kiri dan mengindikasikan kerusakan pada lobus atas paru-paru;
- pleuropneumonia lobus bawah juga dapat terjadi di sisi kanan atau kiri, tergantung pada lokalisasi proses patologis;
- pleuropneumonia lobus tengah merupakan suatu proses peradangan pada lobus tengah paru-paru kanan (pada paru-paru kiri lobus tengah tidak ada);
- total – terjadi dengan kerusakan pada seluruh bidang paru-paru (semua lobus paru-paru kanan dan kiri);
- pleuropneumonia subtotal - untuk bentuk ini, kerusakan pada kedua lobus dari satu paru-paru merupakan hal yang umum;
- pleuropneumonia fokal menunjukkan lokalisasi fokus inflamasi yang jelas, tanpa menyebar ke jaringan di dekatnya;
- Pleuropneumonia subpleural merupakan suatu proses peradangan yang terlokalisasi pada daerah subpleural paru-paru;
- pleuropneumonia basal - ditandai dengan reaksi peradangan di bagian bawah paru-paru.
Klasifikasi ini didasarkan pada tingkat keparahan reaksi peradangan. Tingkat keparahan gejala tergantung pada tingkat keparahan lesi: semakin luas peradangan, semakin dalam dan jelas gambaran klinisnya. [ 1 ]
Pleuropneumonia konfluen
Pada bentuk pleuropneumonia konfluen, gangguan yang menyakitkan memengaruhi beberapa area paru sekaligus, atau bahkan lobus paru. Ada kelambatan yang nyata dalam proses pernapasan pada sisi yang terkena, dan gejala gagal napas (sesak napas, sianosis) meningkat.
Pleuropneumonia konfluen ditandai dengan perubahan infiltratif, yang dilatarbelakangi oleh zona infiltrasi yang padat dan (atau) rongga yang merusak. Istilah "konfluen" berarti fusi beberapa atau satu fokus patologis kecil menjadi formasi yang lebih besar. Mengingat fitur perkembangan pleuropneumonia ini, para spesialis menganggapnya sebagai bentuk proses inflamasi paru yang relatif unik.
Komplikasi dan konsekuensinya
Jika tindakan pengobatan diresepkan tepat waktu, dan pengobatannya sendiri kompeten, maka perjalanan pleuropneumonia biasanya kehilangan siklus khasnya dan terputus pada tahap awal perkembangan.
Jika proses resorpsi eksudat terganggu, komplikasi pleuropneumonia berkembang. Dalam beberapa kasus, jaringan ikat tumbuh di fokus patologis: karnifikasi terjadi dengan sirosis paru berikutnya. Pada beberapa pasien, proses purulen dengan kerusakan (pencairan) jaringan diamati, dan pleuropneumonia berkembang menjadi abses atau gangren paru-paru.
Pada pleuropneumonia, terdapat manifestasi bentuk kering pleuritis dengan lapisan fibrin dan pembentukan perlengketan. Penyebaran infeksi secara limfatik menyebabkan perkembangan mediastinitis purulen dan perikarditis. Jika penyebaran mikroba terjadi melalui sistem peredaran darah, maka
Fokus purulen metastasis di otak dan organ serta jaringan lain: perkembangan meningitis purulen, peritonitis, endokarditis polip-ulseratif atau ulseratif akut, artritis purulen dimulai.
Pasien sering khawatir mengapa suhu tidak turun saat mengonsumsi antibiotik untuk radang selaput dada: dapatkah ini menunjukkan perkembangan komplikasi? Pada radang selaput dada, suhu biasanya berfluktuasi dalam kisaran 37-38°C. Dengan terapi antibiotik, suhu tinggi dapat bertahan selama 2-3 hari, dan dengan proses patologis bilateral - hingga 10-14 hari (dengan suhu tidak melebihi 38°C). Jika suhu melebihi batas 39-40°C, ini menunjukkan peningkatan reaksi peradangan dan hilangnya kemampuan tubuh untuk melawan patogen. Dalam situasi seperti itu, dokter harus segera meninjau pengobatan dan, mungkin, mengganti antibiotik. [ 2 ]
Diagnostik pleuropneumonias
Pemeriksaan pasien yang diduga menderita pleuropneumonia dilakukan sesuai dengan rencana individual yang disusun oleh dokter. Biasanya, rencana ini meliputi:
Tes darah umum, urin, dahak, biokimia darah (penentuan protein total, elektroforesis protein, penentuan kadar bilirubin dan fibrinogen);
Kultur sputum dengan penentuan sensitivitas flora bakteri terhadap terapi antibiotik;
EKG.
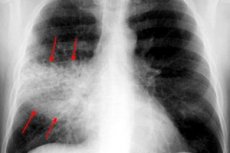
Rontgen dada hampir selalu menjadi metode diagnostik dasar untuk semua jenis pleuropneumonia. Pemeriksaan dilakukan dalam dua proyeksi:
- pada tahap pasang surut, terjadi intensifikasi dan pengayaan pola paru-paru, yang dijelaskan oleh hiperemia jaringan;
- tingkat transparansi normal atau sedikit berkurang;
- terdapat bayangan seragam, dan akar paru sedikit melebar pada sisi yang terkena;
- jika reaksi patologis terlokalisasi di sektor lobus bawah, maka diamati adanya penurunan ekskursi kubah diafragma yang sesuai;
- Pada tahap hepatisasi, terdeteksi penurunan yang nyata dalam transparansi jaringan paru-paru (sesuai dengan area yang terkena);
- daerah paru-paru yang terkena berukuran normal atau sedikit membesar;
- intensitas bayangan meningkat sedikit ke arah pinggiran;
- di zona tengah penggelapan, ditemukan area pencerahan;
- akar paru pada sisi yang terkena melebar dan memiliki bayangan seragam;
- terlihat adanya pemadatan pada pleura yang berdekatan;
- selama tahap resolusi terjadi penurunan intensitas bayangan zona yang mengalami perubahan patologis;
- bayangan yang terfragmentasi berkurang, akar paru diperluas.
Jika ada dugaan pleuropneumonia, sebaiknya dilakukan pemeriksaan sinar-X lengkap, bukan fluorografi standar, yang dianggap sebagai metode pencegahan, bukan terapi dan diagnostik. Pneumonia tidak selalu dapat dilacak dengan baik pada fluorografi, karena hal ini bergantung pada tingkat keparahan proses patologis dan kondisi serta kepadatan jaringan yang dilalui sinar-X. Dengan bantuan fluorografi, adalah mungkin untuk mencegah perkembangan pneumonia kronis terlebih dahulu, melindungi dari proses peradangan yang tidak biasa, namun, prosedur ini tidak memungkinkan Anda untuk mencatat lokasi peradangan dan menilai tingkat kerumitan prosesnya.
Pasien dengan pleuropneumonia jenis apa pun dianjurkan untuk memeriksakan fungsi pernapasan luarnya, dan jika diindikasikan, dilakukan tusukan pleura.
CT multispiral diindikasikan pada kasus berikut:
- jika terdapat gejala klinis pleuropneumonia yang jelas, tetapi tidak ada kelainan khas pada gambaran rontgen;
- jika pada saat diagnosis pleuropneumonia terdeteksi kelainan atipikal, seperti atelektasis obstruktif, abses, atau infark paru;
- dalam kasus pleuropneumonia berulang, jika infiltrat patologis terdeteksi di area paru yang sama;
- dalam kasus pleuropneumonia berkepanjangan, jika infiltrat patologis tidak teratasi dalam waktu satu bulan.
Diagnostik instrumental tambahan dapat mencakup bronkoskopi fiberoptik, biopsi transtoraks, dan aspirasi transtrakeal. Adanya efusi pleura dengan kemungkinan melakukan tusukan pleura dengan aman merupakan indikasi untuk pemeriksaan cairan pleura. [ 3 ]
Pada setiap tahap pleuropneumonia, auskultasi wajib dilakukan:
- pada tahap pasang surut, kelemahan pernafasan vesikular dan krepitasi dicatat;
- pada tahap hepatisasi, dapat terdengar mengi gelembung halus yang jelas, dengan peningkatan bronkofoni;
- Krepitasi juga hadir pada tahap resolusi.
Perbedaan diagnosa
Berbagai jenis pleuropneumonia biasanya dibedakan dari bronkopneumonia tuberkulosis (pneumonia kaseosa). Diagnosis semacam itu khususnya sulit dalam kasus di mana pleuropneumonia mempengaruhi lobus atas, dan tuberkulosis mempengaruhi lobus bawah: faktanya adalah bahwa pada tahap awal, tuberkulosis tidak menampakkan dirinya sebagai mikobakteri dalam dahak, dan tanda-tanda klinis dan radiologis dari patologi ini sangat mirip. Kadang-kadang dimungkinkan untuk membuat diagnosis tuberkulosis yang benar jika ada timbulnya penyakit dini yang khas: kelemahan dini, peningkatan keringat, kelelahan terus-menerus yang tidak beralasan. Pleuropneumonia ditandai dengan perkembangan gejala akut, termasuk peningkatan suhu yang tajam, nyeri dada, batuk dengan dahak. Adapun infiltrat tuberkulosis, ia berbeda dari pleuropneumonik karena memiliki garis besar yang jelas.
Tes darah pada pasien tuberkulosis menunjukkan leukopenia dengan latar belakang limfositosis, sedangkan leukositosis yang signifikan dan LED yang dipercepat merupakan ciri khas pleuropneumonia.
Konfirmasi lain dari tuberkulosis dianggap sebagai tes tuberkulin (+).
Berbagai jenis pleuropneumonia juga dibedakan dari kanker bronkogenik dan emboli paru bercabang kecil.

