Ahli medis artikel
Publikasi baru
Osteoblastoklastoma
Terakhir ditinjau: 29.06.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
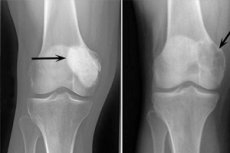
Osteoblastoclastoma adalah proses tumor yang bisa jinak atau ganas dan merusak berbagai tulang rangka. Awalnya, patologi ini disebut tumor gigantoseluler (sejak 1912), 10 tahun kemudian Dr. Stewart mengusulkan nama osteoklastoma. Dan baru pada tahun 1924, Profesor Rusakov memperkenalkan istilah baru "osteoblastoclastoma", yang lebih sesuai dengan komposisi seluler neoplasma.
Saat ini, osteoblastoclastoma dianggap sebagai neoplasma sejati, tumor jaringan lunak dengan jaringan pembuluh darah yang luas. Satu-satunya pilihan pengobatan yang tepat adalah pengangkatan tumor di dalam jaringan sehat, terkadang bersamaan dengan pencangkokan tulang. [ 1 ]
Epidemiologi
Insiden tumor tulang di seluruh dunia berkisar antara 0,5 hingga 2%. Menurut statistik Amerika Serikat, osteosarkoma (sekitar 34% kasus), kondrosarkoma (27%), dan tumor Ewing (18-19%) adalah yang paling umum. Kordoma, fibrosarkoma, fibrosarkoma, histiositoma, tumor sel raksasa, dan angiosarkoma lebih jarang terjadi.
Angka kejadian sangat berkorelasi dengan usia. Dengan demikian, lonjakan pertama pertumbuhan tumor terdeteksi pada masa remaja (sekitar usia 16 tahun), dan lonjakan kedua pada usia paruh baya.
Osteoblastoclastoma merupakan tumor yang relatif umum. Tumor ini terjadi pada sekitar 2-30% dari semua neoplasma tulang. Wanita lebih sering terkena, tetapi pria juga dapat terkena, terutama pada usia antara 18 dan 40 tahun. Anak-anak di bawah usia 12 tahun jarang terkena, tetapi bahkan pada periode usia ini kejadiannya tidak dikecualikan. Ada beberapa kasus osteoblastoclastoma yang bersifat familial dan herediter.
Paling sering (sekitar 75%) tumor ditemukan pada tulang panjang, tulang pipih dan kecil sangat jarang terkena.
Pada tulang panjang, epimetafisis terutama terkena, dan pada anak-anak metafisis terkena. Neoplasma tidak tumbuh ke area tulang rawan epifisis dan artikular. Sangat jarang masalah ditemukan di diafisis (kurang dari 0,5% kasus).
Perlu dicatat bahwa dengan perkembangan kedokteran, insiden osteoblastoclastoma tetap stabil, tetapi angka kematian telah menurun secara signifikan. Penyebab utama dan paling mungkin dari patologi dianggap sebagai dampak radiasi pengion. Dengan demikian, risiko meningkat pada orang yang telah menerima terapi radiasi dosis tinggi, serta pada pasien yang telah disuntik dengan radioisotop (untuk tujuan diagnosis atau terapi). Faktor etiologi umum lainnya termasuk ekologi dan keturunan yang tidak menguntungkan. [ 2 ]
Penyebab osteoblastoklastoma
Osteoblastoclastoma merupakan fokus sel-sel yang berubah secara patologis yang dapat muncul di hampir semua bagian kerangka. Meskipun terdapat kelainan struktur, sel-sel patologis terus membelah, seperti pada jaringan yang sehat. Strukturnya sangat berbeda dari norma, yang memerlukan penggantian sifat-sifat tulang yang terkena secara langsung dan fungsi khasnya. Sel-sel ganas yang berubah secara patologis memperoleh kecenderungan untuk berkembang biak secara tidak terkendali, seringkali cepat, akibatnya volume tumor meningkat. Jaringan tulang yang sebelumnya normal dapat tergeser oleh struktur neoplasma, dan sel-sel patologis individual dapat dipisahkan dan diangkut dengan darah atau getah bening ke zona anatomi lain yang jauh. Dengan cara ini, metastasis terbentuk.
Diketahui bahwa sumber osteoblastoklastoma ganas dapat berupa neoplasma ganas yang terletak di bagian tubuh mana pun (termasuk tumor organ dalam). Cara penyebaran prosesnya adalah metastasis. Namun, sebagian besar osteoblastoklastoma (baik jinak maupun ganas) adalah neoplasma primer yang muncul dan berkembang lebih dulu dan di tempat yang sama.
Secara umum, osteoblastoklastoma merupakan tumor multifaktorial yang penyebab pastinya belum diketahui saat ini. Kondisi terjadinya neoplasma meliputi hal-hal berikut:
- Keadaan defisiensi imun;
- Perubahan jaringan bawaan;
- Pengaruh lingkungan mutagenik;
- Perubahan hormonal;
- Patologi dan cedera yang menyertai (trauma sering muncul dalam anamnesis).
Faktor risiko
Tidak ada data pasti mengenai penyebab pembentukan osteoblastoclastoma. Akan tetapi, para ahli menduga adanya keterlibatan sejumlah faktor yang terkait dengan peningkatan risiko onkopatologi tulang:
- Keturunan. Dalam banyak kasus, kecenderungan proses tumor ditentukan secara genetik. Secara khusus, hal ini mungkin terjadi pada sindrom Leigh Fraumeni, yang merupakan predisposisi terhadap perkembangan berbagai neoplasma, termasuk tumor kanker dan sarkoma.
- Penyakit Paget. Penyakit ini dapat menyerang satu atau beberapa tulang dan termasuk dalam patologi pra-tumor. Pada pasien dengan kelainan ini, tulang menebal dan menjadi rapuh pada saat yang bersamaan, sehingga sering terjadi fraktur patologis. Osteosarkoma terjadi pada sekitar 8% kasus penyakit Paget yang parah.
- Banyak pertumbuhan tulang yang berlebihan, eksostosis.
- Osteochondroma multipel (termasuk yang bersifat keturunan).
- Enkondroma multipel (risikonya kecil tetapi masih ada).
- Paparan radiasi (termasuk radiasi intens yang digunakan untuk mengobati proses tumor lainnya dan efek radium dan strontium radioaktif).
Kategori risiko khusus mencakup perawatan radiasi pada masa kanak-kanak dan usia muda, menerima dosis lebih dari 60 Gray.
Para ahli menarik perhatian pada fakta bahwa sinar non-pengion - khususnya, radiasi gelombang mikro dan elektromagnetik, yang terbentuk dari kabel listrik, telepon seluler, dan peralatan rumah tangga - tidak membawa risiko osteoblastoklastoma.
Patogenesis
Ciri-ciri patogenetik dari kemunculan dan perkembangan osteoblastoklastoma belum sepenuhnya dipahami, yang disebabkan oleh kompleksitas patologi. Penyebab dasar pembentukan tumor adalah kegagalan diferensiasi sel akibat fungsi sistem imun yang tidak tepat. Hal ini menimbulkan pertumbuhan tumor yang terdiri dari sel-sel yang "salah" dan tidak berdiferensiasi, yang menentukan sifat-sifat neoplasma dan secara struktural menyerupai sel-sel yang belum matang. Jika struktur sel mendekati normal, tetapi tidak demikian, maka dikatakan sebagai osteoblastoklastoma jinak. Dengan perubahan yang nyata dalam struktur sel, tumor dikaitkan dengan proses ganas. Untuk neoplasma semacam itu, perubahan lipatan sel antigenik, pertumbuhan dan pembelahan sel yang tidak terkendali merupakan hal yang umum. Bersamaan dengan hilangnya spesifisitas struktur sel, fungsionalitasnya juga terganggu. Antara lain, osteoblastoklastoma ganas berbeda dari osteoblastoklastoma jinak melalui proses invasi ke jaringan sehat di dekatnya. Pada neoplasma tulang jinak tidak terjadi pertumbuhan ke dalam struktur yang sehat, tidak ada kecenderungan untuk tumbuh pesat dan menyebar ke seluruh tubuh, tidak ada kecenderungan untuk merusak diri sendiri secara sewenang-wenang dan keracunan oleh produk pembusukan tumor.
Struktur tulang hancur dalam semua kasus, terlepas dari jinak atau tidaknya patologi tersebut. Akibatnya, segmen tulang yang terkena menjadi rapuh dan mudah patah. Sering kali alasan untuk berkonsultasi ke dokter adalah fraktur patologis yang terjadi bahkan dengan beban minimal.
Penting untuk dicatat: jinak tidaknya proses selalu merupakan keadaan kondisional, karena ada risiko keganasan, dan fokus jinak berubah, terjadi osteoblastoklastoma ganas.
Gejala osteoblastoklastoma
Gambaran klinis osteoblastoklastoma terutama bergantung pada lokasi dan stadium proses patologis. Biasanya, tumor ditandai dengan ciri-ciri berikut:
- Neoplasma bersifat soliter;
- Terutama menyerang tulang tubular pada tungkai bawah atau atas;
- Jarang ditemukan pada tulang pipih;
- Terdapat rasa nyeri yang mengganggu pada segmen yang terpengaruh;
- Pola kulit dan pembuluh darah di atas fokus patologis meningkat;
- Anggota tubuh yang sakit menjadi cacat (peningkatan volume lokal);
- Kerja sendi yang paling dekat dengan osteoblastoclastoma atau anggota tubuh secara keseluruhan terganggu;
- Fokus padat yang ditentukan dengan palpasi dengan karakteristik "keriput perkamen".
Secara umum, gejala dapat dibagi menjadi gejala lokal dan umum. Gejala lokal terdeteksi secara visual - khususnya, Anda dapat melihat adanya kelengkungan atau tonjolan pada fragmen tulang. Perhatian juga tertuju pada perubahan pada kulit di atas fokus patologis: pola vaskular terlihat jelas, jaringan membengkak atau mendatar. Tumor dapat diraba - seringkali tidak nyeri, tetapi memiliki struktur yang khas. Tumor ganas biasanya berbenjol-benjol dan konfigurasinya tidak teratur.
Sendi yang berdekatan mungkin terbatas dalam gerakan, dan terus-menerus terasa nyeri. Akibat kompresi pembuluh darah dan batang saraf, sensitivitas sering terganggu, dan pembengkakan terus-menerus muncul. Sistem limfatik juga bereaksi: kelenjar getah bening di dekatnya membesar.
Gejala umum lebih khas untuk osteoblastoklastoma ganas dan disebabkan oleh proses keracunan tubuh. Pasien mungkin mengalami:
- Demam, kondisi demam;
- Kekeringan;
- Kelemahan konstan;
- Mengantuk atau insomnia, gangguan nafsu makan;
- Keringat berlebihan di malam hari;
- Runtuh.
Ada pula osteoblastoklastoma dalam persentase kecil, yang biasanya berukuran kecil dan tidak tampak secara klinis. Osteoblastoklastoma menjadi temuan insidental selama pemeriksaan radiologi atau pencitraan karena alasan lain.
Tanda-tanda pertama osifikasi osteoblastoclastoma
- Mempercepat pertumbuhan neoplasma.
- Sindrom nyeri meningkat.
- Perluasan fokus destruktif dalam diameter, atau transformasi bentuk seluler-trabekular menjadi bentuk litik.
- Disintegrasi lapisan kortikal pada area yang relatif panjang.
- Hilangnya kejelasan konfigurasi fokus yang merusak.
- Disintegrasi pelat penutup yang digunakan untuk memblokir kanal meduler.
- Reaksi periosteal.
Keganasan osteoblastoklastoma didasarkan pada indikator klinis dan radiologis dan tentu saja dikonfirmasi oleh diagnosis morfologi jaringan tumor.
Selain osloplasticization dari neoplasma yang awalnya jinak, ada juga osteoblastoclastoma ganas primer. Faktanya, tumor semacam itu adalah jenis sarkoma dengan etiologi osteogenik.
Lokasi osteoblastoklastoma ganas sama dengan proses jinak. Radiografi menunjukkan fokus destruktif pada jaringan tulang tanpa kontur yang jelas. Kerusakan lapisan kortikal meluas, sering kali tumbuh menjadi struktur jaringan lunak.
Tanda-tanda untuk membedakan osteoblastoklastoma ganas dari bentuk osteogenik sarkoma osteoklastik:
- Usia pasien sebagian besar sudah lanjut usia;
- Gejalanya kurang jelas;
- Prognosis jangka panjang yang lebih baik.
Osteoblastoklastoma pada anak-anak
Osteoblastoclastoma pada anak-anak jarang terjadi: hanya ada dua atau tiga kasus per satu juta anak. Perlu dicatat bahwa di antara semua pasien anak, mereka yang berusia lebih dari 10-15 tahun mendominasi.
Para ilmuwan tidak dapat menyebutkan penyebab pasti osteoblastoclastoma pada anak-anak. Agaknya, patologi ini terkait dengan pertumbuhan tubuh anak yang intensif, serta faktor genetik.
Ada pula indikasi penyebab yang mungkin seperti paparan radioaktif (khususnya, terapi radiasi), kemoterapi (penggunaan sitostatika). Banyak obat kemoterapi dapat menghancurkan materi genetik sel tulang, yang mengarah pada perkembangan tumorigenesis.
Selain itu, risiko osteoblastoclastoma lebih tinggi pada anak-anak dengan kondisi bawaan tertentu, seperti retinoblastoma bilateral atau sindrom Li-Fraumeni. Hubungan kausal juga ada dengan penyakit Paget.
Diketahui pula bahwa pada sebagian besar anak-anak (sekitar 90%), dokter tidak dapat mendeteksi satu pun faktor risiko yang disebutkan di atas.
Sulit untuk memprediksi perjalanan osteoblastoklastoma pada masa kanak-kanak, karena tergantung pada karakteristik tumor tertentu, lokalisasinya, tingkat penyebaran pada saat diagnosis, ketepatan waktu pengobatan dan kelengkapan pengangkatan neoplasma.
Kualitas pengobatan osteoblastoclastoma telah mengalami kemajuan pesat dalam 2-3 dekade terakhir. Protokol terapi telah digabungkan dan tingkat kesembuhan telah meningkat hingga lebih dari 70-80%. Hasil yang baik dapat dikatakan jika proses tumor diangkat secara radikal melalui pembedahan dan efeknya dikonsolidasikan dengan kemoterapi yang cukup. Anak-anak dengan osteoblastoclastoma jinak memiliki peluang pemulihan terbaik.
Ketika angka-angka spesifik pasien yang sembuh diumumkan, kita hanya melihat angka-angka umum: tidak ada statistik yang dapat secara akurat memprediksi dan menentukan peluang untuk anak tertentu. Istilah "pemulihan" dipahami terutama sebagai "tidak adanya proses tumor dalam tubuh", karena pendekatan terapi modern mampu memastikan tidak adanya kekambuhan jangka panjang. Namun, orang tidak boleh melupakan kemungkinan efek samping yang tidak diinginkan dan komplikasi yang terlambat. Oleh karena itu, perawatan apa pun, terlepas dari kompleksitasnya, harus mengalir ke tindakan rehabilitasi berkualitas tinggi. Selain itu, anak-anak masih membutuhkan perawatan ortopedi untuk waktu yang lama.
Formulir
Klasifikasi neoplasma jaringan tulang cukup luas. Perhatian terutama diberikan pada variasi struktur seluler, karakteristik morfologis proses tumor. Dengan demikian, tumor dibagi menjadi dua kategori:
- Osteogenik (terbentuk atas dasar sel-sel tulang);
- Neosteogenik (terbentuk dalam tulang di bawah pengaruh jenis sel lain - misalnya, struktur jaringan pembuluh darah atau jaringan ikat).
Osteoblastoklastoma tulang sebagian besar merupakan neoplasma jinak. Akan tetapi, meskipun demikian, pertumbuhannya sering kali agresif, menyebabkan kerusakan dan penipisan jaringan tulang, sehingga intervensi bedah menjadi wajib. Pada saat yang sama, osteoblastoklastoma sel raksasa juga bisa bersifat ganas.
Berdasarkan parameter klinis dan radiologis serta gambaran morfologis, tiga bentuk dasar osteoblastoklastoma dibedakan:
- Bentuk selular ditemukan terutama pada orang lanjut usia, ditandai dengan perkembangan yang lambat. Diagnosis menunjukkan pembengkakan yang menebal dan berbenjol-benjol, tanpa kemungkinan penggambaran klinis fokus tumor dari zona tulang yang sehat.
- Bentuk kistik, pertama-tama, memanifestasikan dirinya dengan rasa sakit. Secara palpasi, gejala "parchment crunch" ditentukan. Secara visual, tumor tulang dengan konfigurasi cembung halus dan berbentuk kubah terlihat.
- Bentuk litik dianggap sebagai varian patologi yang langka, terdeteksi terutama pada masa remaja. Proses tumor berkembang cukup cepat, pasien mulai terganggu oleh rasa sakit, termasuk saat palpasi.
Tumor sel raksasa dapat terbentuk di hampir semua tulang kerangka, meskipun tulang tubular tungkai, tulang rusuk, dan tulang belakang agak lebih sering terkena. Osteoblastoclastoma rahang bawah terjadi dua kali lebih sering daripada di rahang atas. Palpasi, neoplasma padat dengan zona yang melunak terlihat. Keluhan pasien yang paling umum: adanya tonjolan yang berdarah dan menimbulkan rasa tidak nyaman saat mengunyah makanan. Saat masalah berlanjut, hal itu dilengkapi dengan gangguan fungsi sendi temporomandibular. Di antara tulang tubular, tumor lebih sering menyerang tulang paha dan tibia. Osteoblastoclastoma tulang paha ditemukan terutama pada orang paruh baya. Penyakit ini disertai dengan gangguan fungsi sendi yang sesuai, terjadi ketimpangan, dan kulit di atas neoplasma ditutupi dengan pola vaskular yang jelas.
Selain klasifikasi di atas, ada bentuk patologi sentral dan perifer, meskipun tidak ada perbedaan morfologis di antara keduanya. Osteoblastoklastoma perifer memiliki lokalisasi gingiva, dan bentuk sentral berkembang di tulang dan dibedakan dengan adanya beberapa perdarahan di dalamnya (oleh karena itu, nama kedua osteoblastoklastoma sentral adalah tumor cokelat). Munculnya warna cokelat disebabkan oleh pengendapan eritrosit, yang hancur dengan pembentukan hemosiderin.
Neoplasma ganas tulang mengalami tahap-tahap berikut dalam perkembangannya:
- Fokus T1 berukuran 3-5 cm terletak di dalam tulang dan satu segmen muskulofasial.
- Fokus T2 meluas tidak lebih dari 10 cm sepanjang tulang tetapi tidak meluas melampaui satu kasus fasia.
- Fokus T3 meninggalkan batas satu kasus muskulofasial dan tumbuh ke kasus terdekat.
- Fokus T4 tumbuh dari kulit atau batang neurovaskular.
Dengan cara yang sama, tingkat keterlibatan kelenjar getah bening dan penyebaran metastasis dikategorikan.
Komplikasi dan konsekuensinya
Di antara komplikasi osteoblastoclastoma adalah peningkatan aktivitas neoplasma, yang terutama sering terjadi dengan latar belakang periode tenang yang panjang. Dalam beberapa kasus seperti itu, kita berbicara tentang degenerasi ganas dari proses tumor, atau perkecambahannya ke dalam struktur anatomi sensitif di dekatnya:
- Penyebaran ke batang saraf memicu terjadinya sindrom nyeri neuropatik karena efeknya pada saraf kaliber besar. Rasa sakit seperti itu praktis tidak hilang setelah mengonsumsi analgesik konvensional, sehingga benar-benar membuat pasien kelelahan.
- Penyebaran ke pembuluh darah dapat menjadi rumit karena pendarahan hebat yang tiba-tiba dan pembentukan hematoma.
Komplikasi tidak dikecualikan, yang disertai dengan pelanggaran fungsi artikulasi di dekatnya: pertumbuhan osteoblastoclastoma dalam situasi seperti itu menghalangi fungsi mekanisme muskuloskeletal yang memadai, yang menyebabkan rentang gerak terbatas dan munculnya sindrom nyeri.
Komplikasi osteoblastoclastoma yang paling umum adalah fraktur patologis di area yang terkena. Masalah ini terjadi bahkan dengan benturan traumatis yang kecil, karena jaringan tulang menjadi sangat rapuh dan tidak stabil.
Selain itu, para spesialis juga berbicara tentang efek samping umum dan lokal spesifik yang menjadi ciri osteoblastoclastoma ganas:
- Pembentukan metastasis jauh dan dekat;
- Keracunan tubuh dengan produk pembusukan.
Jika metastasis terdeteksi beberapa waktu setelah tindakan diagnostik awal, hal itu menunjukkan ketidakefektifan pengobatan yang sedang berlangsung dan perkembangan neoplasma.
Komplikasi lain yang terpisah adalah munculnya tumor baru atau patologi umum akibat kemoterapi atau radiasi pada fokus tulang osteoblastoklastoma.
Diagnostik osteoblastoklastoma
Metode diagnostik yang digunakan untuk mendeteksi osteoblastoclastoma meliputi:
- Klinis, yang meliputi pemeriksaan luar dan palpasi pada area yang mengalami perubahan patologis;
- Sinar-X (radiografi anteroposterior dan lateral, jika diindikasikan - radiografi tertarget dan miring);
- Tomografi (menggunakan pencitraan resonansi komputerisasi atau magnetik);
- Radioisotop;
- Morfologi, yang meliputi analisis histologis, histokimia, sitologi dari biomaterial yang diperoleh selama tusukan atau trepanobiopsi;
- Laboratorium.
Dokter dengan cermat mempelajari riwayat penyakit, menentukan tanda-tanda pertama, menentukan lokasi dan jenis sindrom nyeri, ciri-cirinya, memperhitungkan hasil pemeriksaan dan prosedur perawatan sebelumnya, menilai dinamika kondisi umum pasien. Jika patologi tulang tubular panjang dicurigai, spesialis memperhatikan adanya pembengkakan, pembatasan motorik pada artikulasi yang lebih dekat, serta adanya gejala neurologis, kelemahan otot, dan hipotrofi. Penting untuk memeriksa organ dalam dengan cermat untuk kemungkinan penyebaran metastasis ke organ tersebut.
Semua pasien menjalani tes darah dan urin umum dengan penentuan protein dan fraksi protein, fosfor dan kalsium, asam sialik. Penting juga untuk menentukan aktivitas enzimatik fosfatase, melakukan tes definil, mempelajari indeks protein C-reaktif. Jika perlu untuk membedakan osteoblastoclastoma dari myloma, pasien melewati tes urin untuk keberadaan protein Bence-Jones patologis.
Diagnosis radiologis sangat penting untuk diagnosis osteoblastoclastoma. Pemeriksaan wajib yang ditunjuk dan sinar-X yang ditargetkan, tomografi berkualitas tinggi, yang memungkinkan untuk memperjelas lokasi, jenis fokus patologis, penyebarannya ke jaringan dan organ lain. Berkat CT, dimungkinkan untuk memperjelas keadaan jaringan lunak dan struktur tulang tertipis di bidang yang diperlukan, untuk mengidentifikasi fokus kerusakan patologis yang dalam, untuk menggambarkan parameternya dalam batas tulang, untuk menentukan tingkat kerusakan pada jaringan di sekitarnya.
Pada saat yang sama, MRI dianggap sebagai prosedur diagnostik yang paling informatif, yang memiliki sejumlah keunggulan dibandingkan radiografi dan CT. Metode ini memungkinkan Anda untuk memeriksa bahkan lapisan jaringan yang paling tipis, membentuk gambaran perubahan patologis menggunakan gambar tiga dimensi spasial.
Diagnostik instrumental wajib diwakili oleh studi morfologi. Biomaterial dievaluasi, yang diperoleh selama aspirasi dan trepanobiopsi, atau selama reseksi segmen tulang bersama dengan neoplasma. Biopsi tusukan dilakukan dengan menggunakan jarum khusus dan kontrol radiologis.
Tanda-tanda sinar-X berikut ini dianggap khas untuk osteoblastoclastoma:
- Keterbatasan porositas;
- Homogenitas lisis tulang pada jenis trabekulisasi tipis;
- Adanya lusensi pseudokistik yang memiliki struktur seperti "gelembung sabun" yang aneh.
Gambaran radiologis ini disertai dengan tidak adanya periostosis osteoformatif reaktif primer atau sekunder. Penipisan dan atrofi lapisan kortikal terdeteksi.
Tipe osteoblastoklastoma ganas akibat pertumbuhan pembuluh darah intensif menyebabkan peningkatan stasis vena. Perubahan pembuluh darah tampak seperti neoplasma dengan vaskularisasi yang melimpah.
Perbedaan diagnosa
Kadang-kadang sangat sulit untuk mengidentifikasi osteoblastoclastoma. Masalah muncul selama diagnosis diferensial penyakit dengan sarkoma osteogenik dan kista tulang pada pasien dari berbagai usia. Menurut statistik, dalam lebih dari 3% kasus osteoblastoclastoma disalahartikan sebagai sarkoma osteogenik, dan dalam hampir 14% kasus - sebagai kista tulang.
Tabel berikut merangkum tanda-tanda utama patologi ini:
Indikator |
Osteoblastoklastoma |
Sarkoma osteoplastik osteogenik |
Kista tulang |
Usia kejadian paling umum |
20 sampai 30 tahun |
20 hingga 26 tahun |
Anak-anak di bawah usia 14 tahun |
Lokasi |
Daerah epimetafisis |
Daerah epimetafisis |
Daerah metadiafisis |
Konfigurasi ulang tulang |
Tonjolan asimetris yang parah. |
Ekspansi melintang kecil |
Tonjolan berbentuk gelendong. |
Konfigurasi fokus destruktif |
Konturnya jelas |
Konturnya kabur, tidak jelas |
Konturnya jelas |
Kondisi kanal tulang belakang |
Ditutupi oleh pelat penutup |
Buka di perbatasan dengan neoplasma |
Tidak ada perubahan. |
Kondisi lapisan kortikal |
Tipis, berserat, tidak berkesinambungan. |
Menipis, hancur |
Tipis, datar |
Fenomena sklerosis |
Tidak lazim |
Hadiah |
Tidak lazim |
Reaksi periosteal |
Absen |
Hadir dalam bentuk "periosteal visor" |
Absen |
Kondisi epifisis |
Lamina tipis dan bergelombang. |
Pada tahap awal, sebagian epifisis masih utuh |
Tidak ada perubahan. |
Bagian tulang di dekatnya |
Tidak ada perubahan. |
Tanda-tanda osteoporosis |
Tidak ada perubahan. |
Perhatian wajib memerlukan indikator seperti usia pasien, durasi patologi, lokasi fokus yang terkena, informasi anamnestik lainnya yang ditunjukkan dalam tabel.
Kesalahan diagnostik berikut ini merupakan kesalahan yang paling umum terjadi, bila osteoblastoclastoma disamakan dengan proses patologis lainnya:
- Kista aneurisma (terlokalisasi di diafisis atau metafisis tulang panjang);
- Tipe monoaksial osteodisplasia fibrosa (terutama terjadi pada masa kanak-kanak, disertai kelengkungan tulang tanpa pembengkakan tulang);
- Osteodistrofi hiperparatiroid (tidak ada batasan yang jelas antara fokus dan area tulang yang sehat, tidak ada tonjolan tulang yang jelas);
- Metastasis tulang kanker soliter (ditandai dengan fokus destruktif dengan kontur melengkung yang "dimakan").
Penting untuk diingat bahwa osteoblastoclastoma jinak selalu dapat berubah dan menjadi ganas. Penyebab keganasan belum dapat dipastikan secara pasti, tetapi para ilmuwan percaya bahwa trauma dan perubahan hormonal (misalnya, selama kehamilan) turut berperan. Menurut beberapa pengamatan, keganasan juga terjadi dengan serangkaian perawatan radiasi jarak jauh yang berulang.
Gejala osifikasi:
- Neoplasma mulai tumbuh dengan cepat;
- Sakitnya makin parah;
- Ukuran fokus destruktif meningkat, dan fase seluler-trabekular beralih ke fase litik;
- Lapisan kortikal sedang rusak;
- Kontur fokus yang merusak menjadi tidak jelas;
- Pelat pengunci ambruk;
- Ada reaksi periosteal.
Dalam proses diferensiasi neoplasma ganas primer (sarkoma osteoklastik osteogenik) dan osteoblastoklastoma ganas, perhatian khusus diberikan pada durasi patologi, penilaian gambaran radiologis secara dinamis. Pada gambar sinar-X neoplasma ganas primer tidak ada tonjolan tulang yang khas untuk osteoblastoklastoma, tidak ada jembatan tulang, area sklerosis dengan kontur yang tidak jelas dapat dideteksi. Namun, pada keganasan, sering kali ada area kecil dari pelat penutup, yang dulunya berfungsi sebagai penghalang bagi segmen tulang yang sehat.
Siapa yang harus dihubungi?
Pengobatan osteoblastoklastoma
Satu-satunya pengobatan yang tepat untuk pasien dengan osteoblastoclastoma adalah pembedahan. Intervensi yang paling lembut dilakukan pada tahap awal perkembangan proses tumor dan merupakan eksisi jaringan yang terkena dengan pengisian rongga lebih lanjut dengan cangkokan. Cangkokan diambil dari tulang sehat pasien lainnya. Intervensi semacam itu adalah yang paling baik dan kurang traumatis, namun, dalam beberapa kasus juga kurang radikal. Eksisi fragmen tulang yang terkena bersama dengan neoplasma dianggap sebagai metode yang lebih andal, yang mengurangi kemungkinan pertumbuhan kembali tumor seminimal mungkin.
Bila osteoblastoklastoma yang terabaikan berukuran besar, sangat rentan terhadap keganasan atau sudah ganas, sering dipertimbangkan amputasi sebagian atau seluruh anggota tubuh.
Secara umum, taktik perawatan bedah untuk osteoblastoclastoma dipilih tergantung pada lokasi, penyebaran dan agresivitas fokus patologis.
Jika tumor mempengaruhi tulang tubular panjang, maka disarankan untuk memperhatikan jenis intervensi bedah berikut:
- Reseksi tepi dengan aloplasti atau autoplasti untuk proses jinak yang tertunda, fokus dengan struktur seluler dan di pinggiran epimetafisis. Fiksasi dengan sekrup logam.
- Bila osteoblastoklastoma seluler menyebar ke tengah diameter tulang, dua pertiga kondilus, sebagian diafisis, dan permukaan artikular direseksi. Cacat diisi dengan cangkok tulang rawan artikular. Cacat ini difiksasi dengan kuat menggunakan baut pengikat dan sekrup.
- Dalam kasus kerusakan epimetafisis di sepanjang tulang atau fraktur patologis, taktik seperti reseksi segmental dengan eksisi artikular dan pengisian defek dengan allograft digunakan. Defek ini difiksasi dengan batang semen.
- Bila terjadi fraktur patologis dan keganasan osteoblastoklastoma pada daerah femur proksimal dilakukan artroplasti panggul total.
- Dalam kasus reseksi ujung-ujung di zona sendi lutut, teknik transplantasi allopolysubstance dengan fiksasi digunakan. Endoprostesis total dengan batang titanium yang diperpanjang sering kali lebih disukai untuk memastikan perawatan radiasi selanjutnya.
- Jika fokus patologis terletak di ujung distal tibia, dilakukan reseksi dengan artrodesis plastik tulang pergelangan kaki. Jika tulang talus terpengaruh, tulang tersebut akan diangkat dengan artrodesis ekstensi.
- Pada lesi tulang belakang leher, akses anterior ke Vertebra C1 dan C2 dilakukan. Akses anterolateral lebih disukai. Pada Level Th1-Th2, akses anterior dengan sternotomi miring ke ruang interkostal ketiga digunakan (pembuluh darah digeser ke bawah dengan hati-hati). Jika tumor mempengaruhi badan 3-5 vertebra toraks, akses anterolateral dengan reseksi tulang rusuk ketiga dilakukan. Skapula digeser ke belakang tanpa memotong otot. Jika osteoblastoklastoma ditemukan di daerah torakolumbalis antara Th11 dan L2, operasi pilihan adalah torakofrenolumbotomi sisi kanan. Akses ke bagian anterior dari 3 vertebra atas sakrum lebih sulit. Akses retroperitoneal anterolateral sisi kanan dengan drainase yang hati-hati dari batang pembuluh darah dan ureter direkomendasikan.
- Apabila badan ruas tulang belakangnya rusak parah, atau patologinya sudah menyebar ke daerah lengkung tulang belakang toraks dan lumbosakral, maka dilakukan fiksasi tulang belakang transpedikular-translaminar, kemudian ruas tulang belakang yang rusak dibuang disertai autoplasti lanjutan.
- Jika bentuk jinak osteoblastoclastoma terdeteksi di tulang alis dan skiatika, segmen yang berubah secara patologis diangkat di dalam jaringan yang sehat, tanpa cangkok tulang. Jika dasar dan atap acetabulum terpengaruh, reseksi dilakukan dengan cangkok tulang lebih lanjut untuk mengganti defek, dengan fiksasi dengan pengencang spongiosis.
- Bila tulang iliaka, tulang dada, atau tulang skiatik yang terkena, maka dilakukan aloplasti dengan cangkok struktural, osteosintesis transplantasi, pemasangan plastik berbasis semen, dan reposisi kepala prostetik ke dalam rongga buatan.
- Jika sakrum dan L2 terpengaruh, intervensi dua tahap dilakukan, termasuk reseksi akses posterior fragmen sakral bawah yang berubah secara patologis (hingga S2 ), fiksasi transpedikular dan pengangkatan neoplasma dari sisi anterior dengan metode retroperitoneal dengan cangkok tulang.
Dalam setiap situasi spesifik, dokter menentukan metode intervensi bedah yang paling tepat, termasuk mempertimbangkan kemungkinan penerapan teknologi terkini untuk meningkatkan hasil perawatan dan memastikan kualitas hidup normal pasien.
Pencegahan
Tidak ada pencegahan khusus untuk osteoblastoclastoma. Pertama-tama, hal ini disebabkan oleh kurangnya penelitian tentang penyebab perkembangan tumor tersebut. Banyak ahli menekankan pencegahan trauma pada sistem tulang di antara poin pencegahan utama. Namun, tidak ada bukti pengaruh langsung trauma pada pembentukan neoplasma tulang, dan trauma dalam banyak kasus hanya menarik perhatian pada proses tumor yang ada dan tidak memiliki signifikansi yang jelas dalam asal mula fokus patologis, tetapi pada saat yang sama, dapat berkontribusi pada pertumbuhannya.
Jangan lupa bahwa osteoblastoclastoma sering terbentuk pada tulang yang sebelumnya telah terpapar radiasi pengion - misalnya, untuk tujuan terapi proses tumor lainnya. Neoplasma yang diinduksi radio biasanya terjadi tidak lebih awal dari 3 tahun setelah paparan radiasi.
Tindakan pencegahan non-spesifik meliputi:
- Penghapusan kebiasaan buruk;
- Memimpin gaya hidup sehat;
- Nutrisi yang berkualitas dan berkelanjutan;
- Aktivitas fisik sedang dan teratur;
- Pencegahan cedera, pengobatan tepat waktu terhadap setiap proses patologis dalam tubuh, stabilisasi kekebalan.
Ramalan cuaca
Fraktur patologis sering terjadi di area jaringan tulang yang terkena. Dalam kasus ini, neoplasma jinak, asalkan metode pengobatan radikal digunakan, memiliki prognosis yang baik, meskipun kemungkinan kekambuhan dan keganasan fokus patologis tidak dikecualikan. Hasil yang tidak menguntungkan dari osteoblastoclastoma jinak tidak dikecualikan jika fokus ditandai dengan pertumbuhan aktif dan kerusakan tulang yang nyata. Tumor seperti itu dapat dengan cepat menghancurkan seluruh segmen tulang, yang memerlukan perkembangan fraktur patologis dan gangguan fungsi tulang yang signifikan. Pasien seperti itu sering mengalami masalah dengan penggantian bedah cacat jaringan tulang, dan komplikasi yang terkait dengan tidak sembuhnya fraktur berkembang.
Tingkat kelangsungan hidup rata-rata lima tahun untuk semua varian osteoblastoklastoma ganas pada anak-anak dan orang dewasa adalah 70%, yang dapat dianggap cukup baik. Oleh karena itu, kita dapat menyimpulkan bahwa dalam banyak kasus neoplasma tersebut dapat disembuhkan dengan cukup berhasil. Tentu saja, hal-hal seperti jenis proses tumor, stadiumnya, tingkat lesi dan keganasan juga sangat penting.
Jelas, osteoblastoclastoma ganaslah yang menimbulkan ancaman terbesar. Dalam situasi ini, kita dapat berbicara tentang prognosis yang baik hanya dalam kasus deteksi dini, lokalisasi bedah yang mudah diakses, sensitivitas fokus terhadap agen kemopreventif dan terapi radiasi.

