Ahli medis artikel
Publikasi baru
Pendarahan dari tukak lambung dan tukak 12 rektum
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
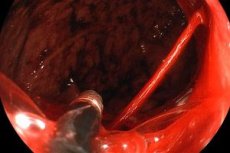
Penyakit tukak lambung diperumit oleh pendarahan pada sekitar satu dari sepuluh pasien. Menurut data penelitian, pendarahan terbuka terjadi pada 10-15% pasien dengan penyakit tukak lambung, dan pendarahan tersembunyi, yang hanya terdeteksi oleh reaksi Gregersen dan tidak bermanifestasi secara klinis, menyertai eksaserbasi penyakit. Tukak duodenum berdarah 4-5 kali lebih sering daripada tukak lambung. Pendarahan sering kali merupakan tanda pertama penyakit ini.
Mekanisme terjadinya pendarahan adalah pembuluh darah rusak di area ulkus dan mulai berdarah. Jika pembuluh darah kecil rusak, pendarahannya sangat kecil, tanpa manifestasi klinis dan hanya terdeteksi oleh reaksi Gregersen.
Perdarahan nyata dari ulkus ditandai oleh tiga sindrom utama:
- muntah berdarah;
- bangku berlumpur;
- gejala kehilangan darah akut.
Muntah berdarah paling umum terjadi pada pendarahan dari tukak lambung dan jauh lebih jarang terjadi pada tukak duodenum. Dalam kasus terakhir, muntah berdarah terjadi karena isi duodenum yang mengandung darah dibuang ke lambung. Isi lambung pada muntah berdarah biasanya terlihat seperti bubuk kopi (coklat tua), yang disebabkan oleh konversi hemoglobin dalam darah yang tumpah di bawah pengaruh asam klorida menjadi hematin asam klorida, yang berwarna gelap. Muntah berdarah terjadi segera setelah pendarahan, dan terkadang beberapa saat setelahnya. Jika pendarahan berkembang sangat cepat dan jumlah darah yang tumpah banyak, muntah darah merah mungkin terjadi.
Tinja yang berlendir, melena (melena) merupakan tanda paling penting dari perdarahan dari ulkus duodenum, biasanya diamati setelah kehilangan lebih dari 80-200 ml darah.
Melena ditandai dengan feses yang konsistensinya cair atau lembek dan berwarna hitam. Di bawah pengaruh flora usus, zat besi sulfida hitam terbentuk dari hemoglobin dalam darah yang tumpah. Feses yang khas pada melena berwarna hitam, seperti tar, tidak berbentuk (cair, lembek), mengilap, lengket. Perlu dibedakan melena dari pseudomelena, yaitu feses hitam yang terbentuk akibat konsumsi blueberry, bismut, ceri burung, blackberry, preparat besi. Tidak seperti melena sejati, pseudomelena memiliki konsistensi dan bentuk yang normal.
Melena juga dapat terjadi pada pendarahan hebat akibat tukak lambung. Dalam kasus ini, darah tidak hanya keluar dari lambung dalam bentuk "ampas kopi", tetapi juga dapat masuk ke duodenum.
Perlu diperhatikan bahwa jika terjadi pendarahan hebat, tinja mungkin tidak kental dan malah berubah warna menjadi merah tua.
Perlu ditegaskan bahwa ketika terjadi pendarahan dari tukak duodenum, tinja berwarna hitam pekat tidak muncul pada saat pendarahan, tetapi beberapa jam atau bahkan sehari setelahnya. Melena biasanya terjadi setelah kehilangan darah satu kali selama 3-5 hari.
Tanda khas pendarahan ulseratif adalah hilangnya sindrom nyeri secara tiba-tiba - gejala Bergman.
Gejala umum kehilangan darah akut
Tingkat keparahan gejala umum kehilangan darah akut bergantung pada ukuran dan kecepatannya. Semakin cepat perdarahan dan semakin banyak kehilangan darah, semakin parah gangguan umum yang terjadi.
Volume darah yang beredar (CBV) adalah 2,4 l/m2 luas permukaan tubuh pada wanita dan 2,8 l/m2 luas permukaan tubuh pada pria, atau 70 ml/kg berat badan pada pria dan 65 ml/kg pada wanita. CBV rata-rata orang dewasa dengan berat 70 kg adalah 5 l, yang 2 l di antaranya adalah elemen seluler (eritrosit, leukosit, trombosit), dan 3 l adalah plasma.
Kehilangan darah sekitar 10% dari BCC (400-500 ml) tidak akan menimbulkan gejala umum (misalnya syok, penurunan tekanan darah, gangguan kesadaran, dan gejala lainnya), atau gangguan umum akan terasa lemah (mual ringan, menggigil, mulut kering dan rasa asin, kelemahan umum, sedikit kecenderungan penurunan tekanan darah).
Kehilangan darah sekitar 10-15% dari BCC dikompensasi dengan baik dan cepat oleh tubuh dengan melepaskan darah yang tersimpan ke dalam aliran darah.
Kehilangan darah sekitar 15-25% dari BCC (700-1300 ml) menyebabkan perkembangan syok hemoragik tahap I (syok yang terkompensasi dan reversibel). Tahap syok ini terkompensasi dengan baik oleh aktivasi sistem simpatoadrenal, pelepasan katekolamin yang tinggi, dan vasokonstriksi perifer. Gejala-gejala berikut muncul pada fase ini:
- pasien sadar, tenang, atau kadang-kadang agak bersemangat (gelisah);
- kulitnya pucat, tangan dan kaki dingin;
- vena subkutan di lengan dalam keadaan kolaps;
- denyut nadi dipercepat hingga 90-100 per 1 menit, pengisian lemah;
- Tekanan darah tetap normal atau cenderung menurun;
- oliguria diamati, jumlah urin yang dikeluarkan berkurang setengah (dengan norma 1-1,2 ml/menit atau 60-70 ml/jam).
Kehilangan darah sekitar 25-45% dari BCC (1300-1800 ml). Dengan kehilangan darah seperti itu, syok hemoragik reversibel yang tidak terkompensasi berkembang. Dalam kasus ini, aktivasi sistem simpatoadrenal dan resistensi perifer yang tinggi tidak dapat mengimbangi curah jantung yang berkurang tajam karena kehilangan darah, yang menyebabkan penurunan tekanan darah sistemik dan timbulnya gejala-gejala berikut:
- pucat kulit terlihat jelas;
- sianosis pada selaput lendir yang terlihat (bibir, hidung);
- dispnea;
- takikardia, suara jantung teredam;
- denyut nadi sangat lemah, denyut nadi hingga 120-140 per 1 menit;
- Tekanan darah sistolik di bawah 100 mm Hg, tekanan nadi rendah;
- oliguria (diuresis kurang dari 20 ml/jam);
- kesadaran tetap terjaga, tetapi pasien gelisah dan gelisah.
Dispnea disebabkan oleh penurunan aliran darah otak, serta perkembangan berbagai tingkat "paru-paru syok" akibat gangguan permeabilitas pembuluh darah sirkulasi paru dan pengisian paru-paru yang berlebihan dengan darah akibat pemindahan darah. Gejala paru-paru syok berkembang secara bertahap, setelah 24-48 jam, dan selain dispnea, gejala tersebut dimanifestasikan oleh batuk, mengi kering yang tersebar di paru-paru, dan dalam kasus yang parah (pada fase terminal) oleh gambaran edema paru.
Kehilangan darah sebesar 50% dari BCC atau lebih (2000-2500 ml) menyebabkan perkembangan syok hemoragik yang parah (beberapa penulis menyebutnya dekompensasi, ireversibel). Istilah yang terakhir agak sewenang-wenang, karena terapi yang dilakukan tepat waktu dan benar bahkan pada tahap ini dapat mengarah pada perbaikan kondisi pasien.
Gejala klinis utama:
- pasien tidak sadarkan diri;
- kulitnya sangat pucat, dipenuhi keringat dingin dan lengket;
- dispnea;
- denyut nadinya seperti benang, frekuensinya lebih dari 140 per 1 menit;
- tekanan darah sistolik terkadang tidak ditentukan;
- oliguria merupakan ciri khasnya.
Data laboratorium dan instrumental pada perdarahan akut akibat tukak lambung atau tukak duodenum
- Hitung darah lengkap. Anemia pasca hemoragik berkembang. Namun, tingkat anemia bukan merupakan indikator jumlah darah yang hilang, karena kehilangan darah akut mengurangi volume dasar pembuluh darah. Pada jam-jam pertama kehilangan darah besar, penurunan hemoglobin dan jumlah eritrosit yang sedang dapat diamati. 1-2 hari setelah pendarahan berhenti, anemia normokromik atau hipokromik berkembang (akibat hemodilusi - transisi cairan dari ruang interstisial ke dasar pembuluh darah untuk meningkatkan volume BCC). Penurunan jumlah leukosit dan trombosit juga mungkin terjadi.
- EKG. Takikardia sinus dicatat, terkadang berbagai jenis ekstrasistol. Perubahan difus pada miokardium merupakan karakteristik dalam bentuk penurunan interval ST ke bawah dari isoline dan penurunan signifikan dalam amplitudo gelombang T pada sadapan dada dan standar. Pada orang lanjut usia, gelombang T simetris negatif dapat muncul sebagai manifestasi perubahan iskemik pada miokardium.
- Rontgen dada pada syok hemoragik berat menunjukkan gambaran edema paru (penurunan transparansi jaringan paru, munculnya fokus infiltrasi, dan penggelapan akar berbentuk seperti “kupu-kupu”).
- Fibrogastroduodenoskopi. Jika diduga terjadi pendarahan ulkus, dan terutama jika terjadi pendarahan ulkus, FGDS segera harus dilakukan untuk tujuan diagnostik dan terapeutik. Jika pembuluh darah yang berdarah terdeteksi selama FGDS, jika memungkinkan, pembuluh darah tersebut harus dikoagulasi menggunakan koagulasi diathermo dan laser untuk menghentikan pendarahan.
Menentukan tingkat kehilangan darah
Berbagai metode telah diajukan untuk menentukan tingkat kehilangan darah. Sebagian besar metode menilai tingkat kehilangan darah dalam kaitannya dengan BCC.
Perhitungan indeks guncangan Algover
Indeks kejut Algover adalah rasio denyut nadi terhadap tingkat tekanan darah sistolik.
Penentuan derajat kehilangan darah menggunakan indeks syok Algover
Indikator indeks guncangan |
Volume kehilangan darah |
0,8 dan kurang |
10% BCC |
0,9-1,2 |
20% BCC |
1.3-1.4 |
30% BCC |
1.5 dan lebih banyak lagi |
40% BCC |
Sekitar 0,6-0,5 |
BCC biasa |
Penentuan derajat kehilangan darah menurut Bryusov PG (1986)
Metode ini didasarkan pada definisi indikator berikut:
- kondisi umum pasien;
- nilai tekanan darah;
- denyut nadi;
- nilai hemoglobin dan hematokrit.
Ada empat derajat keparahan pendarahan.
Perdarahan ringan:
- defisit BCC tidak melebihi 20%;
- kondisi pasien memuaskan;
- kelemahan dan pusing mungkin terjadi;
- denyut nadi hingga 90 per 1 menit;
- Tekanan darah normal atau ada kecenderungan sedikit menurun;
- kadar hemoglobin di atas 100 g/l;
- hematokrit lebih besar dari 0,30.
Kehilangan darah dengan tingkat keparahan sedang:
- Defisit BCC dalam 20-30%;
- kondisi pasien sedang;
- kelemahan umum yang nyata, pusing, dan penggelapan di depan mata dicatat;
- denyut nadi hingga 100 per 1 menit;
- hipotensi arteri sedang;
- kadar hemoglobin 100-70 g/l;
- hematokrit 0,30-0,35.
Perdarahan parah:
- Defisit BCC 30-40%;
- kondisi pasien serius;
- kelemahan parah, pusing parah, sesak napas, kemungkinan nyeri di daerah jantung (terutama pada orang tua dan pasien dengan penyakit jantung koroner);
- denyut nadi 100-150 per 1 menit;
- Tekanan darah sistolik menurun hingga 60 mm Hg;
- kadar hemoglobin 70-50 g/l;
- hematokrit kurang dari 0,25.
Perdarahan yang sangat parah:
- Defisit BCC lebih dari 40%;
- kondisi pasien sangat serius;
- pasien tidak sadarkan diri, berkeringat dingin, kulit pucat, selaput lendir sianosis, terjadi sesak napas;
- denyut nadi dan tekanan darah tidak ditentukan;
- hemoglobin di bawah 50 g/l;
- hematokrit kurang dari 0,25-0,20.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Penentuan derajat kehilangan darah menurut GA Barashkov (1956)
Metode GA Barashkov didasarkan pada penentuan kepadatan relatif darah menggunakan serangkaian larutan tembaga sulfat dengan kepadatan relatif dari 1,034 kg/l hingga 1,075 kg/l.
Setetes darah vena yang telah diberi heparin diteteskan ke dalam botol berisi larutan tembaga sulfat. Jika massa jenis darah lebih rendah dari massa jenis larutan, tetesan akan langsung mengapung, jika lebih tinggi, tetesan akan tenggelam. Jika tetesan darah tetap tersuspensi selama 3-4 detik, ini menunjukkan bahwa massa jenisnya sesuai.
Perdarahan akibat tukak lambung dan tukak duodenum harus dibedakan dari pendarahan dari esofagus, lambung, dan usus akibat etiologi lainnya.

