Ahli medis artikel
Publikasi baru
Streptoderma pada anak-anak: penyebab dan gejala
Terakhir ditinjau: 05.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
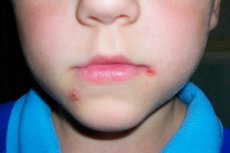
Streptoderma adalah salah satu jenis pioderma kulit (penyakit yang disebabkan oleh infeksi bakteri). Streptoderma pada anak-anak disebabkan oleh jenis mikroorganisme tertentu - bakteri dari genus Streptococcus. Ini adalah batang kokoid gram negatif (bulat), yang digabungkan menjadi kelompok. Paling sering mereka berkembang dengan latar belakang kekebalan yang berkurang, mikroflora yang terganggu, dan dimanifestasikan oleh berbagai ruam kulit, peradangan, iritasi. Ini dapat berupa manifestasi lokal di tingkat kulit, dan manifestasi sistemik di tingkat seluruh tubuh dengan pembentukan fokus baru dari proses infeksi, area inflamasi dan nekrotik, infiltrat.
Epidemiologi
Jumlah kasus pioderma streptokokus pada anak di bawah usia 15 tahun pada tahun 2005 diperkirakan mencapai 111 juta. [ 1 ] Menurut statistik, pada sekitar 45% kasus perkembangan streptoderma yang cepat, dengan masa inkubasi yang pendek, terjadi dengan latar belakang kekebalan yang berkurang, peningkatan morbiditas anak, dan melemahnya tubuh secara umum.
Munculnya streptoderma pada anak-anak tersebut disertai dengan penyakit seperti karies, pulpitis, faringitis, tonsilitis, bronkitis. Banyak anak (hingga 20%) memiliki fokus infeksi kronis di tenggorokan dan rongga mulut. [ 2 ] Ini mungkin penyakit kronis pada gigi (12%), gusi (10%), kelenjar gondok (2-3%), amandel yang meradang (5-6%), fistula dan folikel (hingga 7%), sinus maksilaris yang tersumbat (hingga 5%). Dalam kasus lain, ini adalah berbagai penyakit akut dan kronis pada saluran pernapasan atas dan bawah.
Dalam 65,5% kasus perkembangan streptoderma, faktor-faktor yang menyertainya adalah ketidakseimbangan hormon, ketidakseimbangan imun, peningkatan reaktivitas, dan sensitisasi tubuh. Dalam sekitar 35% kasus, streptoderma berkembang setelah anak dirawat di rumah sakit (infeksi rumah sakit). Dalam sekitar 5-10% kasus, penyakit ini berkembang dengan latar belakang keracunan umum tubuh, dalam 70% kasus - dengan latar belakang gangguan mikroflora kulit, selaput lendir, dan rongga mulut. Sekitar 15-20% kasus disebabkan oleh perubahan hormon dan imun. Dalam 25% kasus, perkembangan penyakit dikaitkan dengan berat badan yang tidak mencukupi, kekurangan vitamin, mineral, dan nutrisi individu. Dalam 30% kasus, perkembangan penyakit dikaitkan dengan kelebihan berat badan dan peningkatan indeks massa tubuh.
Puncak insiden impetigo streptokokus terjadi pada anak-anak berusia 2 hingga 5 tahun, tetapi dapat juga terjadi pada anak-anak yang lebih tua dan orang dewasa yang pekerjaannya dapat mengakibatkan luka atau lecet pada kulit (Adams, 2002; Fehrs, et al., 1987; Wasserzug, et al., 2009). Tidak ada perbedaan kerentanan antara anak perempuan dan laki-laki. [ 3 ]
Penyebab streptoderma pada anak
Ada satu alasan utama untuk perkembangan streptoderma. Ini adalah infeksi bakteri, atau lebih tepatnya, mikroorganisme yang termasuk dalam genus streptococcus. Reproduksi intensifnya dengan latar belakang kekebalan yang berkurang dan gangguan daya tahan tubuh menyebabkan penyebaran intensif proses inflamasi dan infeksi, perkembangannya. Alasan lain juga dapat secara tidak langsung memengaruhi - ini tentu saja kekebalan yang rendah, gangguan proses metabolisme normal dalam tubuh, kekurangan vitamin, unsur mikro, komponen mineral. Kontak dengan pasien infeksius juga dapat menyebabkan perkembangan streptoderma. Ini juga dapat mencakup masuknya anak ke sumber infeksi (misalnya, ke zona epidemi, atau zona kemakmuran infeksi rumah sakit), kegagalan untuk mematuhi norma dan persyaratan sanitasi dan higienis, kondisi perumahan yang buruk yang berkontribusi terhadap penyebaran infeksi. [ 4 ]
Patogen
Faktor risiko
Kelompok risiko meliputi anak-anak dengan kekebalan tubuh yang rendah, anak-anak yang tidak divaksinasi, atau anak-anak yang divaksinasi tanpa mematuhi aturan vaksinasi, yang mengalami komplikasi akibat vaksinasi, anak-anak yang sering sakit, anak-anak dengan penyakit jangka panjang yang berulang, infeksi kronis, reaksi alergi. Namun, perlu dicatat bahwa kurangnya vaksinasi juga berdampak negatif pada kesehatan, dan dapat menyebabkan perkembangan penyakit menular yang parah dan streptoderma.
Ini termasuk anak-anak dengan berbagai fokus infeksi, dengan penyakit menular dan somatik kronis, termasuk profil gigi dan dermatologis. Kelompok risiko termasuk anak-anak dengan kekurangan vitamin, terutama jika tubuh kekurangan vitamin C dan D. Seperti yang ditunjukkan oleh sejumlah penelitian dan kasus klinis, kekurangan vitamin D sering dikaitkan pada anak-anak dengan perkembangan penyakit menular dengan tingkat keparahan dan lokalisasi yang bervariasi. Perlu juga dicatat bahwa dengan kekurangan vitamin ini, penyakit menjadi jauh lebih parah dan menimbulkan banyak komplikasi. [ 5 ], [ 6 ], [ 7 ]
Selain itu, faktor risiko meliputi terapi antibiotik, mengonsumsi obat-obatan tertentu yang memiliki efek toksik yang parah pada tubuh (terapi antiparasit, antijamur, kemoterapi, pengobatan antituberkulosis). Obat penghilang rasa sakit yang kuat, narkosis, anestesi, dan bahkan anestesi lokal bekerja dengan cara yang sama. Tinggal lama seorang anak di rumah sakit karena berbagai penyakit juga dapat menyebabkan perkembangan streptoderma, karena infeksi rumah sakit ada di hampir semua rumah sakit. [ 8 ] Orang-orang setelah terapi radiasi, kemoterapi, setelah rawat inap yang lama, operasi, transplantasi, dan transfusi darah juga berisiko.
Anak-anak yang lahir dengan berbagai jenis infeksi intrauterin, cedera saat lahir, anak-anak yang lemah, anak-anak dengan berat badan rendah, keterbelakangan atau ketidakmatangan fungsional tubuh, anak-anak yang lahir prematur atau akibat operasi caesar juga berisiko.
Patogenesis
Patogenesisnya didasarkan pada perkembangan infeksi bakteri pada kulit. Agen penyebab utama streptoderma pada anak adalah infeksi streptokokus. Biasanya, streptoderma berkembang dengan latar belakang kekebalan tubuh yang menurun, penurunan umum dalam daya tahan dan daya tahan tubuh, dengan kekurangan vitamin atau mineral. Biasanya, pada tahap awal, invasi bakteri tingkat rendah hanya memengaruhi lapisan kulit yang dangkal. Namun, secara bertahap infeksi tersebut memengaruhi lapisan kulit yang lebih dalam dan lebih dalam, sehingga menjadi semakin sulit disembuhkan. Perlu dicatat bahwa yang paling sering terpengaruh adalah lapisan superfisial (epidermis) atau lapisan dalam (dermis itu sendiri). Dalam kasus yang jarang terjadi, lemak subkutan terlibat dalam proses inflamasi dan infeksi.
Struktur permukaan streptokokus, termasuk keluarga protein M, kapsul hialuronan, dan protein pengikat fibronektin, memungkinkan bakteri untuk menempel, berkolonisasi, dan menembus kulit manusia dan selaput lendir [ 9 ], [ 10 ] dalam berbagai kondisi lingkungan. [ 11 ]
Apakah streptoderma menular pada anak-anak?
Sering terdengar pertanyaan, apakah streptoderma menular pada anak-anak? Mari kita bahas masalah ini. Streptoderma disebabkan oleh infeksi bakteri, atau lebih tepatnya, oleh bakteri dari genus streptococcus. Setiap infeksi bakteri apriori berarti tingkat penularan tertentu, karena memiliki kemampuan untuk menyebar dan ditularkan dari satu orang ke orang lain, terlepas dari apakah orang tersebut sakit dalam bentuk terbuka atau laten, atau hanya pembawa bakteri. [ 12 ]
Namun faktanya, satu anak yang pernah kontak dengan pasien infeksius bisa saja terserang penyakit tersebut, sedangkan anak yang lain tidak. Semuanya tergantung pada kondisi sistem imun, serta kerentanan tubuh terhadap penyakit infeksius. Setiap orang memiliki tingkat kerentanannya masing-masing. Oleh karena itu, dalam hal apa pun, Anda perlu berasumsi bahwa penyakit ini menular. Jika penyakit tersebut sudah akut, sebaiknya hindari kontak dengan anak lain dan tetap dikarantina. Ini tidak hanya akan membantu mencegah penularan ke anak lain, tetapi juga akan mempercepat dan mempermudah perjalanan penyakit, tanpa komplikasi apa pun, karena tidak akan ada mikroflora asing yang hanya akan memperburuk keadaan.
Bagaimana streptoderma menular pada anak-anak?
Streptoderma ditularkan dengan cara yang sama seperti sejumlah penyakit lain yang berasal dari bakteri - melalui kontak langsung dengan pasien yang terinfeksi. Penyakit ini dapat ditularkan melalui kontak, berjabat tangan, menggunakan pakaian dalam, peralatan makan, dan perlengkapan kebersihan yang sama. Dalam beberapa kasus, dengan bentuk penyakit yang sangat parah, penyakit ini dapat ditularkan melalui droplet di udara. [ 13 ]
Jika anak Anda sakit, Anda tentu perlu mengetahui cara penularan streptoderma pada anak-anak agar tidak menular ke anak-anak lain. Pastikan anak Anda tidak melakukan kontak langsung dengan anak-anak lain. Ajari dia aturan dasar kebersihan: sebelum dan sesudah berjalan-jalan, cuci tangan Anda dengan sabun secara menyeluruh, obati kulit dengan alkohol, tincture atau lotion yang mengandung alkohol, atau antiseptik lainnya. Ini akan mengurangi kontaminasi kulit dengan mikroflora patogen.
Penting juga untuk dipahami bahwa beberapa waktu setelah anak pulih, ia masih menjadi pembawa bakteri, dan kemungkinan menulari anak yang sehat masih ada. Oleh karena itu, dokter menyarankan untuk tetap melakukan karantina selama 2 minggu dan tidak membiarkan anak yang terkena streptoderma bersentuhan dengan anak-anak lain. Karantina harus tetap dilakukan bahkan setelah pemulihan, karena bakteri masih ada di dalam tubuh dan dapat membahayakan anak-anak lain.
Meskipun tidak semua dokter memiliki pandangan yang sama. Beberapa dokter yakin bahwa anak yang terkena streptoderma dapat berkomunikasi dengan aman dengan anak-anak lain. Dan ia tidak menimbulkan bahaya apa pun bagi mereka. Hal ini disebabkan oleh fakta bahwa penyakit ini hanya dapat berkembang pada anak yang memiliki prasyarat dan kecenderungan untuk ini, misalnya, kekebalan tubuh yang rendah, atau mikroflora alami yang terganggu dengan resistensi kolonisasi yang berkurang. Jika tidak, tubuh itu sendiri akan melawan infeksi dan tidak akan membiarkan penyakit berkembang.
Gejala streptoderma pada anak
Masa inkubasi streptoderma pada anak-anak ditentukan oleh banyak faktor. Rata-rata, masa inkubasi berkisar antara 1 hingga 10 hari. Dengan demikian, jika kekebalan dan daya tahan alami tubuh normal atau tinggi, penyakit ini dapat berkembang setelah 7-10 hari, atau bahkan lebih setelah kontak dengan orang yang sakit streptoderma.
Sering kali ada kasus ketika sistem kekebalan tubuh menekan infeksi dan tidak membiarkannya berkembang. Dalam kasus seperti itu, penyakit tidak berkembang sama sekali. Dengan kekebalan tubuh yang lemah, kerentanan yang tinggi, penyakit dapat berkembang jauh lebih cepat. Ada beberapa kasus yang diketahui di mana masa inkubasi streptoderma pada anak-anak yang sering sakit adalah 1-2 hari (penyakit berkembang dengan cepat, hampir seketika setelah kontak dengan infeksi).
Gejala utamanya adalah perkembangan proses peradangan bernanah pada permukaan kulit. Awalnya mungkin berupa sedikit kemerahan, iritasi, yang secara bertahap berkembang menjadi area basah, merah (meradang). Area ini tidak dapat disentuh karena rasa sakit yang meningkat. Seringkali proses ini disertai dengan peningkatan suhu tubuh, perkembangan reaksi lokal berupa gatal, kemerahan, pembentukan abses atau pemadatan. Lepuh terpisah yang diisi dengan isi bernanah dapat terbentuk (komposisinya meliputi bakteri, sel kulit mati, leukosit dan limfosit, sel darah lain yang telah bermigrasi ke tempat peradangan).
Dalam bentuk yang lebih lanjut (kronis), luka ini berkembang sebagai borok yang mengeluarkan cairan dan tidak kunjung sembuh yang ditandai dengan peningkatan rasa sakit. Kecenderungan untuk berdarah, tidak kunjung sembuh dalam jangka waktu yang lama, pertumbuhan yang progresif. Semakin banyak area kulit baru yang mungkin terlibat dalam fokus peradangan. Seringkali, borok saling menyatu. Di bagian bawah borok, area bernanah dan nekrotik yang terisi massa bernanah dapat diamati. Area granulasi terbentuk di sisi-sisinya. Biasanya, borok seperti itu muncul di atas permukaan kulit yang sehat, tanda-tanda infiltrasi muncul.
Tanda-tanda pertama bagaimana streptoderma dimulai pada anak-anak
Jika seorang anak telah melakukan kontak dengan pasien yang terinfeksi, ia dapat mengembangkan streptoderma selama masa inkubasi. Oleh karena itu, penting untuk menanyakan tentang bagaimana streptoderma bermula pada anak-anak. Tanda-tanda pertama harus dipantau dengan saksama, karena keberhasilan pengobatan penyakit lebih lanjut bergantung pada seberapa dini penyakit tersebut terdeteksi. Bukan rahasia lagi bahwa keberhasilan pengobatan apa pun bergantung pada pengobatan yang tepat waktu.
Jika anak telah melakukan kontak dengan orang sakit, Anda perlu merawatnya dengan lebih hati-hati. Tubuh perlu diperiksa setiap hari untuk mengetahui tanda-tanda pertama kerusakan kulit akibat infeksi bakteri. Misalnya, streptokokus, biasanya, terutama menyerang lapisan superfisial, sehingga reaksi pertama akan terjadi pada lapisan superfisial. Awalnya, muncul kemerahan, yang mungkin sangat gatal, atau mungkin tidak gatal. Namun kemudian berkembang menjadi abses kecil, atau ulkus. [ 14 ]
Nanah terbentuk, dan reaksi serosa-eksudatif meningkat. Area di sekitar area yang terkena menjadi padat, meradang, dan nyeri. Sering kali, terjadi edema parah. Lepuh lembek (flikten) dapat terbentuk di permukaan. Pecahnya lepuh ini, biasanya, memerlukan pembentukan fokus baru dari proses peradangan.
Suhu pada anak-anak dengan streptoderma
Pada anak-anak yang menderita streptoderma, suhu tubuh dapat meningkat, karena streptoderma merupakan penyakit menular yang disebabkan oleh mikroflora bakteri. Suhu hingga 37,2 (suhu subfebrile) biasanya menunjukkan adanya infeksi dalam tubuh, serta fakta bahwa tubuh telah mengaktifkan semua sumber daya untuk melawan infeksi. Ini menunjukkan bahwa sistem kekebalan tubuh, sistem resistensi nonspesifik, aktif dan memberikan perlindungan yang andal terhadap perkembangan infeksi. Dalam beberapa kasus, suhu subfebrile mungkin merupakan tanda proses regeneratif (pemulihan) dalam tubuh. Sebagai aturan, pada suhu seperti itu, tidak ada tindakan yang diperlukan, tetapi Anda perlu memantau anak dengan cermat dan melacak grafik suhu - ukur suhu setidaknya 2 kali sehari, pada waktu yang sama, dan catat indikator pada lembar suhu khusus. Ini bisa sangat informatif dan berguna bagi dokter yang merawat, ini akan memungkinkan Anda untuk melacak kondisi anak secara dinamis. Tetapi ini tidak mengesampingkan perlunya konsultasi dengan dokter. [ 15 ]
Jika suhu naik di atas 37,2 (suhu demam), ini biasanya perlu dikhawatirkan. Ini berarti tubuh dalam keadaan tegang, dan tidak memiliki cukup sumber daya untuk melawan infeksi. Dalam kasus ini, Anda perlu memberikan anak antipiretik sebagai terapi simtomatik. Lebih baik memberikan obat sederhana yang bertindak sebagai bahan aktif - analgin, aspirin, parasetamol. Lebih baik untuk mengecualikan susu formula bayi, suspensi, dan obat antipiretik lainnya untuk anak-anak, karena mereka dapat menyebabkan reaksi merugikan tambahan ketika mereka memasuki tubuh yang tegang, dan ini, pada gilirannya, dapat memperburuk kondisi, menyebabkan perkembangan dan penyebaran streptoderma.
Jika suhu tubuh anak naik di atas 38 derajat, tindakan segera harus diambil untuk menurunkan suhu tubuh. Obat antipiretik apa pun bisa digunakan. Obat ini juga dapat dikombinasikan dengan obat antiinflamasi klasik. Tidak disarankan untuk membiarkan suhu tubuh anak naik di atas 38 derajat, karena di atas suhu tersebut, denaturasi protein darah pada anak, tidak seperti pada orang dewasa, sudah dimulai. Perlu juga dicatat bahwa pada suhu di atas 38 derajat, yang diperburuk oleh infeksi bakteri, perawatan medis darurat mungkin diperlukan. Jika kondisi anak memburuk, Anda tidak dapat menunda memanggil ambulans. Jika suhu tubuh tidak turun dalam 3 hari, rawat inap mungkin diperlukan. Setiap kasus peningkatan suhu tubuh, bahkan sedikit, pada anak-anak dengan latar belakang streptoderma harus segera dilaporkan ke dokter yang merawat.
Streptoderma pada bayi
Munculnya tanda-tanda streptoderma pada bayi cukup berbahaya, karena streptoderma merupakan penyakit bakteri. Pada bayi, mikrobiocenosis alami belum terbentuk. Pada bayi, resistensi kolonisasi selaput lendir dan kulit sama sekali tidak ada, dan kekebalan juga belum terbentuk. Hingga tiga tahun, mikroflora dan kekebalan anak identik dengan kekebalan dan mikroflora ibu. Belum ada mikroflora sendiri, ia berada pada tahap pembentukan, sehingga tubuh sangat rentan dan rentan terhadap semua jenis infeksi, termasuk streptokokus. [ 16 ]
Ciri khas streptoderma pada bayi adalah sifatnya yang parah, sering disertai demam, berkembang dengan cepat, dan memengaruhi lebih banyak area kulit. Dalam beberapa kasus, infeksi streptokokus juga dapat memengaruhi selaput lendir. Infeksi jamur sering kali ikut terjadi, yang memperburuk situasi dan memperburuk kondisi anak. Streptoderma pada anak-anak dapat menyebabkan disbakteriosis usus sebagai komplikasi, yang menyebabkan gangguan pencernaan dan tinja yang serius. Penyakit ini ditandai dengan kecenderungan menjadi kronis dan berulang.
Saat tanda-tanda pertama penyakit muncul, Anda perlu menemui dokter sesegera mungkin, dan melakukan perawatan yang tepat sejak hari-hari pertama. Jika timbul komplikasi atau penyakit berkembang, rawat inap mungkin diperlukan. Pengobatan sendiri dilarang, semua janji temu harus dilakukan secara eksklusif oleh dokter.
Использованная литература

