Ahli medis artikel
Publikasi baru
Balantidiasis: semua tentang penyakit ini, pedoman klinis
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
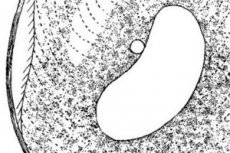
Balantidiasis adalah penyakit infeksi usus protozoa yang disebabkan oleh infusoria bersilia - balantidia. Balantidiasis disertai dengan perubahan ulseratif-inflamasi pada dinding usus besar, yang secara klinis dimanifestasikan oleh nyeri perut, diare, penurunan berat badan, tanda-tanda kerusakan akibat keracunan. Penyakit ini sering kali parah, dengan kemungkinan besar kematian pasien jika pengobatan tertunda.
Epidemiologi
Balantidiasis tercatat terutama di daerah pedesaan. Penyakit ini tersebar luas terutama di wilayah Afrika, Amerika Latin, dan negara-negara Asia. Menurut statistik, perwakilan wilayah-wilayah inilah yang paling sering menderita balantidiasis: saat ini, sekitar 200 juta orang dianggap terinfeksi.
Penyakit ini menyebar terutama karena kurangnya metode memadai untuk merawat pasien yang merupakan pembawa mikroorganisme patogen.
Angka kematian akibat balantidiasis cukup tinggi, yakni sekitar 10-30%. Angka yang tinggi ini disebabkan oleh seringnya timbulnya komplikasi dan cepatnya penurunan daya tahan tubuh penderita.
Di negara kita, penyakit ini juga relatif umum: hal ini diperparah oleh ketidakpedulian yang meluas terhadap standar sanitasi dan higienis, dukungan sosial penduduk yang tidak memadai, dan kurangnya perhatian yang diperlukan dari komunitas medis (kegiatan pendidikan dan pencegahan yang lemah).
 [ 9 ]
[ 9 ]
Penyebab balantidiasis
Agen penyebab penyakit usus zoonosis yang disebut "balantidiasis" adalah organisme uniseluler Balantidia coli, yang terdapat dalam varian vegetatif dan kistik. Balantidia coli merupakan protozoa patogenik terbesar. Varian vegetatif diwakili oleh bentuk ovoid dengan celah rongga mulut di tepi anterior. Tubuh ditutupi dengan silia yang terlokalisasi secara longitudinal (mikroorganisme membutuhkannya untuk bergerak). Diameter kista sekitar 50 µm.
Balantidiasis didapat oleh orang-orang yang memiliki kontak langsung dengan babi atau dengan produk tanaman atau air yang terinfeksi kista.
Penyebab langsungnya dianggap sebagai:
- mengabaikan standar sanitasi dan higienis;
- kegagalan mematuhi persyaratan sanitasi untuk pemeliharaan babi;
- kegagalan mematuhi aturan kebersihan pribadi;
- konsumsi air minum yang terkontaminasi, sayuran yang tidak dicuci, dll.
Faktor risiko
Insidennya lebih tinggi di daerah pedesaan: sekitar 5% penduduk desa menderita balantidiasis. Pekerja di peternakan babi dan kompleks peternakan babi berada pada risiko tertentu, karena babi adalah hewan yang paling sering terkena patogen tersebut. Orang-orang terinfeksi melalui jalur feses-oral, melalui tangan yang tidak dicuci, dan dengan mengonsumsi air atau produk makanan yang terkontaminasi.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Patogenesis
Infeksi pada manusia dapat terjadi setelah agen penyebab balantidiasis (terutama kista) memasuki sistem pencernaan. Balantidia dapat berada di rongga usus manusia dalam waktu lama tanpa menimbulkan patologi. Agen infeksius biasanya menetap di segmen bawah usus halus. Penetrasi ke jaringan usus tidak terjadi pada semua kasus, dan alasan pasti untuk selektivitas tersebut tidak diketahui.
Kerusakan jaringan akibat balantidia terutama menyerang sekum, kolon sigmoid, dan rektum. Pada tahap awal balantidiasis, terbentuk zona pembengkakan dan kemerahan pada struktur lipatan selaput lendir. Kemudian terbentuk fokus erosif. Patogen menembus jauh ke dalam jaringan, terjadi pendarahan, dan terjadi proses nekrotik. Massa nekrotik ditolak, dan rongga terbentuk di tempatnya, yang masuk ke lumen usus. Ulkus ditandai dengan batas berbentuk tidak beraturan, tepi tebal dan terpotong, dasar tidak rata yang ditutupi dengan sekresi berdarah bernanah. Ada kemungkinan besar perforasi ulseratif, dengan proses inflamasi lebih lanjut dalam bentuk peritonitis.

Tahapan balantidiasis menurut data patogenetik:
- Tahap infeksi (balantidia memasuki sistem pencernaan manusia, akibatnya orang tersebut menjadi pembawa atau penyakit berkembang).
- Tahap penetrasi agen infeksius ke dalam dinding usus dengan perkembangan lebih lanjut dari proses peradangan (enzim hialuronidase memfasilitasi penetrasi agen ke dalam dinding usus, peradangan berkembang, komposisi flora usus berubah, dan usus besar terpengaruh).
- Tahap intoksikasi (sebagai akibat dari proses peradangan, komponen beracun diserap ke dalam aliran darah dan timbul sindrom intoksikasi yang bermanifestasi sebagai kelelahan, sakit kepala, dan insomnia).
- Tahap diare (usus terpengaruh, tinja encer sering disertai partikel lendir dan darah serta bau busuk muncul, gejala dehidrasi muncul, pasien kehilangan berat badan dengan cepat).
- Tahap abdomen (muncul nyeri pada perut bagian bawah, tenesmus, nyeri saat meraba area proyeksi usus).
- Tahap penyebaran Balantidia (patogen menyebar melalui aliran darah ke sistem kelenjar getah bening mesenterika, ke hati, sistem genitourinari, dan paru-paru).
- Tahap perkembangan komplikasi (perforasi ulkus, peritonitis, pendarahan internal, infeksi sekunder diamati).
Sumber penyebaran balantidiasis
Babi dianggap sebagai sumber utama penyebaran patogen balantidiasis: invasi mereka ditentukan sebesar 60-80 persen. Dalam beberapa kasus, seseorang dapat menjadi pembawa, tetapi infeksi dari mereka secara praktis dikecualikan: dalam tubuh manusia, pembentukan kista jarang terjadi dan dalam jumlah kecil.
Infeksi dengan varian vegetatif dianggap tidak mungkin, karena bentuk seperti itu cepat mati baik di luar organisme hidup maupun di dalam kandungan asam lambung.
Varian kistik dapat bertahan hidup di lingkungan peternakan babi hingga 14 hari, dan di tanah hingga 244 hari. Jika diobati dengan cairan disinfektan, kista akan mati dalam beberapa jam.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Rute infeksi
Rute penularannya adalah feko-oral. Infeksi terjadi melalui tangan yang kotor, air minum yang terkontaminasi, sayur atau buah yang tidak dicuci (melalui air, makanan, dan kontak).
Gejala balantidiasis
Lamanya masa inkubasi balantidiasis ditentukan rata-rata 2 minggu (masa minimum yang tercatat adalah lima hari, dan maksimum adalah 30 hari).
Balantidiasis tidak selalu menunjukkan gejala apa pun, karena dapat terjadi dalam bentuk laten dan dalam bentuk pembawa. Dalam kasus lain, bentuk patologi akut dan kronis didiagnosis, sering kali dikombinasikan dengan proses inflamasi dan parasit lainnya (misalnya, amebiasis, shigellosis, dll.).
- Bentuk akut balantidia ditandai dengan serangan akut. Tanda-tanda pertama masalah ini adalah kelelahan umum, sakit kepala, kehilangan nafsu makan, mual, dan peningkatan suhu yang nyata. Tak lama kemudian, gejala kerusakan usus muncul: nyeri perut, kejang, keinginan buang air besar yang sering dan tidak efektif, dan diare. Tinja berbentuk cair, dengan partikel darah dan nanah, berbau busuk; buang air besar diamati dari 3-4 hingga 18-20 kali sehari. Pasien menjadi sangat dan cepat lelah, kehilangan berat badan; permukaan lidah ditutupi dengan lapisan "kotor", palpasi perut terasa nyeri di sepanjang usus. Pembesaran hati mungkin terjadi. Secara endoskopi, proses inflamasi kataral-hemoragik dan pembentukan ulkus dapat dideteksi. Analisis biopsi menunjukkan akumulasi balantidia di jaringan submukosa, serta di tepi ulkus dan abses. Jika tidak diobati selama 6-8 minggu, perjalanan akut balantidiasis berubah menjadi kronis.
- Balantidiasis kronis sering kali memiliki kemampuan berulang: eksaserbasi berlangsung dari satu minggu hingga satu bulan, dan periode tenang penyakit - dari tiga bulan hingga enam bulan. Tanda-tanda keracunan tidak sepenuhnya terwujud, suhu tidak selalu naik. Gambaran klinis utama dimanifestasikan oleh tanda-tanda lokal: tinja encer yang sering disertai inklusi lendir, nanah, darah. Pemeriksaan memungkinkan Anda untuk memperhatikan permukaan lidah yang "terlapisi", nyeri saat meraba usus besar. Ada kemungkinan juga bahwa balantidiasis kronis tidak berulang, tetapi terus menerus. Pilihan ini selalu dimanifestasikan oleh peningkatan kelelahan dan cachexia pasien.
 [ 30 ]
[ 30 ]
Balantidiasis pada pria
Kasus balantidiasis dapat tercatat pada kaum homoseksual, selama hubungan seks anal dengan pembawa, sakit dengan bentuk penyakit kronis. Pada pria yang sakit, proses peradangan gabungan pada kulit kepala dan lapisan dalam kulup penis berkembang. Ada kemungkinan untuk membentuk borok yang menyakitkan yang ditutupi dengan granulasi, dengan sekresi busuk bernanah, peradangan dan pembesaran kelenjar getah bening inguinal. Terkadang, perwakilan dari orientasi seksual non-tradisional ditemukan memiliki borok kutil di daerah genital dan anus. Komplikasi dalam kasus ini adalah prostatitis, epididimitis.
 [ 31 ]
[ 31 ]
Balantidiasis pada anak-anak
Anak-anak dapat terinfeksi balantidiasis dengan meminum air yang terkontaminasi atau memakan sayuran yang tidak dicuci. Kematian pada anak-anak yang sakit sering kali merupakan akibat dari penanganan yang tidak tepat: penyakit ini disalahartikan sebagai diare biasa atau keracunan makanan, sehingga penanganannya salah besar. Selain itu, bentuk laten balantidiasis sering kali tercatat.
Balantidiasis pada anak-anak bermanifestasi sebagai diare berdarah jenis disentri. Gejala umum disertai dengan kerusakan pada organ dalam lainnya (hati, paru-paru). Biasanya, penyakit ini dimulai dengan "gangguan pencernaan", kelemahan umum, kehilangan nafsu makan, sering buang air besar encer. Selama beberapa hari, anak tersebut terganggu oleh tenesmus: ia mungkin meminta untuk pergi ke toilet, tetapi tidak ada tinja yang keluar. Lendir bercampur nanah dan darah dapat keluar. Gambaran klinis dilengkapi dengan muntah, nyeri di perut bagian bawah, dan demam. Tubuh anak cepat mengalami dehidrasi.
Formulir
Balantidiasis dapat berlangsung secara tipikal (dengan manifestasi klinis lengkap) dan atipikal (dalam bentuk laten, atau pembawa).
Varian perjalanan penyakit berikut merupakan ciri khas balantidiasis:
- penyakit tunggal;
- penyakit gabungan (paling sering dikombinasikan dengan lesi yang disebabkan oleh amuba, shigella, dll.).
Balantidiasis dibedakan berdasarkan tingkat keparahannya:
- tipe ringan;
- tipe sedang-berat;
- jenis patologi yang parah.
Sifat penyakitnya bisa berupa:
- tidak rumit;
- rumit.
Komplikasi dan konsekuensinya
Komplikasi utama balantidiasis dianggap sebagai penyakit berikut:
- Perforasi ulkus adalah terbentuknya lubang tembus pada dinding usus. Isi usus masuk ke rongga perut, akibatnya terjadi peritonitis.
- Perdarahan intra-usus adalah keluarnya darah ke dalam rongga usus yang kemudian menyebabkan berkurangnya volume darah yang bersirkulasi. Komplikasi ini cukup serius dan memerlukan perhatian medis segera.
- Kelelahan umum, penurunan berat badan, kaheksia merupakan kondisi kritis yang meliputi gangguan metabolisme parah dengan meningkatnya kekurangan lemak dan karbohidrat, dengan meningkatnya katabolisme protein dan perlambatan sintesisnya.
- Penambahan infeksi sekunder terdiri dari infeksi dengan jenis mikroorganisme lain, dengan latar belakang balantidiasis yang ada.
Resistensi terhadap balantidiasis
Kekebalan yang didapat pada balantidiasis biasanya tidak stabil dan tidak steril, sehingga seseorang yang telah pulih dari penyakit tidak terlindungi dari kekambuhan atau infeksi ulang.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostik balantidiasis
Diagnosis dimulai dengan pemeriksaan fisik:
- kondisi umum pasien dinilai;
- adanya gejala dehidrasi diperiksa;
- fungsi jantung dan jaringan pembuluh darah dinilai (tekanan darah diukur, suara jantung didengarkan);
- Daerah perut diraba, tanda-tanda iritasi peritoneum diperiksa, dan kondisi hati ditentukan.
Penting untuk memeriksa feses pasien secara visual. Baru setelah itu mereka memulai metode penelitian laboratorium.
Tes darah klinis untuk balantidiasis menunjukkan anemia hipokromik, leukositosis neutrofilik, eosinofilia ringan, dan laju endap darah (LED) yang dipercepat.
Biokimia darah menunjukkan hipoalbuminemia dan hipoproteinemia.
Tes laboratorium dapat mendeteksi varian vegetatif dan kista Balantidia; leukosit, eritrosit, dan lendir dalam tinja (koprogram) juga ditentukan. Selain itu, materi genetik Balantidia ditemukan dalam tinja.
Diagnostik instrumental terdiri dari prosedur berikut:
- pemeriksaan ultrasonografi komprehensif pada organ dalam (membantu mengidentifikasi komplikasi balantidiasis);
- endoskopi (fibrokolonoskopi, membantu mendeteksi perubahan ulseratif-erosif pada selaput lendir usus besar);
- radiografi umum organ dalam (membantu mendeteksi gas bebas di rongga perut yang disebabkan oleh perforasi usus).
 [ 47 ]
[ 47 ]
Perbedaan diagnosa
Diagnosis banding harus dilakukan dengan lesi usus bakteri akut yang terjadi dengan tanda-tanda radang usus berdarah: ini mungkin lesi oleh shigella, campylobacter, salmonella. Diferensiasi dengan patologi parasit lain yang melibatkan radang gastrointestinal (ini mungkin terjadi dengan amebiasis, schistosomiasis, ankylostomiasis), serta dengan kolitis ulseratif, penyakit Crohn, radang usus buntu akut, obstruksi usus, tuberkulosis usus juga penting.
Untuk memperjelas diagnosis, perlu mempertimbangkan informasi epidemiologis, simtomatik, laboratorium, dan instrumental, serta hasil metode diagnostik tambahan.
Siapa yang harus dihubungi?
Pengobatan balantidiasis
Penggunaan obat untuk balantidiasis melibatkan penyertaan obat antiparasit, obat simptomatik, serta agen untuk menstabilkan keseimbangan flora usus dan perlindungan imun.
Orang yang sakit harus menjalani isolasi - di rumah atau di rumah sakit (ditempatkan di bangsal-kotak terpisah, atau di bangsal dengan pasien lain dengan nosologi serupa).
Fokus infeksi (tempat tinggal, tempat kerja pasien) diobati sesuai dengan rekomendasi pencegahan yang digunakan untuk mencegah penyakit menular dengan metode infeksi fekal-oral. Pasien diberi piring dan peralatan rumah tangga tersendiri. Orang yang pernah kontak dengan orang sakit menjalani tes tinja untuk mengetahui keberadaan balantidia: mereka tidak memerlukan isolasi karantina. Pendaftaran ke apotek dapat dilakukan sepanjang tahun.
Pengidap asimtomatik dapat mengalami pemulihan spontan, tetapi pada beberapa kasus pengobatan dengan metronidazol atau iodoquinol diresepkan.
Pedoman klinis untuk pengobatan balantidiasis
Pedoman klinis merupakan dokumen kesehatan normatif dan standar yang menetapkan persyaratan untuk memberikan perawatan medis kepada pasien dengan balantidiasis. Perawatan tersebut diberikan secara bertahap:
- Seorang pasien dengan dugaan balantidiasis menjalani diagnostik laboratorium.
- Setelah konfirmasi laboratorium balantidiasis diterima, penelitian tambahan dilakukan untuk menilai kemungkinan komplikasi.
- Pengobatan ditentukan berdasarkan tingkat keparahan penyakit. Jika perlu, terapi disesuaikan dengan munculnya gejala baru atau jika pengobatan individual tidak efektif.
- Setelah sembuh, pasien dimasukkan ke dalam register apotek.
Obat-obatan: apa yang dapat diresepkan dokter untuk balantidiasis?
Tetrasiklin |
Pengobatan dirancang selama 10 hari. Orang dewasa mengonsumsi 500 mg 4 kali sehari, anak-anak (mulai usia tujuh tahun) - dengan dosis 10 mg/kg 4 kali sehari (jumlah harian maksimum untuk anak-anak adalah 2 g). |
Monomisin |
Monomycin diminum secara oral sebanyak 0,6-1,5 g/hari, dalam dua siklus selama lima hari, dengan interval antar siklus juga selama lima hari. |
Metronidazol |
Metronidazole diresepkan dalam dua atau tiga siklus lima hari, 500 mg tiga kali sehari. Interval waktu antara siklus adalah 5 hari. |
Dekstrosa |
Digunakan untuk dehidrasi sesuai indikasi. |
Natrium klorida |
Digunakan untuk dehidrasi sesuai indikasi. |
Obat Penenang |
Minum 1-2 sachet dua kali sehari selama 10-14 hari. Jarang terjadi, obat ini dapat menimbulkan reaksi alergi. |
Garis |
Orang dewasa mengonsumsi dua kapsul Linex tiga kali sehari. Efek samping hampir tidak ada, hanya reaksi hipersensitivitas yang jarang terjadi. |
Smektit dioktahedral |
Diresepkan sesuai indikasi masing-masing individu. Dalam dosis besar atau penggunaan jangka panjang, dapat menyebabkan sembelit. |
Ibuprofen |
Diresepkan dengan dosis 20-30 mg per kilogram berat badan per hari. Jumlah rata-rata obat adalah 200-400 mg setiap 4-6 jam. Jangan mengonsumsi lebih dari 1200 mg per hari. Efek samping: sakit perut, alergi. |
Parasetamol |
Minum 500-1000 mg setiap lima jam, jangan melebihi dosis harian 4000 mg. Tidak disarankan untuk menggunakan obat lebih dari 3-4 hari. |
Tidak-shpa |
Diresepkan dengan dosis 120-240 mg/hari, dibagi menjadi 2-3 dosis. Efek samping: sakit kepala, tekanan darah menurun, gangguan tidur. |
Papaverin |
Berikan 0,5-2 ml larutan 2% secara intramuskular. Lamanya pengobatan ditentukan secara individual. Selama pengobatan, pasien mungkin mengalami sakit kepala dan mulut kering. |
Cetirizin |
Obat ini diresepkan dalam jumlah 10 mg sekali sehari. Efek samping Cetirizine adalah trombositopenia, pusing, reaksi hipersensitivitas. |
Azoximer bromida |
Imunostimulan yang diberikan secara subkutan sebanyak 6-12 mg setiap hari selama 5-10 hari. Pemberian obat secara intramuskular, sublingual, dan rektal juga dimungkinkan. Kontraindikasi: anak di bawah 12 tahun, kehamilan. |
Vitamin untuk balantidiasis
Selain pengobatan antibakteri, balantidiasis diobati dengan obat-obatan yang membantu meningkatkan pertahanan kekebalan tubuh: tincture eleutherococcus, magnolia vine, dan ginseng. Terapi vitamin juga diindikasikan.
Sebagian besar vitamin yang ada dapat digunakan untuk mendukung kekebalan tubuh, tetapi dalam kasus balantidiasis, dosisnya harus ditingkatkan setidaknya dua kali lipat. Hal ini disebabkan oleh peningkatan konsumsi nutrisi selama infeksi, serta peningkatan ekskresi akibat dehidrasi.
Kekurangan vitamin harus dikompensasi dengan mengonsumsi multivitamin – baik selama seluruh periode pengobatan maupun selama fase pemulihan tubuh.
Dalam melawan infeksi, perlu fokus pada vitamin seperti asam askorbat, riboflavin (vitamin B 2 ), retinol (vitamin A), tokoferol (vitamin E). Vitamin-vitamin ini berperan dalam kerja sistem kekebalan tubuh, meningkatkan fungsi perlindungan kulit dan selaput lendir, mengaktifkan reaksi leukosit, dan mempercepat proses regeneratif.
Vitamin untuk balantidiasis merupakan bagian integral dari perawatan yang kompleks. Menurut hasil penelitian, terapi vitamin yang ditingkatkan dikombinasikan dengan diet seimbang yang kaya vitamin dapat memperpendek periode penyakit dan mengurangi risiko komplikasi.
Perawatan fisioterapi untuk balantidiasis
Ada banyak metode fisioterapi yang diketahui dapat mempercepat pemulihan tubuh setelah periode akut balantidiasis. Pertama-tama, prosedur termal (ozokerite, lumpur terapeutik, aplikasi gambut dan parafin, terapi UHF), hidroterapi, elektroforesis dengan novocaine dan papaverine.
Setelah gejala utama mereda, berikut ini indikasinya:
- mandi (pinus, radon, mutiara, oksigen);
- efek panas pada daerah epigastrium (ozokerit, lumpur terapi, parafin).
Metode yang tertera hanya digunakan pada pasien rawat inap dan rawat jalan.
Di luar periode akut, perawatan dengan mandi dan aplikasi diperbolehkan di rumah. Setelah 8-12 minggu, pada tahap pemulihan, perawatan spa, terapi gambut dan lumpur, mandi air laut dan pinus, hidroterapi, dll. diindikasikan. Pasien sangat dianjurkan untuk mengunjungi sanatorium seperti Essentuki, Zheleznovodsk, Dorokhovo, dll.
Pengobatan tradisional untuk balantidiasis
Untuk meredakan gejala balantidiasis yang tidak menyenangkan dengan cepat, beberapa resep obat tradisional mungkin berguna:
- Untuk 200 ml air mendidih, ambil 2 sdm daun blackberry, rebus selama lima menit, lalu tutup dengan penutup dan handuk, biarkan selama setengah jam, saring. Minum ramuan tersebut tiga kali sehari, satu gelas setiap kalinya.
- Tambahkan seperempat sendok bubuk kayu manis dan sejumput bubuk cabai ke dalam segelas air mendidih. Tutup dengan penutup dan biarkan selama 20-30 menit. Minum hangat-hangat, sekaligus. Prosedur ini dapat diulang 2-3 kali sehari.
- Tepung kentang (1 sdt) dituang ke dalam 100 ml air suhu ruang, diaduk lalu langsung diminum.
- Minumlah 100-150 ml vodka tingtur yang terbuat dari partisi kenari sekaligus.
- Campurkan sepertiga sendok teh garam dan 75-85 ml vodka dan minum sekaligus.
Berbagai resep tradisional dapat berhasil dilengkapi dengan penggunaan ramuan herbal dan herba. Pengobatan herbal akan membantu mengatasi hal ini.
Pengobatan herbal
Ramuan herbal berikut akan membantu meringankan perjalanan balantidiasis dan mempercepat pemulihan:
- Ambil 2 sendok makan rimpang cinquefoil, kerucut alder, dan rimpang jelatang. Rendam dalam air 500 ml selama sepuluh menit, lalu biarkan selama sekitar dua jam di bawah penutup. Ambil 100 ml 4 kali sehari sebelum makan.
- Ambillah cinquefoil, rimpang burnet, dan shepherd's purse dalam jumlah yang sama. Seduh 5 sdm campuran tersebut dalam 1 liter air mendidih selama beberapa jam. Minumlah 100 ml saat perut kosong 4 kali sehari.
- Ambil apsintus, daun salam, dan akar marshmallow dalam jumlah yang sama. Kukus 2 sdm campuran dalam 500 ml air mendidih, biarkan selama 2 jam. Minum 100 ml infus saat perut kosong 4 kali sehari.
- Ambil daun sirih, daun jelatang, daun pisang, dan daun knotweed dengan perbandingan yang sama. Sekitar 50 g campuran tersebut dituangkan ke dalam 500 ml air mendidih, dan diinfus selama 30 menit. Minum 50-60 ml tiga kali sehari.
- Campuran yang sama dibuat dari rimpang knotweed, blueberry, dan burnet. Satu sendok teh campuran dituangkan ke dalam segelas air mendidih dan diinfus selama satu jam. Infus diminum pada siang hari, 100 ml (sekitar 5 kali sehari).
Homeopati untuk Balantidiasis
Pengobatan homeopati memiliki banyak keuntungan: efektif, aman, cocok untuk orang dewasa, anak-anak, dan wanita hamil. Namun, pada tahap akut balantidiasis, dianjurkan untuk mengonsumsi obat homeopati hanya setelah berkonsultasi dengan dokter, karena obat tambahan dapat "mengaburkan" manifestasi klinis dan mempersulit penentuan taktik pengobatan tradisional.
Obat apa yang direkomendasikan homeopati untuk balantidiasis:
- Colocynth - dapat diresepkan untuk meredakan kejang dan serangan nyeri;
- Lycopodium – membantu menghilangkan perut kembung dan gas berlebih di usus;
- Nux vomica – menormalkan proses pencernaan, menghilangkan zat beracun dari tubuh;
- Hina adalah obat yang biasanya diresepkan pada tahap pemulihan tubuh setelah balantidiasis. Waktu minum obat dirancang selama lima hari;
- Baptisia – membantu meringankan gejala utama penyakit (gangguan pencernaan, kelelahan, nyeri otot);
- Veratrum album - membantu mengatasi muntah dan diare parah, kelemahan umum, dan tekanan darah rendah.
Pencegahan
Tindakan pencegahan meliputi menjaga keselamatan pribadi (mematuhi aturan kebersihan, merebus air, mencuci produk tanaman), mencegah kontaminasi tinja pada air dan tanah (memantau kebersihan kebun binatang di peternakan dan pangkalan ternak, menetralkan kotoran ternak, dll.).
Tidak ada pencegahan khusus terhadap perkembangan balantidiasis.
Selain itu, perlu diperhatikan pula pelaksanaan kegiatan-kegiatan berikut:
- aturan sanitasi dan higienis, pengawasan sanitasi tempat pengembangbiakan dan pemeliharaan babi;
- pengendalian pabrik pengolahan daging, fasilitas layanan makanan, sistem penyediaan air;
- kepatuhan terhadap disinfeksi rutin;
- mematuhi standar kebersihan pribadi secara ketat, mencuci tangan dengan sabun, hanya makan sayur dan buah yang dicuci bersih;
- menjaga kebersihan makanan (makan makanan segar, berkualitas tinggi, makan dalam kondisi yang memadai);
- memperkuat sistem kekebalan tubuh;
- penolakan untuk berbagi barang dan perkakas dalam kehidupan sehari-hari.
Ramalan cuaca
Jika pengobatan penyakit dimulai tepat waktu, dan skema terapi mencakup resep yang kompleks dan kompeten, maka prognosisnya dapat digolongkan baik. Jika tidak diobati, angka kematiannya adalah 10-30%.
Paling sering, balantidiasis diobati di rumah sakit. Pasien dipulangkan setelah periode akut penyakit berakhir, setelah kondisi umum kembali normal dan tanda-tanda patologis dasar telah hilang (setelah sekitar tiga minggu). Setelah pulih, pasien dapat kembali ke ritme kehidupan sebelumnya (bekerja atau bersekolah), jika hasil tes tinja untuk keberadaan balantidia negatif (tiga kali selama seminggu).
 [ 56 ]
[ 56 ]

