Ahli medis artikel
Publikasi baru
Cedera ligamen anterior cruciatum
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
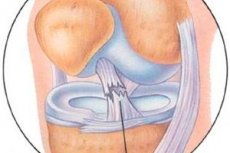
Selama beberapa dekade, penelitian telah dilakukan untuk mempelajari hasil perawatan artroskopi terhadap cedera pada aparatus ligamen-kapsul pada sendi lutut.
Meskipun terdapat berbagai macam metode artroskopi untuk menangani ketidakstabilan pasca-trauma anterior pada sendi lutut, masih terdapat persentase hasil yang tidak memuaskan yang signifikan, yang sebagian besar disebabkan oleh komplikasi yang diakibatkan oleh kesalahan pada tahap diagnosis, perawatan bedah, dan rehabilitasi pasien dengan ketidakstabilan pasca-trauma anterior.
Literatur membahas secara luas kemungkinan komplikasi setelah perawatan artroskopi ketidakstabilan pascatrauma anterior. Namun, sedikit perhatian diberikan pada analisis penyebab dan metode koreksinya.
Epidemiologi
Masalah penanganan pasien dengan patologi sendi lutut masih menjadi masalah penting dan salah satu yang tersulit dalam traumatologi hingga saat ini. Sendi lutut merupakan sendi yang paling sering cedera, mencakup hingga 50% dari semua cedera sendi dan hingga 24% dari cedera tungkai bawah.
Menurut berbagai penulis, ruptur ligamen krusiatum sendi lutut terjadi dengan frekuensi 7,3 hingga 62% di antara semua cedera aparatus ligamen-kapsul sendi lutut.
Diagnostik cedera ligamen anterior cruciatum anterior
Semua pasien menjalani pemeriksaan klinis dan radiologis sebelum operasi primer. Anamnesis, pemeriksaan, palpasi, uji klinis kerusakan struktur sendi lutut, radiografi, analisis umum darah dan urine, tes biokimia darah dan urine dilakukan. Berdasarkan indikasi, studi instrumental berikut dilakukan: pengujian pada perangkat CT-1000, CT, MRI, USG. Artroskopi diagnostik segera mendahului perawatan bedah.
Pemeriksaan pasien dimulai dengan mencari tahu keluhan dan mengumpulkan anamnesis. Penting untuk menentukan mekanisme kerusakan pada alat ligamen sendi lutut dan mengumpulkan informasi tentang operasi sebelumnya pada sendi lutut. Selanjutnya, mereka melakukan pemeriksaan, palpasi, mengukur lingkar sendi, menentukan amplitudo gerakan pasif dan aktif, dan juga secara luas menggunakan tabel pengujian kuesioner Lysholm untuk atlet dan skala 100 poin yang dikembangkan di Institut Pusat Traumatologi dan Ortopedi untuk pasien dengan tuntutan fisik yang lebih sedikit.
Fungsi ekstremitas bawah dinilai berdasarkan parameter berikut: keluhan ketidakstabilan pada sendi, kemampuan untuk secara aktif menghilangkan perpindahan patologis tibia yang dipaksakan secara pasif, kemampuan mendukung, kepincangan, kinerja tugas motorik khusus, kekuatan maksimum otot periartikular selama pekerjaan berkepanjangan, hipotrofi otot paha, tonus otot, keluhan nyeri pada sendi, adanya sinovitis, kepatuhan kemampuan motorik dengan tingkat aspirasi fungsional.
Setiap tanda dinilai pada skala 5 poin: 5 poin - tidak ada perubahan patologis, kompensasi fungsi; 4-3 poin - perubahan sedang, subkompensasi; 2-0 poin - perubahan nyata, dekompensasi.
Penilaian hasil perawatan meliputi tiga tingkatan: baik (lebih dari 77 poin), memuaskan (67-76 poin), dan tidak memuaskan (kurang dari 66 poin).
Salah satu kriteria penilaian subjektif hasil perawatan adalah penilaian pasien sendiri terhadap kondisi fungsionalnya. Syarat untuk hasil yang baik adalah pemulihan kinerja fungsional. Tanpa hal ini, hasil perawatan dianggap memuaskan atau tidak memuaskan.
Selama pemeriksaan klinis, rentang gerak dinilai dan uji stabilitas dilakukan. Selalu penting untuk menyingkirkan tanda anterior drawer.
Pasien mengeluhkan nyeri dan/atau perasaan tidak stabil pada sendi. Nyeri dapat disebabkan oleh ketidakstabilan itu sendiri atau oleh kerusakan tulang rawan atau meniskus yang terkait. Beberapa pasien tidak dapat mengingat cedera sebelumnya, dan tiba-tiba menyadari adanya cedera pada sendi lutut beberapa bulan atau tahun kemudian. Pasien jarang menggambarkan sendi lutut sebagai tidak stabil. Mereka biasanya menggambarkan ketidakpastian, kelonggaran, dan ketidakmampuan untuk mengendalikan gerakan pada sendi yang cedera.
Krepitus di bawah patela merupakan karakteristik akibat pelanggaran biomekanik pada sendi patellofemoral.
Seringkali gejala sekunder menjadi dominan: efusi sendi kronis, perubahan degeneratif pada sendi atau kista Baker.
Kondisi struktur stabilisasi aktif-dinamis sebelum dan sesudah operasi juga dianggap penting. Hal ini disebabkan tercapainya efek stabilisasi yang cukup andal berkat otot-otot periartikular.
Indikator kekuatan otot sangat penting.
Untuk mendiagnosis ketidakstabilan anterior dan mengevaluasi hasil jangka panjang pengobatannya, tes yang paling informatif digunakan: gejala "laci" anterior pada posisi netral tibia, tes abduksi, tes adduksi, dan tes Lachman.
Indikator penting dari keadaan fungsional adalah kemampuan untuk secara aktif menghilangkan perpindahan patologis tibia yang dipaksakan secara pasif relatif terhadap paha.
Dari tugas motorik khusus kita menggunakan berjalan, berlari, melompat, menaiki tangga, jongkok, dan sebagainya.
Sangat penting untuk memperhitungkan daya tahan otot periartikular selama pekerjaan jangka panjang.
Kompleks pengujian pasif mencakup gejala “laci” anterior pada tiga posisi tibia, uji abduksi dan adduksi pada 0 dan 20° fleksi di sendi, uji rekurvasi dan uji perubahan titik tumpu lateral, uji Lachman-Trillat, dan pengukuran rotasi patologis tibia.
Kompleks pengujian aktif mencakup uji “laci” anterior aktif dalam tiga posisi tungkai bawah, uji abduksi dan adduksi aktif pada fleksi 0 dan 20° di sendi, dan uji Lachman aktif.
Untuk menentukan kerusakan atau insufisiensi ligamen anterior cruciatum, gejala "drawer" anterior digunakan - perpindahan pasif tibia (translasi anterior), juga dengan posisi fleksi tibia yang berbeda. Disarankan untuk fokus pada salah satu gradasi gejala ini yang paling diterima, menurut literatur: derajat I (+) - 6-10 mm, derajat II (++) -11-15 mm, derajat III (+++) - lebih dari 15 mm.
Selain itu, gejala laci anterior harus dinilai dengan posisi rotasi tibia yang berbeda - 30°, rotasi eksternal atau internal.
Tanda Lachman diakui sebagai tes yang paling patognomonik untuk mendeteksi kerusakan pada ligamen anterior cruciatum atau cangkoknya. Dipercaya bahwa tes ini memberikan informasi paling banyak tentang keadaan ligamen anterior cruciatum pada cedera KC akut, karena saat dilakukan, hampir tidak ada resistensi otot terhadap translasi anteroposterior (perpindahan) tibia, serta pada ketidakstabilan KC kronis.
Tes Lachman dilakukan dalam posisi berbaring. Tes Lachman dinilai berdasarkan besarnya perpindahan anterior tibia relatif terhadap femur. Beberapa penulis menggunakan gradasi berikut: Tingkat I (+) - 5 mm (3-6 mm), Tingkat II (++) - 8 mm (5-9 mm), Tingkat III (+++) - 13 mm (9-16 mm), Tingkat IV (++++) - 18 mm (hingga 20 mm). Dalam upaya untuk menyatukan sistem penilaian, kami menggunakan gradasi tiga tahap yang mirip dengan yang dijelaskan sebelumnya untuk gejala "drawer" anterior.
Gejala perubahan titik rotasi, atau gejala subluksasi dinamis anterior tibia (uji pergeseran pivot), juga dianggap sebagai gejala patognomonik untuk kerusakan ligamen anterior cruciatum; pada tingkat yang lebih rendah, merupakan karakteristik kombinasi dengan ruptur struktur ligamen lateral internal.
Tes dilakukan dalam posisi berbaring, otot kaki harus rileks. Satu tangan memegang kaki dan memutar tulang kering ke dalam, tangan lainnya terletak di area kondilus femoralis lateral. Dengan fleksi sendi lutut perlahan hingga 140-150°, tangan merasakan terjadinya subluksasi anterior tibia, yang dihilangkan dengan fleksi lebih lanjut.
Uji pergeseran pivot pada Macintosh dilakukan pada posisi pasien yang sama. Rotasi internal tibia dilakukan dengan satu tangan, dan deviasi valgus dengan tangan lainnya. Dengan hasil uji yang positif, bagian lateral permukaan artikular tibia (dataran luar) bergeser ke depan, dengan fleksi lutut yang lambat hingga 30-40°, bergeser ke belakang. Meskipun uji pergeseran pivot dianggap patognomonik untuk defisiensi ligamen anterior cruciatum, hasilnya mungkin negatif jika terjadi kerusakan pada traktus iliotibial (ITT), ruptur longitudinal lengkap meniskus medial atau lateral dengan dislokasi badannya (ruptur "pegangan penyiram"), proses degeneratif yang jelas di bagian lateral sendi, hipertrofi tuberkel eminensia interkondilaris tibia, dll.
Tes Lachmann aktif dapat digunakan baik selama pemeriksaan klinis maupun selama pemeriksaan radiografi. Jika terjadi kerusakan pada ligamen anterior cruciatum, perpindahan anterior tibia mencapai 3-6 mm. Pengujian dilakukan dalam posisi terlentang dengan kaki terentang penuh. Satu tangan diletakkan di bawah paha anggota tubuh yang diperiksa, menekuknya di sendi lutut pada sudut 20°, dan KJ kaki lainnya digenggam dengan tangan sehingga paha anggota tubuh yang diperiksa terletak di lengan bawah pemeriksa. Tangan lainnya diletakkan di permukaan anterior sendi pergelangan kaki pasien, tumitnya ditekan ke meja. Kemudian pasien diminta untuk menegangkan otot quadriceps paha dan dengan hati-hati memantau pergerakan tuberositas tibialis ke depan. Jika tergeser lebih dari 3 mm, gejalanya dianggap positif, yang menunjukkan kerusakan pada ligamen anterior cruciatum. Untuk menentukan kondisi stabilisator medial dan lateral sendi, tes serupa dapat dilakukan dengan rotasi internal dan eksternal tibia.
Sinar-X
Radiografi dilakukan menggunakan metode yang diterima umum dalam dua proyeksi standar; radiografi fungsional juga dilakukan.
Saat mengevaluasi gambar, posisi patela, sudut tibiofemoral, konveksitas dataran tinggi tibialis lateral, cekungan dataran tinggi medial, dan posisi dorsal fibula dalam kaitannya dengan tibia diperhitungkan.
Sinar-X memungkinkan kita menilai kondisi keseluruhan sendi lutut, mengidentifikasi perubahan degeneratif, menentukan kondisi tulang, jenis dan posisi struktur logam, lokasi terowongan dan perluasannya setelah perawatan bedah.
Pengalaman dokter sangat penting, karena penilaian terhadap gambar yang diperoleh cukup subjektif.
Radiografi lateral harus diambil pada posisi fleksi 45° pada sendi untuk menilai hubungan tibia dengan patela dengan tepat. Untuk menilai rotasi tibia secara objektif, kondilus lateral dan medial tibia harus ditumpangkan satu sama lain. Ketinggian patela juga dinilai.
Ekstensi yang tidak memadai lebih mudah didiagnosis dalam proyeksi lateral, dengan pasien berbaring dengan kaki pronasi.
Untuk menentukan sumbu tungkai, sinar-X tambahan dalam proyeksi langsung pada kaset panjang dengan pasien berdiri diperlukan, karena ada penyimpangan dari norma pada artrosis yang mengalami deformasi. Sumbu anatomi tungkai, yang ditentukan oleh orientasi longitudinal paha terhadap tulang kering, rata-rata adalah 50-80°. Ini adalah titik terpenting dalam perawatan bedah lebih lanjut (osteotomi korektif, artroplasti, endoprostetik).
Derajat perpindahan tibia relatif terhadap femur dalam arah anteroposterior dan medial-lateral ditentukan menggunakan radiografi fungsional dengan beban.
Pada ketidakstabilan anterior kronis sendi lutut, tanda-tanda radiografi khas dicatat: penyempitan fossa interkondilaris, penyempitan ruang sendi, adanya osteofit perifer pada tibia, kutub atas dan bawah patela, pendalaman alur meniskus anterior pada kondilus lateral femur, hipertrofi dan lancipnya tuberkulum eminentia interkondilaris.
Radiografi lateral sangat sering menunjukkan penyebab keterbatasan gerak. Radiografi lateral pada ekstensi maksimum dapat menunjukkan ekstensi yang tidak memadai, sambil mengevaluasi posisi terowongan tibialis relatif terhadap lengkungan interkondilaris, yang tampak sebagai penebalan linier (garis Blumensaat).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Tomografi komputer
CT tidak dianggap sebagai pemeriksaan rutin. CT dilakukan pada pasien ketika jenis pemeriksaan lain tidak cukup informatif, terutama dalam kasus fraktur kompresi kondilus tibia.
CT bagus untuk memvisualisasikan kerusakan tulang dan osteochondral. CT memungkinkan berbagai tes dinamis dengan fleksi lutut pada berbagai sudut.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
Untuk mengukur perpindahan anteroposterior tibia, perangkat KT-1000 digunakan.
Alat KT-1000 adalah artrometer, yang terdiri dari alat sebenarnya untuk mengukur perpindahan anteroposterior tibia relatif terhadap femur dan penyangga untuk sepertiga bagian bawah paha dan kaki. Alat ini dipasang ke tulang kering menggunakan tali pengikat Velcro, dan platform sensor yang ada menekan patela ke permukaan anterior femur. Dalam hal ini, ruang sendi harus bertepatan dengan garis pada alat. Anggota tubuh bagian bawah yang terletak pada penyangga ditekuk pada sendi lutut dalam sudut 15-30° untuk mengukur perpindahan anterior tulang kering dan 70° untuk mengukur perpindahan posterior tulang kering relatif terhadap femur.
Pertama, sendi lutut yang cedera diuji. Untuk mengukur perpindahan anterior tibia, dokter menarik pegangan yang terletak di bagian anterior-atas perangkat ke arah dirinya sendiri dan mencoba membuat perpindahan anterior tibia dengan memegang bantalan sensorik pada patela. Dalam hal ini, gaya sebesar 6, 8 dan 12 kg diterapkan, yang dikontrol oleh sinyal suara. Dengan setiap sinyal suara, dokter mencatat deviasi panah pada skala dan mencatat pembacaan perangkat. Pergeseran tibia relatif terhadap tulang paha dinyatakan dalam milimeter. Selanjutnya, dokter menguji perpindahan posterior tibia dengan menekuknya di sendi lutut hingga sudut 70° dan mencoba menggeser tibia ke belakang menggunakan pegangan perangkat. Sinyal suara yang terjadi ketika panah dibelokkan menunjukkan besarnya perpindahan posterior tibia relatif terhadap tulang paha.
Pengujian serupa dilakukan pada sendi lutut yang sehat. Data terkait yang diperoleh dari sendi lutut yang sehat dan yang rusak kemudian dibandingkan dan dikurangi. Perbedaan ini menunjukkan jumlah perpindahan anterior tibia relatif terhadap femur di bawah beban 6, 8 dan 12 kg.
Pergeseran anterior ditentukan pada sudut fleksi tibia 30°.
Bila ditemukan perbedaan besarnya perpindahan anterior pada 67H dan 89H sendi yang sakit dan yang sehat lebih dari 2 mm, diduga terjadi ruptur ligamen anterior cruciatum.
Ada beberapa prinsip pengujian instrumental untuk ketidakstabilan sendi lutut. Parameter berikut harus diperhatikan: tingkat kekakuan fiksasi tungkai dengan sabuk, lokasi sensor sensorik pada sendi, relaksasi total otot-otot kaki, lokasi artrometer dalam kaitannya dengan ruang sendi, tingkat rotasi tungkai bawah, berat tungkai, sudut fleksi pada sendi lutut.
Pada periode akut setelah cedera, penggunaan artrometer tidak tepat, karena tidak mungkin untuk merelaksasikan otot periartikular sepenuhnya. Penting untuk memilih posisi netral tulang kering dengan benar, dengan mempertimbangkan bahwa dengan perpindahan tulang kering ke anterior, rotasi internal terjadi, dengan posterior - eksternal. Jika tidak, nilai translasi anteroposterior akan kurang dari nilai sebenarnya. Untuk mendapatkan nilai maksimum perpindahan patologis tulang kering, perlu juga untuk memungkinkan rotasi bebasnya.
Derajat translasi bergantung pada besarnya gaya yang diberikan, titik tariknya, dan arahnya.
Penggunaan sandaran kaki tidak boleh membatasi rotasi tungkai bawah. Sensor harus diposisikan secara tepat pada ruang sendi, karena jika bergeser ke arah distal, pembacaan akan lebih kecil dari nilai sebenarnya, jika ke arah proksimal, akan lebih besar.
Kondisi wajib untuk penilaian objektif adalah fiksasi patela di alur interkondilaris. Untuk melakukan ini, perlu memberi tibia sudut fleksi pada sendi sekitar 25-30°. Dalam kasus subluksasi patela bawaan dan pascatrauma, sudut fleksi ditingkatkan menjadi 40°. Dalam kasus ketidakstabilan anterior, sudut fleksi pada sendi adalah 30°, dalam kasus ketidakstabilan posterior - 90°.
Dua sinyal audio menyertai pengujian: yang pertama pada beban 67N, yang kedua pada 89N. Terkadang, diperlukan tenaga lebih besar untuk menentukan adanya ruptur ligamen anterior cruciatum.
Biasanya, perbedaan antara kedua anggota tubuh saat menguji perpindahan anteroposterior tidak melebihi 2 mm; terkadang nilai kurang dari 3 mm diindikasikan sebagai batas normal.
Indeks kepatuhan anterior diperhitungkan, yaitu perbedaan antara perpindahan pada 67N dan 89N. Nilai ini juga biasanya tidak boleh melebihi 2 mm.
Bila pergeserannya lebih dari 2 mm, dapat terjadi robekan ligamen anterior cruciatum (cangkok ligamen anterior cruciatum).
Perlu juga dicatat bahwa jika terjadi ketidakstabilan kedua sendi lutut atau hipermobilitas, penggunaan artrometer KT-1000 tidak disarankan.
Sebagai kesimpulan, perlu dikatakan bahwa ketika menggunakan arthrometer ini, tentu saja ada unsur subjektivitas, tergantung pada sejumlah parameter, termasuk peneliti. Oleh karena itu, pemeriksaan pasien harus dilakukan (jika memungkinkan) oleh satu dokter.
Dengan bantuan CT-1000 hanya mungkin untuk memastikan perpindahan anteroposterior tibia relatif terhadap femur, sementara ketidakstabilan lateral tidak dicatat.
Pencitraan resonansi magnetik
MRI merupakan metode penelitian non-invasif yang paling informatif, yang memungkinkan visualisasi struktur tulang dan jaringan lunak sendi lutut.
Ligamen anterior cruciatum yang sehat seharusnya tampak dengan intensitas rendah pada semua gambar. Dibandingkan dengan ligamen posterior cruciatum yang lebih padat, ligamen anterior cruciatum mungkin sedikit tidak homogen. Karena orientasinya yang miring, banyak yang lebih suka menggunakan gambar koronal miring. Jika ligamen anterior cruciatum robek, MRI dapat memvisualisasikan lokasi cedera.
Ligamentum cruciatum anterior terlihat jelas pada potongan lateral selama ekstensi dan rotasi eksternal tibia. Ligamentum cruciatum anterior lebih terang daripada ligamentum cruciatum posterior, serat-serat ligamentum cruciatum anterior terpilin. Tidak adanya kontinuitas serat atau orientasinya yang kacau menunjukkan adanya ruptur ligamentum.
Ruptur total ligamen anterior cruciatum lebih terdiagnosis melalui tanda-tanda tidak langsung: perpindahan tibia ke anterior, kemiringan posterior berlebihan ligamen posterior cruciatum, kontur bergelombang ligamen anterior cruciatum.
Pemeriksaan USG
Keuntungan USG adalah biaya rendah, keamanan, kecepatan, dan gambar jaringan lunak yang sangat informatif.
Ultrasonografi memungkinkan untuk mempelajari kondisi jaringan lunak sendi lutut, permukaan tulang dan tulang rawan berdasarkan ekogenisitas struktur, dan juga untuk menentukan edema jaringan, akumulasi cairan dalam rongga sendi atau formasi periartikular berdasarkan penurunan ekogenisitas. Ultrasonografi digunakan untuk mendeteksi kerusakan pada meniskus sendi lutut, ligamen kolateral, struktur jaringan lunak di sekitar sendi lutut.
Artroskopi
Dalam artroskopi diagnostik, penulis menggunakan pendekatan standar: anterolateral, anteromedial, dan superior patellar lateral.
Pemeriksaan artroskopi ligamen anterior cruciatum meliputi penilaian penampilan ligamen anterior cruciatum, integritas membran sinovial ligamen itu sendiri, orientasi serat kolagen tidak hanya di tempat perlekatan ligamen tibialis, tetapi juga sepanjang panjangnya, terutama di tempat insersi femoralis. Jika dalam kasus kerusakan ligamen anterior cruciatum sepanjang panjangnya dan di tempat perlekatan tibialis dengan fragmen tulang yang pecah, diagnostik artroskopi tidak menimbulkan kesulitan khusus, maka diagnostik cedera intrasinovial (intrastruncal) baru dan lama pada ligamen anterior cruciatum menimbulkan kesulitan besar. Hal ini disebabkan oleh fakta bahwa secara eksternal, sekilas, ligamen anterior cruciatum tampaknya utuh: membran sinovial utuh, palpasi ligamen anterior cruciatum dengan kait artroskopi menunjukkan adanya struktur dan ketebalan ligamen yang lengkap, gejala artroskopi "laci" anterior menunjukkan ketegangan serat ligamen yang cukup. Namun, pemeriksaan yang lebih teliti terhadap jaringan kapiler di bagian tengah dan femoral ligamen, serta pembukaan membran sinovial ligamen, memungkinkan untuk menentukan kerusakan pada serat ligamen dan adanya perdarahan atau jaringan parut. Tanda sekunder dari cedera intrasinovial lama pada ligamen anterior cruciatum adalah hipertrofi jaringan sinovial dan lemak pada bagian femoral ligamen posterior cruciatum dan kubah takik interkondilaris femur (gejala "pertumbuhan jaringan").
Kadang-kadang hanya dengan artroskopi dapat dicatat jenis kerusakan ligamen anterior cruciatum berikut ini:
- cedera pada ligamen anterior cruciatum di tempat perlekatan femur dengan atau tanpa pembentukan tunggul;
- cedera intrasinovial pada ligamen anterior cruciatum;
- cedera ligamen anterior cruciatum;
- dalam kasus yang jarang terjadi - kerusakan pada ligamen anterior cruciatum di area eminensia interkondilaris dengan patahnya fragmen tulang.
Pengobatan cedera ligamen anterior cruciatum anterior
Pada bentuk kompensasi ketidakstabilan anterior sendi lutut, penanganannya terdiri dari imobilisasi yang diikuti dengan pemulihan mobilitas sendi dan fungsi stabilisator aktif (otot).
Dalam bentuk ketidakstabilan anterior yang terkompensasi dan terdekompensasi, diperlukan intervensi bedah yang ditujukan untuk memulihkan integritas stabilisator statis. Kompleks perawatan tentu saja mencakup perawatan fungsional untuk memperkuat stabilisator aktif.
Perlu diperhatikan pula bahwa sebagai hasil dari tindakan perawatan, terutama dalam kasus ketidakstabilan anteromedial, transisi dari bentuk subkompensasi menjadi bentuk kompensasi dimungkinkan, karena wilayah anatomi ini memiliki jumlah stabilisator sekunder terbesar, yang memiliki efek menguntungkan pada hasil perawatan.
Penatalaksanaan pasien dengan ketidakstabilan anterior sendi lutut bergantung pada banyak faktor: usia, jenis aktivitas profesional, tingkat pelatihan olahraga, cedera intra-artikular yang menyertai, tingkat ketidakstabilan, risiko cedera berulang, waktu sejak cedera. Pertama-tama, rekonstruksi plastik ligamen anterior cruciatum jika terjadi ruptur diindikasikan untuk atlet profesional, terutama dengan cedera bersamaan pada struktur sendi lutut lainnya. Rekonstruksi ligamen anterior cruciatum juga direkomendasikan untuk ketidakstabilan kronis sendi lutut.
Indikasi untuk stabilisasi statis artroskopi anterior adalah bentuk dan tipe anteromedial (A2M1, A2M2, AZM1, AZM2, AZM3) dan anterolateral (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) primer dan rekuren yang bersifat subkompensasi dan dekompensasi, serta ketidakmampuan untuk mengkompensasi patologi dengan metode pengobatan konservatif.
Keputusan mengenai rekonstruksi plastik ligamen anterior cruciatum pada pasien berusia di atas 50 tahun dibuat tergantung pada usia dan tingkat aktivitas fisik pasien, tingkat deformasi artrosis. Bedah plastik ligamen anterior cruciatum direkomendasikan jika terjadi keterbatasan aktivitas fisik yang parah akibat ketidakstabilan sendi lutut.
Dalam tiap kasus individual, keputusan mengenai perawatan bedah dibuat dengan mempertimbangkan karakteristik individu pasien.
Kondisi dan penyakit berikut dianggap sebagai kontraindikasi terhadap stabilisasi statis:
- adanya gonarthrosis tingkat III-IV;
- hipotrofi otot paha yang parah;
- kontraktur sendi;
- periode setelah cedera lebih dari 3 hari dan kurang dari 3 minggu;
- penyakit menular;
- keropos tulang;
- trombosis pembuluh darah tungkai bawah.
Pada tahap penentuan indikasi dan kontraindikasi untuk perawatan bedah ketidakstabilan pascatrauma anterior, terkadang muncul dilema. Di satu sisi, konsekuensi ketidakstabilan kronis (hipotrofi otot paha, artrosis deformasi) menjadi kontraindikasi untuk melakukan stabilisasi statis, dan stabilisasi artroskopi menggunakan transplantasi dengan blok tulang menyebabkan peningkatan beban pada tulang rawan artikular (sebagai konsekuensi - perkembangan artrosis deformasi). Di sisi lain, metode konservatif tidak memberikan efek stabilisasi yang cukup, yang juga berkontribusi pada perkembangan artrosis deformasi.
Terkadang dianjurkan untuk menunda operasi hingga rentang gerak sendi lutut meningkat, yang dapat memakan waktu 2-3 minggu. Penundaan operasi pada fase akut menyebabkan berkurangnya komplikasi selama tindakan rehabilitasi yang terkait dengan pemulihan rentang gerak sendi lutut setelah perawatan bedah.
Pemilihan metode autograft dan fiksasi
Autograft yang paling umum digunakan untuk rekonstruksi ligamen anterior cruciate adalah tendon patela, tendon semimembranosus dan grace, dan dalam kasus yang jarang terjadi tendon Achilles dan quadriceps. Sepertiga tengah tendon patela dengan dua blok tulang tetap menjadi autograft yang paling umum untuk rekonstruksi ligamen anterior cruciate pada atlet. Tendon quadriceps dengan satu blok tulang atau tanpa blok tulang semakin banyak digunakan sebagai autograft untuk mengganti ligamen anterior cruciate. Automaterial yang paling umum digunakan untuk transplantasi ligamen anterior cruciate di CITO adalah sepertiga tengah tendon patela. Cangkokan ini memiliki dua blok tulang (dari patela dan tuberositas tibialis) untuk memastikan fiksasi kaku primer yang andal, yang memfasilitasi pemuatan awal.
Keuntungan dari autograft tendon patela adalah sebagai berikut.
- Biasanya, lebar ligamen patela memungkinkan pengambilan autograft dengan lebar dan ketebalan yang dibutuhkan. Biasanya, lebar cangkok adalah 8-10 mm, tetapi terkadang, dalam kasus rekonstruksi berulang, lebar yang dibutuhkan dapat mencapai 12 mm.
- Ligamen patela selalu tersedia sebagai automaterial dan memiliki sedikit variasi anatomi. Hal ini memungkinkan pengumpulan automaterial yang secara teknis mudah dilakukan kapan saja.
- Blok tulang memungkinkan cangkokan terpasang dengan kuat, misalnya dengan sekrup interferensi, yang disekrupkan di antara blok tulang dan dinding terowongan tulang. Metode ini memberikan fiksasi primer yang sangat tinggi.
Penggunaan autograft dari tendon otot semitendinosus dan otot grace, menurut beberapa penulis, meningkatkan rotasi eksternal patologis tibia hingga 12%. Keberhasilan rekonstruksi ligamen anterior cruciatum sangat bergantung pada remodeling biologis transplantasi.
Karena terbuangnya sepotong ligamen dengan blok tulang dari patela dan tuberositas tibia, area ini menjadi nyeri. Meskipun cacat tulang dapat ditutup dengan tulang spons, tidak selalu mungkin untuk menutup cacat tersebut dengan jaringan lunak, terutama jika cedera primer telah menyebabkan terbentuknya jaringan parut di sekitar tendon.
Karena blok tulang diambil dari tuberositas tibialis, yang penting untuk penyangga lutut, beberapa pasien (pegulat, seniman, pendeta, dll.) mungkin mengeluhkan nyeri saat beban langsung pada sendi lutut atau ketidakmampuan untuk menyangga lutut. Ada pengamatan ketika pasien tidak mengeluhkan ketidakstabilan sendi lutut dan fungsi anggota tubuh yang tidak memadai setelah operasi, tetapi karena komplikasi ini terpaksa berhenti atau membatasi aktivitas profesional mereka yang biasa. Oleh karena itu, hasil yang baik tidak hanya didasarkan pada stabilitas.
Di klinik trauma olahraga dan balet di Institut Pusat Traumatologi dan Ortopedi, preferensi diberikan pada penggunaan autograft dari ligamen patela dengan dua blok tulang dan fiksasinya dengan sekrup interferensi.
Stabilisasi statis anterior sendi lutut dengan autograft bebas dari ligamen patela dilakukan setelah artroskopi diagnostik untuk menentukan ruang lingkup dan jenis intervensi.
Autograft biasanya diambil dari tungkai ipsilateral untuk mempertahankan tungkai kontralateral sebagai penyangga. Pertama, blok tulang diambil dari tuberositas tibialis, kemudian dari patela. Salah satu blok tulang harus cukup besar untuk dipasang di terowongan femoralis.
Untuk mengurangi kemungkinan terbelahnya blok tulang dan besarnya kerusakan pada lokasi donor, fragmen tulang autograft berbentuk trapesium dipanen; blok tulang seperti itu lebih mudah diproses dengan tang crimping, yang memberikan bentuk bulat pada cangkokan, sekaligus mengurangi risiko patah tulang patela.
Autograft semacam itu lebih mudah dipasang di terowongan intraoseus. Autograft pertama-tama dipotong dari tuberositas tibia, kemudian dari patela.
Dengan menggunakan kompresi artroskopi, blok tulang diberi bentuk bulat.
Bersamaan dengan persiapan autograft, posisi optimal (isometrik) terowongan tibialis ditentukan. Untuk tujuan ini, sistem stereoskopik khusus digunakan (sudut sistem stereoskopik adalah 5,5°). Terowongan dipusatkan, dengan fokus pada bagian tibialis yang tersisa dari ligamentum cruciatum anterior, dan jika tidak ada, pada area antara tuberkel eminensia interkondilaris atau 1-2 mm di belakangnya.
Diameternya bervariasi tergantung pada ukuran autotransplant (harus 1 mm lebih besar dari diameter transplantasi). Bor dengan diameter tertentu digunakan untuk membentuk terowongan intraoseus (tepat di sepanjang jari-jari, jika tidak, kanal akan melebar). Sendi dicuci secara menyeluruh untuk menghilangkan serpihan tulang. Serak artroskopi digunakan untuk menghaluskan tepi pintu keluar kanal tibialis.
Pada tahap berikutnya, bor digunakan untuk menentukan titik insersi femoralis pada kondilus femoralis lateral (5-7 mm dari tepi posterior) untuk sendi lutut kanan pada pukul 11. Dalam rekonstruksi revisi, kanal "lama" biasanya digunakan dengan sedikit variasi pada posisinya. Menggunakan bor berkanula, kanal femoralis dibor; kedalamannya tidak boleh melebihi 3 cm. Setelah selesai mengebor kanal, tepi kanal femoralis diproses menggunakan parutan artroskopi.
Pada beberapa kasus, dilakukan operasi plastik pada takik interkondilaris (Gothic arch, ramp of the intercondylar notch).
Sebelum memasukkan autograft ke dalam terowongan tulang, semua fragmen tulang rawan dikeluarkan dari rongga sendi menggunakan klem artroskopi dan pembilasan sendi secara menyeluruh.
Cangkokan yang dijahit dimasukkan ke dalam terowongan intraoseus dan dipasang di terowongan femoralis dengan sekrup interferensi.
Setelah fiksasi ujung femoralis transplantasi, sendi dicuci dengan antiseptik untuk mencegah komplikasi purulen.
Kemudian tungkai bawah yang dioperasi direntangkan sepenuhnya dan difiksasi di kanal tibialis, tentu dengan ekstensi penuh sendi lutut. Benang ditarik sepanjang sumbu kanal, artroskop dimasukkan ke portal tibialis bawah, titik dan arah fiksasi dengan sekrup ditentukan menggunakan jarum rajut (jika jaringan tulang di area ini keras, pedang dimasukkan). Saat memasang sekrup, perpindahan blok tulang dipantau sesuai dengan posisi dan ketegangan benang sehingga tidak terdorong keluar dari kanal ke rongga sendi. Pada tahap selanjutnya, menggunakan artroskop, divisualisasikan apakah blok tulang menonjol ke dalam sendi karena perpindahannya sepanjang sumbu kanal saat mengencangkan sekrup (oleh karena itu, lebih baik menggunakan sekrup yang mengencangkan sendiri), kemudian menggunakan artroskop, tingkat adhesi blok tulang ke dinding terowongan tulang dinilai, setelah itu sekrup dikencangkan sepenuhnya.
Jika panjang awal autograft dengan blok tulang melebihi 10 cm, ada kemungkinan besar blok tulang menonjol keluar dari kanal tibialis.
Untuk menghindari nyeri pada sendi patellofemoral pada periode pascaoperasi, bagian blok tulang yang menonjol digigit setelah fiksasi.
Sebelum ditutup dengan jaringan lunak, tepi dan sudut tulang yang menonjol dan tajam dihaluskan dengan parutan, kemudian jaringan lunak dijahit.
Selanjutnya, periksa dengan cermat area sekrup tibialis untuk melihat adanya pendarahan; jika perlu, lakukan hemostasis menyeluruh menggunakan koagulasi.
Gambar sinar-X kontrol dalam dua proyeksi diambil langsung di ruang operasi.
Luka dijahit rapat berlapis-lapis, tidak dianjurkan memasang drainase, karena menjadi pintu masuk infeksi; bila perlu (munculnya efusi pada sendi), dilakukan tusuk sendi keesokan harinya.
Penjepit pascaoperasi dengan kunci 0-180° dipasang pada anggota tubuh yang dioperasi.
Setelah operasi, sistem dingin diterapkan pada sendi, yang secara signifikan mengurangi jumlah komplikasi seperti edema paraartikular dan efusi sendi.
Untuk pertama kalinya di Rusia, Institut Pusat Traumatologi dan Ortopedi telah mulai menggunakan metode yang lebih universal untuk memperbaiki cangkok autograft dengan pin asam polilaktat Rigidfix dan sekrup interferensi Mi-La-Gro generasi terbaru untuk cangkok dengan blok tulang. Universalitas metode ini terletak pada penerapannya pada cangkok jaringan lunak dan cangkok dengan blok tulang. Keuntungan dari metode ini adalah tidak adanya risiko kerusakan bagian jaringan lunak dari cangkok autograft dengan blok tulang pada saat fiksasi, fiksasi kaku, dan tidak adanya masalah dengan pelepasan pin pengikat karena resorpsinya. Kekakuan fiksasi primer dan kecocokan yang ketat dari blok tulang cangkok dipastikan oleh pembengkakan pin dan kompresi yang dihasilkan.

