Ahli medis artikel
Publikasi baru
Metode penelitian sistem saraf otonom
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.

Ketika mempelajari sistem saraf otonom, penting untuk menentukan status fungsionalnya. Prinsip-prinsip penelitian harus didasarkan pada pendekatan klinis dan eksperimental, yang intinya adalah studi fungsional dan dinamis tentang nada, reaktivitas otonom, dan dukungan otonom terhadap aktivitas. Nada dan reaktivitas otonom memberikan gambaran tentang kemampuan homeostatis tubuh, dan dukungan otonom terhadap aktivitas memberikan gambaran tentang mekanisme adaptif. Jika terdapat gangguan otonom, perlu untuk mengklarifikasi etiologi dan sifat lesi pada setiap kasus tertentu. Tentukan tingkat kerusakan pada sistem saraf otonom: suprasegmental, segmental; minat dominan struktur otak: LRC (rinensefalon, hipotalamus, batang otak), struktur serebral lainnya, sumsum tulang belakang; formasi vegetatif parasimpatis dan simpatis - rantai simpatis, ganglia, pleksus, ganglia parasimpatis, kerusakan pada serat simpatis dan parasimpatis, yaitu segmen pra dan pascaganglionnya.
Studi tentang nada vegetatif
Dengan nada vegetatif (awal) yang kami maksud adalah karakteristik yang lebih atau kurang stabil dari keadaan indikator vegetatif selama periode "istirahat relatif", yaitu keadaan terjaga yang rileks. Aparatus pengatur yang menjaga keseimbangan metabolisme, hubungan antara sistem simpatis dan parasimpatik secara aktif berpartisipasi dalam memberikan nada.
Metode penelitian:
- kuesioner khusus;
- tabel pencatatan indikator vegetatif objektif,
- kombinasi kuesioner dan data objektif dari studi status vegetatif.
Studi reaktivitas otonom
Reaksi vegetatif yang terjadi sebagai respons terhadap rangsangan eksternal dan internal mencirikan reaktivitas vegetatif. Kekuatan reaksi (kisaran fluktuasi indikator vegetatif) dan durasinya (kembalinya indikator vegetatif ke tingkat awal) signifikan.
Ketika mempelajari reaktivitas vegetatif, perlu untuk memperhitungkan "hukum tingkat awal", yang menyatakan bahwa semakin tinggi tingkat awal, semakin aktif dan tegang sistem atau organ, semakin kecil respons yang mungkin terjadi di bawah aksi rangsangan yang mengganggu. Jika tingkat awal berubah tajam, maka agen pengganggu dapat menyebabkan reaksi "paradoks" atau antagonis dengan tanda yang berlawanan, yaitu besarnya aktivasi mungkin terkait dengan tingkat pra-stimulus.
Metode untuk mempelajari reaktivitas vegetatif: farmakologis - pemberian larutan adrenalin, insulin, mesaton, pilokarpin, atropin, histamin, dll.; fisik - uji dingin dan panas; dampak pada zona refleks (tekanan): refleks okulokardial (Dagnini-Aschner), sinus-karotid (Tschermak, Hering), matahari (Thomas, Roux), dll.
Tes farmakologis
Metodologi untuk melakukan pengujian dengan adrenalin dan insulin. Penelitian dilakukan pada pagi hari. Dalam posisi horizontal, setelah istirahat selama 15 menit, tekanan darah, denyut jantung, dll. subjek diukur. Setelah ini, 0,3 ml larutan adrenalin atau insulin 0,1% dengan dosis 0,15 U/kg disuntikkan di bawah kulit bahu. Tekanan darah, denyut nadi, dan pernapasan dicatat 3; 10; 20; 30 dan 40 menit setelah injeksi adrenalin, dan setelah pemberian insulin, indikator yang sama dicatat setiap 10 menit selama 1,5 jam. Kami menganggap fluktuasi yang melebihi 10 mm Hg sebagai perubahan tekanan sistolik dan diastolik, peningkatan atau penurunan 8-10 atau lebih denyut per 1 menit sebagai perubahan denyut jantung, dan perubahan pernapasan sebesar 3 atau lebih per 1 menit.
Evaluasi sampel. Tiga derajat reaktivitas otonom diidentifikasi: normal, meningkat, menurun. Pada kelompok individu sehat, ditemukan hal berikut:
- tidak adanya respons terhadap pemberian zat farmakologis pada 1/3 dari mereka yang diperiksa;
- reaksi vegetatif parsial (lemah), ditandai dengan perubahan pada satu atau dua indikator objektif (tekanan darah, denyut nadi atau pernapasan), kadang-kadang dikombinasikan dengan sensasi subjektif ringan atau perubahan pada tiga indikator objektif tanpa sensasi subjektif - pada 1/3 dari mereka yang diperiksa;
- reaksi vegetatif yang nyata (meningkat), yang mana terdapat perubahan pada semua tiga indikator objektif yang tercatat dikombinasikan dengan manifestasi keluhan subjektif (perasaan berdebar-debar, menggigil, perasaan tegang di dalam atau sebaliknya, lemas, mengantuk, pusing, dsb.) - pada 1/3 dari mereka yang diperiksa.
Bergantung pada sifat pergeseran vegetatif dan sensasi subjektif, reaksi simpatoadrenal, vagus-insular, campuran, dan bifasik dibedakan (dengan yang terakhir, fase pertama dapat berupa simpatoadrenal dan yang kedua parasimpatis, atau sebaliknya).
Aktivitas fisik
Metodologi untuk melakukan uji dingin. Tekanan darah dan denyut jantung diukur dalam posisi berbaring. Kemudian subjek menurunkan tangan yang lain ke pergelangan tangan dalam air dengan suhu +4 °C dan menahannya selama 1 menit. Tekanan darah dan denyut jantung dicatat segera setelah tangan direndam dalam air, 0,5 dan 1 menit setelah direndam, dan kemudian - setelah tangan dikeluarkan dari air - tekanan darah dan denyut jantung dicatat hingga mencapai level awal. Jika denyut jantung diperiksa menggunakan EKG, maka jumlah gelombang R atau interval RR dalam interval waktu yang ditentukan dihitung dan semuanya dihitung ulang menjadi denyut jantung dalam 1 menit.
Evaluasi uji. Reaktivitas vegetatif normal - peningkatan tekanan darah sistolik sebesar 20 mmHg, diastolik - sebesar 10-20 mmHg setelah 0,5-1 menit. Peningkatan tekanan darah maksimum - 30 detik setelah dimulainya pendinginan. Kembalinya tekanan darah ke tingkat awal - setelah 2-3 menit.
Penyimpangan patologis:
- hipereksitabilitas vasomotor (hiperreaktivitas) - peningkatan yang kuat dalam tekanan darah sistolik dan diastolik, yaitu reaksi simpatik yang diucapkan (peningkatan reaktivitas otonom);
- penurunan rangsangan vasomotor (hiporeaktivitas) - sedikit peningkatan tekanan darah (peningkatan tekanan diastolik kurang dari 10 mm Hg), reaksi simpatik lemah (reaktivitas otonom berkurang);
- penurunan tekanan sistolik dan diastolik - reaksi parasimpatis (atau reaksi menyimpang).
Tekanan pada zona refleks
Refleks oklukardiak (Dagnini-Aschner). Teknik pengujian: setelah berbaring diam selama 15 menit, rekam EKG selama 1 menit dengan penghitungan denyut jantung berikutnya selama 1 menit (latar belakang awal). Kemudian tekan kedua bola mata dengan ujung jari hingga muncul sedikit rasa nyeri. Kompresor oklukardiak Barre (tekanan 300-400 g) dapat digunakan. 15-25 detik setelah dimulainya tekanan, rekam denyut jantung selama 10-15 detik menggunakan EKG. Hitung jumlah gelombang R selama 10 detik dan hitung ulang selama 1 menit.
Denyut jantung dapat direkam setelah tekanan berhenti selama 1-2 menit. Dalam kasus ini, denyut jantung dihitung sebagai persentase peningkatan interval RR selama 10 detik terakhir tekanan pada bola mata terhadap nilai rata-rata interval RR yang dihitung selama lima segmen RR 10 detik sebelum tekanan dimulai.
Anda juga dapat menghitung detak jantung bukan dari rekaman EKG, tetapi dengan palpasi setiap 10 detik selama 30 detik.
Penafsiran: perlambatan normal pada denyut jantung - reaktivitas otonom normal; perlambatan kuat (parasimpatik, reaksi vagal) - peningkatan reaktivitas otonom; perlambatan lemah - penurunan reaktivitas otonom; tidak ada perlambatan - reaktivitas otonom yang menyimpang (reaksi simpatik).
Biasanya, setelah beberapa detik sejak timbulnya tekanan, denyut jantung melambat dalam hitungan 1 menit sebanyak 6-12 kali. EKG menunjukkan perlambatan irama sinus.
Semua evaluasi pengujian menunjukkan kekuatan dan sifat reaksi. Namun, data digital yang diperoleh selama pemeriksaan orang sehat tidak sama untuk penulis yang berbeda, mungkin karena sejumlah alasan (denyut jantung awal yang berbeda, metode perekaman dan pemrosesan yang berbeda). Karena denyut jantung awal yang berbeda (lebih atau kurang dari 70-72 denyut per 1 menit), maka dimungkinkan untuk menghitung menggunakan rumus Galyu:
X = HRsp/HRsi x 100,
Di mana HRsp adalah denyut jantung dalam sampel; HRsi adalah denyut jantung awal; 100 adalah angka HR konvensional.
Perlambatan denyut nadi menurut rumus Galu sama dengan: 100 - X.
Kami menganggap tepat untuk mengambil nilai M±a sebagai norma, di mana M adalah nilai rata-rata denyut jantung dalam 1 menit dalam kelompok studi; o adalah simpangan baku dari M. Jika nilainya lebih tinggi dari M+g, kita harus berbicara tentang peningkatan reaktivitas vegetatif (simpatik atau parasimpatik), jika nilainya lebih rendah, kita harus berbicara tentang penurunan reaktivitas vegetatif. Kami menganggap perlu untuk melakukan perhitungan dengan cara ini untuk pengujian reaktivitas vegetatif lainnya.
Hasil penelitian denyut jantung pada sampel individu sehat
Mencoba |
Pria |
Refleks okular jantung |
-3,95 ± 3,77 |
Refleks sinus karotis |
4,9 ± 2,69 |
Refleks surya |
-2,75 ± 2,74 |
Refleks sino-artikular karotis (Tschermak-Gering). Teknik pengujian: setelah 15 menit adaptasi (istirahat) dalam posisi berbaring, hitung denyut jantung dalam 1 menit (rekaman EKG - 1 menit) - latar belakang awal. Kemudian secara bergantian (setelah 1,5-2 detik) tekan dengan jari (telunjuk dan ibu jari) pada area sepertiga atas m. sternoclaidomastoideus sedikit di bawah sudut rahang bawah hingga pulsasi arteri karotis terasa. Dianjurkan untuk memulai tekanan di sisi kanan, karena efek iritasi di kanan lebih kuat daripada di kiri. Tekanan harus ringan, tidak menimbulkan rasa sakit, selama 15-20 detik; mulai detik ke-15, mulailah merekam denyut jantung menggunakan EKG selama 10-15 detik. Kemudian hentikan tekanan dan hitung denyut jantung per menit berdasarkan frekuensi gelombang R EKG. Perhitungan dapat dilakukan berdasarkan interval RR, seperti dalam studi refleks okulokardiak. Keadaan efek samping juga dapat dicatat pada menit ke-3 dan ke-5 setelah tekanan dihentikan. Kadang-kadang tekanan arteri dan laju pernapasan dicatat.
Interpretasi: nilai yang diperoleh dari subjek sehat dianggap sebagai perubahan normal dalam detak jantung, yaitu reaktivitas otonom normal.
Nilai di atas ini menunjukkan peningkatan reaktivitas vegetatif, yaitu peningkatan aktivitas parasimpatis atau aktivitas simpatis yang tidak mencukupi, sedangkan nilai di bawah ini menunjukkan penurunan reaktivitas vegetatif. Peningkatan denyut jantung menunjukkan reaksi yang terdistorsi. Menurut penulis lain [Rusetsky II, 1958; Birkmayer W., 1976, dan lainnya], norma dianggap sebagai perlambatan denyut jantung setelah 10 detik menjadi 12 denyut per 1 menit, penurunan tekanan arteri hingga 10 mm, perlambatan laju pernapasan, dan terkadang peningkatan gelombang T pada EKG setidaknya 1 mm.
Penyimpangan patologis: perlambatan denyut jantung yang tiba-tiba dan signifikan tanpa penurunan tekanan darah (tipe vagokardiak); penurunan tekanan darah yang kuat (di atas 10 mm Hg) tanpa perlambatan denyut nadi (tipe depresor); pusing, pingsan tanpa perubahan tekanan darah atau denyut nadi atau dengan perubahan indikator ini (tipe serebral) - peningkatan tekanan darah [Birkmayer W., 1976]. Oleh karena itu, disarankan untuk menghitung nilai M±a.
Refleks solar - refleks epigastrik (Toma, Roux). Teknik pengujian: saat istirahat, dalam posisi terlentang dengan otot perut yang rileks, EKG direkam sebelum pengujian (latar belakang), denyut jantung ditentukan oleh interval RR EKG. Tekanan arteri juga dapat diperiksa (indikator latar belakang awal). Tekanan pada ulu hati dilakukan dengan tangan hingga denyut aorta abdominal terasa.
Pada 20-30 detik sejak timbulnya tekanan, denyut jantung direkam lagi selama 10-15 detik menggunakan EKG. Denyut jantung dihitung berdasarkan jumlah gelombang R pada EKG selama 10 detik dan dihitung ulang per menit. Perhitungan dapat dilakukan berdasarkan interval RR dengan cara yang sama seperti saat mempelajari refleks okular (lihat di atas).
Interpretasi: nilai M±o diambil sebagai norma. Tingkat ekspresi ditentukan - reaktivitas normal, meningkat atau diekspresikan, menurun dan menyimpang serta sifat reaksinya - simpatik, vagal atau parasimpatik.
Menurut II Rusetsky (1958), W. Birkmayer (1976), beberapa jenis reaksi dicatat:
- refleks tidak ada atau terbalik (denyut nadi tidak melambat atau cukup dipercepat) - reaksi tipe simpatik;
- refleks positif - melambat lebih dari 12 detak per 1 menit - tipe parasimpatik;
- perlambatan 4-12 denyut per 1 menit - tipe normal.
Dalam uji reaktivitas, koefisien yang ditunjukkan dalam studi tonus vegetatif dapat dihitung. Hasil yang diperoleh dalam pengujian memberikan gambaran tentang kekuatan, karakter, dan durasi reaksi vegetatif, yaitu reaktivitas divisi simpatis dan parasimpatik ANS.
Penelitian dukungan vegetatif aktivitas
Studi tentang dukungan vegetatif berbagai bentuk aktivitas juga membawa informasi penting tentang keadaan sistem saraf vegetatif, karena komponen vegetatif merupakan pendamping wajib dari aktivitas apa pun. Kami menyebut pendaftarannya sebagai studi tentang dukungan vegetatif aktivitas.
Indikator dukungan vegetatif memungkinkan kita menilai dukungan vegetatif yang memadai terhadap perilaku. Biasanya, hal itu sangat berkorelasi dengan bentuk, intensitas, dan durasi tindakan.
Metode untuk mempelajari dukungan vegetatif aktivitas
Dalam fisiologi klinis, studi tentang dukungan vegetatif dilakukan dengan menggunakan pemodelan aktivitas eksperimental:
- fisik - aktivitas fisik terukur: ergometri sepeda, jalan terukur, mengangkat kaki sambil berbaring dalam posisi horizontal pada sudut 30-40° sejumlah kali dalam jangka waktu tertentu, tes Master dua tahap, squat terukur, bench press dinamometer hingga 10-20 kg, dll.;
- uji posisi - transisi dari posisi horizontal ke vertikal dan sebaliknya (uji ortoklinostatik);
- mental - aritmatika mental (sederhana - mengurangi 7 dari 200 dan kompleks - mengalikan angka dua digit dengan angka dua digit), menyusun kata-kata, misalnya 7 kata dengan 7 huruf, dll.;
- emosional - pemodelan emosi negatif: ancaman sengatan listrik, reproduksi situasi emosional negatif yang dialami di masa lalu, atau induksi khusus emosi negatif yang terkait dengan penyakit, induksi stres emosional menggunakan metode Kurt Lewin, dll. Pemodelan emosi positif dengan berbagai cara, misalnya, berbicara tentang hasil yang baik dari penyakit, dll. Untuk mendaftarkan pergeseran vegetatif, parameter berikut digunakan: sistem kardiovaskular: denyut jantung, variabilitas PC, tekanan darah, indikator REG, pletismografi, dll.; sistem pernapasan - laju pernapasan, dll.; refleks kulit galvanik (GSR), profil hormonal, dan parameter lainnya dipelajari.
Parameter yang diteliti diukur saat istirahat (tonus vegetatif awal) dan selama aktivitas. Peningkatan parameter selama periode ini dinilai sebagai dukungan vegetatif II terhadap aktivitas. Interpretasi: data yang diperoleh diinterpretasikan sebagai dukungan vegetatif aktivitas yang normal (pergeseran sama seperti pada kelompok kontrol), berlebihan (pergeseran lebih intens daripada pada kelompok kontrol), tidak mencukupi (pergeseran kurang jelas daripada pada kelompok kontrol).
Aktivitas utamanya disediakan oleh sistem ergotropik. Oleh karena itu, kondisi perangkat ergotropik dinilai berdasarkan tingkat penyimpangan dari data awal.
Studi tentang dukungan vegetatif dalam uji ortoklinostatik. Uji ini telah dijelaskan oleh banyak penulis [Rusetsky II, 1958; Chetverikov NS, 1968, dan lainnya] dan memiliki beberapa modifikasi berdasarkan uji hemodinamik Shelong. Kami hanya akan memberikan dua variannya. Varian pertama (klasik) dijelaskan dalam manual oleh W. Birkmayer (1976); varian kedua, yang telah kami ikuti baru-baru ini, adalah melakukan uji dan memproses hasil yang diperoleh menggunakan metode yang diusulkan oleh Z. Servit (1948).
Kami menganggap tes ortoklinostatik, yang dilakukan secara aktif dan tidak dengan bantuan meja putar, tidak hanya sebagai tes hemodinamik, tetapi juga sebagai tes untuk dukungan vegetatif aktivitas, yaitu pergeseran vegetatif yang memastikan transisi dari satu posisi ke posisi lain, dan kemudian pemeliharaan posisi baru.
Metode varian pertama. Saat istirahat dan dalam posisi horizontal, denyut jantung dan tekanan darah ditentukan. Kemudian pasien perlahan-lahan, tanpa gerakan yang tidak perlu, bangun dan berdiri dalam posisi yang nyaman di dekat tempat tidur. Segera dalam posisi vertikal, denyut nadi dan tekanan darah diukur, dan kemudian ini dilakukan pada interval menit selama 10 menit. Subjek dapat tetap dalam posisi vertikal dari 3 hingga 10 menit. Jika perubahan patologis muncul di akhir tes, pengukuran harus dilanjutkan. Pasien diminta untuk berbaring lagi; segera setelah berbaring, tekanan darah dan denyut jantung diukur pada interval menit hingga mencapai nilai awal.
Interpretasi. Reaksi normal (dukungan vegetatif normal untuk aktivitas): saat berdiri - peningkatan jangka pendek tekanan sistolik hingga 20 mmHg, pada tingkat yang lebih rendah tekanan diastolik dan peningkatan sementara denyut jantung hingga 30 per 1 menit. Selama berdiri, tekanan sistolik terkadang dapat turun (sebesar 15 mmHg di bawah level awal atau tetap tidak berubah), tekanan diastolik tetap tidak berubah atau sedikit meningkat, sehingga amplitudo tekanan terhadap level awal dapat menurun. Denyut jantung saat berdiri dapat meningkat hingga 40 per 1 menit terhadap level awal. Setelah kembali ke posisi awal (horizontal), tekanan arteri dan denyut jantung harus kembali ke level awal dalam 3 menit. Peningkatan tekanan jangka pendek dapat terjadi segera setelah berbaring. Tidak ada keluhan subjektif.
Pelanggaran dukungan aktivitas vegetatif dimanifestasikan oleh gejala-gejala berikut:
- Peningkatan tekanan sistolik lebih dari 20 mm Hg.
- Tekanan diastolik juga meningkat, kadang-kadang lebih signifikan daripada tekanan sistolik, dalam kasus lain turun atau tetap pada tingkat yang sama;
- Peningkatan independen hanya pada tekanan diastolik saat berdiri;
- Peningkatan denyut jantung saat berdiri lebih dari 30 per 1 menit;
- Saat berdiri, Anda mungkin merasakan aliran darah ke kepala dan penglihatan menjadi gelap.
Semua perubahan di atas menunjukkan dukungan vegetatif yang berlebihan.
- Penurunan sementara tekanan sistolik lebih dari 10-15 mmHg segera setelah berdiri. Pada saat yang sama, tekanan diastolik dapat meningkat atau menurun secara bersamaan, sehingga amplitudo tekanan (tekanan nadi) berkurang secara signifikan. Keluhan: bergoyang dan merasa lemas saat berdiri. Fenomena ini diartikan sebagai dukungan vegetatif yang tidak memadai.
- Selama berdiri, tekanan sistolik turun lebih dari 15-20 mmHg di bawah level awal. Tekanan diastolik tetap tidak berubah atau naik sedikit - gangguan regulasi hipotonik, yang juga dapat dianggap sebagai dukungan vegetatif yang tidak memadai, sebagai gangguan adaptasi. Penurunan tekanan diastolik (regulasi hipodinamik menurut W. Birkmayer, 1976) juga dapat dianggap dengan cara yang sama. Penurunan amplitudo tekanan arteri dibandingkan dengan level awal lebih dari 2 kali lipat menunjukkan tidak hanya gangguan regulasi, tetapi juga, menurut pendapat kami, gangguan dukungan vegetatif.
- Peningkatan denyut jantung selama berdiri lebih dari 30-40 per 1 menit dengan tekanan arteri yang relatif tidak berubah merupakan dukungan vegetatif yang berlebihan (gangguan regulasi takikardia menurut W. Birkmayer, 1976). Takipnea ortostatik dapat terjadi.
Perubahan EKG selama uji ortoklinostatik: peningkatan denyut nadi sinus, peningkatan gelombang P pada sadapan standar II dan III, penurunan interval ST dan gelombang T yang mendatar atau negatif pada sadapan II dan III. Fenomena ini dapat terjadi segera setelah berdiri atau selama berdiri lama. Perubahan ortostatik dapat diamati pada orang sehat. Perubahan ini tidak menunjukkan adanya kelainan jantung: ini merupakan pelanggaran suplai vegetatif yang terkait dengan simpatikotonia - suplai berlebihan.
Aturan untuk bergerak ke posisi berbaring dan dalam posisi berbaring adalah sama.
Metode varian kedua. Setelah 15 menit istirahat dalam posisi horizontal, tekanan arteri subjek diukur, denyut jantung dicatat dengan merekam EKG selama 1 menit. Subjek dengan tenang naik ke posisi vertikal, yang memakan waktu sekitar 8-10 detik. Setelah ini, EKG kembali direkam terus menerus dalam posisi vertikal selama 1 menit, tekanan arteri dicatat. Kemudian, pada menit ke-3 dan ke-5 berdiri, EKG direkam selama 20 detik, dan pada interval waktu yang sama setelah merekam EKG, tekanan arteri diukur. Kemudian subjek berbaring (uji klinostatik), dan lagi indeks vegetatif yang sama dicatat sesuai dengan metode di atas dalam interval waktu yang sama. Denyut jantung direkam dengan menghitung gelombang R dalam interval 10 detik EKG.
Data yang diperoleh selama interval menit uji ortostatik dan klinostatik diproses menurut Z. Servit (1948). Indikator berikut dihitung:
1. Rata-rata percepatan ortostatik per 1 menit (AOA). Ini sama dengan jumlah peningkatan relatif terhadap denyut jantung awal dalam segmen 10 detik pertama menit, detik dan keenam, dibagi 3:
Jadi = 1 + 2 + 6 / 3
Indeks labilitas ortostatik (OLI) adalah perbedaan antara detak jantung tertinggi dan terendah dalam posisi ortostatik selama 1 menit (dipilih dari enam interval 10 detik pada menit pertama) - rentang minimum fluktuasi detak jantung dalam uji ortostatik.
Deselerasi klinostatik (CD) adalah deselerasi denyut jantung terbesar dalam 1 menit dalam posisi berbaring setelah bergerak dari posisi vertikal.
Perbedaan ortoklinostatik (OCD) adalah perbedaan antara percepatan terbesar dan perlambatan terbesar selama pengujian ortostatik dan klinostatik (perhitungan juga dilakukan selama enam interval 10 detik dalam 1 menit pengujian).
Indeks labilitas klinostatik (CIL) adalah selisih antara perlambatan denyut jantung terbesar dan terkecil selama uji klinostatik (dipilih dari interval 10 detik selama 1 menit posisi horizontal). Seluruh perhitungan dilakukan dalam waktu 1 menit dalam posisi berdiri dan berbaring, kemudian denyut jantung pada menit ke-3 dan ke-5 serta nilai tekanan arteri dihitung. Nilai M±a yang diperoleh pada subjek sehat pada interval waktu yang berbeda dari pengujian yang ditentukan diambil sebagai norma.
Studi dinamis mengenai kondisi sistem saraf otonom memberikan gambaran mengenai tonus otonom awalnya (ditentukan oleh kondisi formasi otonom perifer), reaktivitas otonom, dan dukungan otonom untuk aktivitas, yang ditentukan oleh kondisi sistem suprasegmental otak yang mengatur perilaku adaptif.
Bahasa Indonesia: Selain metode fungsional-dinamis yang dijelaskan di atas, yang banyak digunakan oleh dokter dengan pendaftaran parameter yang ditentukan untuk mengkarakterisasi keadaan sistem saraf otonom saat istirahat dan di bawah beban, REG digunakan, yang memberikan informasi tidak langsung tentang besarnya pengisian darah nadi, keadaan dinding pembuluh darah dari pembuluh utama, kecepatan relatif aliran darah, hubungan antara sirkulasi arteri dan vena. Masalah yang sama dipecahkan dengan bantuan pletismografi: peningkatan osilasi, yaitu pelebaran pembuluh darah, dinilai sebagai penurunan pengaruh simpatik; penurunan osilasi, kecenderungan penyempitan - sebagai peningkatannya. Ultrasonografi Dopplerografi (USDG) menunjukkan keadaan dasar pembuluh darah, yang juga secara tidak langsung mencerminkan keadaan sistem saraf otonom.
Studi tentang rangsangan neuromuskular
Tes objektif yang paling umum digunakan adalah:
Memicu gejala Chvostek saat istirahat dan setelah 5 menit hiperventilasi. Memicu gejala Chvostek dilakukan dengan memukul palu neurologis di titik sepanjang garis tengah yang menghubungkan sudut mulut dan cuping telinga. Tingkat ekspresi diukur:
- Derajat I - reduksi komisura labial;
- Derajat II - penambahan reduksi sayap hidung;
- Derajat III - selain fenomena yang dijelaskan di atas, otot orbicularis oculi berkontraksi;
- Tingkat IV - kontraksi tajam otot-otot seluruh separuh wajah.
Hiperventilasi selama 5 menit menyebabkan peningkatan yang jelas dalam tingkat ekspresi [Аааjouianine Th. et al., 1958; Klotz HD, 1958]. Di antara orang sehat, gejala Chvostek positif terjadi pada 3-29%. Pada tetani neurogenik, gejala ini positif pada 73% kasus.
Uji manset (gejala Trousseau). Teknik: torniket arteri atau manset pneumatik dipasang pada bahu pasien selama 5-10 menit. Tekanan dalam manset harus dipertahankan pada 5-10 mmHg di atas tekanan sistolik pasien. Ketika kompresi dilepaskan pada tahap pasca-iskemik, terjadi spasme karpopedal, fenomena "tangan dokter kandungan". Frekuensi gejala Trousseau pada tetani berkisar antara 15 hingga 65%. Ini menunjukkan tingkat rangsangan neuromuskular perifer yang tinggi.
Tes Trousseau-Bonsdorff. Teknik: manset pneumatik dipasang pada bahu pasien dan tekanan dipertahankan di dalamnya selama 10 menit pada level 10-15 mmHg lebih tinggi dari tekanan sistolik pasien, yang menyebabkan iskemia lengan. Pada paruh kedua periode iskemik, hiperventilasi ditambahkan (inhalasi dan ekshalasi dalam maksimum pada frekuensi 18-20 per 1 menit) selama 5 menit. Hasil tes: positif lemah - munculnya fasikulasi yang terlihat pada otot interoseus, terutama di area ruang interfalangeal pertama, perubahan bentuk tangan (kecenderungan untuk mengembangkan "tangan dokter kandungan"); positif - gambaran kejang karpopedal yang jelas; negatif - tidak adanya fenomena yang dijelaskan di atas.
Studi elektromiografi. Selama studi EMG, jenis aktivitas listrik tertentu dari otot-otot yang terlibat dalam kejang tetanik direkam. Aktivitas tersebut ditandai dengan potensi berturut-turut (doublet, triplet, multiplet) yang terjadi selama interval waktu pendek (4-8 ms) dengan frekuensi 125-250 pps. Potensi tersebut dan fenomena lain dalam EMG terjadi selama periode studi menggunakan uji provokatif.
Tes lain yang mengungkap rangsangan neuromuskular: sindrom siku Bechterew, gejala Schlesinger, gejala penggulung otot, namun tes-tes ini kurang informatif dan lebih jarang digunakan.
Metode untuk mempelajari sindrom hiperventilasi
- Analisis sensasi subjektif (keluhan) yang ditandai dengan polisistemisitas dan hubungan keluhan dengan fungsi pernapasan.
- Adanya gangguan pernafasan selama atau pada awal penyakit.
- Hasil positif dari tes hiperventilasi.
- Tes untuk rangsangan neuromuskular.
- Kemungkinan menghentikan paroxysm hiperventilasi dengan menghirup campuran udara yang mengandung 5% CO2, atau dengan bernapas "ke dalam kantong" (kertas atau polietilen) untuk mengumpulkan CO2 sendiri, yang dengannya serangan dihentikan.
- Pasien mengalami hipokapnia pada udara alveolar dan alkalosis dalam darah.
Teknik uji hiperventilasi: pasien dalam posisi horizontal atau setengah berbaring (di kursi). Ia mulai bernapas dalam dengan kecepatan 16-22 napas per 1 menit. Uji berlangsung, tergantung pada toleransi, dari 3 hingga 5 menit. Uji hiperventilasi positif memiliki dua varian perkembangan. Varian pertama: selama uji, terjadi perubahan emosional, vegetatif, tetanik, dan lainnya, yang menghilang 2-3 menit setelah selesai. Varian kedua: hiperventilasi menyebabkan perkembangan paroksisma vegetatif, yang, setelah dimulai selama uji, berlanjut setelah berakhir. Transisi uji ke paroksisma penuh diamati pada awalnya saat bernapas, subjek tidak dapat menghentikan hiperventilasi dan terus bernapas dengan sering dan dalam. Distres pernapasan disertai dengan gangguan vegetatif, tonik otot, dan emosional. Secara umum diterima bahwa terjadinya sensasi subjektif selama uji yang menyerupai sensasi yang muncul secara spontan merupakan kriteria positif untuk menegakkan diagnosis sindrom hiperventilasi.
Pada usia di atas 50 tahun, tes harus dilakukan dengan hati-hati. Kontraindikasinya adalah tekanan darah tinggi, adanya patologi jantung dan paru-paru, aterosklerosis parah.
Metode tambahan untuk mempelajari keadaan fungsional sistem saraf
Penelitian karakteristik emosional dan pribadi
Gangguan vegetatif, terutama pada tingkat serebral, bersifat psikovegetatif. Oleh karena itu, pada kasus gangguan vegetatif, perlu dilakukan pemeriksaan pada ranah mental. Salah satu metode kajiannya adalah kajian psikoanamnesis secara mendetail, yaitu dengan mengkaji adanya trauma psikologis masa kanak-kanak dan trauma psikologis saat ini. Analisis klinis gangguan emosional penting dilakukan. Pemeriksaan psikologis dilakukan dengan berbagai metode: metode studi kepribadian multifaset (MIP) yang dimodifikasi oleh FB Berezina dan MI Miroshnikov (1976), tes Spielberger, Eysenck, Cattell, serta tes proyektif Rorschach, tes apersepsi tematik (TAT), tes kalimat tak selesai, tes Rosenzweig (tes frustrasi), dan lain-lain. Tes yang paling informatif dalam kajian gangguan vegetatif adalah MIP, Spielberger, Cattell.
Studi elektrofisiologi
EEG digunakan tidak hanya untuk memperjelas lokalisasi proses dan, dalam beberapa kasus, sifatnya (pelepasan muatan umum hipersinkronik epilepsi), tetapi juga untuk mempelajari keadaan fungsional sistem pengaktifan dan penonaktifan non-spesifik otak selama tidur, dalam keadaan terjaga yang rileks dan tegang, yang dimodelkan oleh berbagai beban: hiperventilasi, cahaya, rangsangan suara, stres emosional, beban mental, dll.
Metode yang paling umum untuk menguji sistem otak non-spesifik adalah perekaman poligrafik EEG, EKG, GSR, EMG, dan laju pernapasan. Pergeseran dalam indikator ini mencerminkan hubungan antara sistem aktivasi naik dan turun-Mi. Hubungan dan keadaan sistem otak desinkronisasi (formasi retikuler batang otak) dan sinkronisasi (sistem talamokortikal) dinilai dengan analisis visual dan komputer dari EEG (perhitungan indeks-a, indeks sinkronisasi saat ini, dll.). Selama tidur, data EEG memungkinkan memperoleh informasi tentang karakteristik representasi berbagai tahap tidur, periode latennya, siklus tidur, dan aktivitas motorik (SMA).
Dalam beberapa tahun terakhir, penggunaan teknologi komputer telah meningkatkan kemungkinan penelitian neurofisiologis secara signifikan. Penggunaan metode rata-rata telah memungkinkan untuk mengisolasi potensi terkait peristiwa dari EEG spontan, terutama yang disebabkan oleh rangsangan sensorik dan motorik.
Dengan demikian, studi tentang potensial bangkitan somatosensori memungkinkan penilaian yang efektif dan berbeda terhadap keadaan fungsional berbagai tingkat sistem aferen spesifik dan non-spesifik.
Studi tentang mekanisme organisasi tindakan dan sistem efektor memungkinkan untuk merekam potensi motorik yang terkait dengan pelaksanaan gerakan sukarela dan mencerminkan proses umum organisasi tindakan dan pengambilan keputusan, serta mekanisme aktivasi neuron motorik kortikal yang lebih lokal.
Registrasi deviasi negatif kontingen (CND) digunakan untuk mempelajari mekanisme perhatian terarah, motivasi, dan peramalan probabilistik, yang memungkinkan kita menilai keadaan sistem otak non-spesifik.
Studi tentang fitur mekanisme organisasi topografi aktivitas otak dimungkinkan dengan bantuan konstruksi peta spektral EEG spontan.
Analisis spektral terkompresi (CSA) menggunakan algoritma transformasi Fourier cepat memungkinkan seseorang untuk menentukan daya spektral ritme EEG dan reaktivitasnya terhadap berbagai beban fungsional, yang juga memberikan informasi tentang keadaan sistem otak yang tidak spesifik. Selain itu, CSA EEG mengungkap sifat interaksi interhemispheric (asimetri interhemispheric) yang terlibat dalam reaksi adaptif.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Studi fungsi hormonal dan neurohumoral
Gangguan vegetatif sering kali dikombinasikan dengan gangguan neuro-endokrin-metabolik. Gangguan ini didasarkan pada perubahan rasio neurohormonal dan neurohumoral (akibat perubahan mediasi neurotransmitter), yang selanjutnya merupakan indikator kemampuan adaptif tubuh dan keadaan sistem ergo- dan trofotropik.
Pada beberapa kasus, perlu dilakukan pemeriksaan baik profil hormonal maupun hubungan neurohumoral: fungsi tiroid (metabolisme basal menggunakan metode penyerapan radioisotop kompleks I), keadaan sistem korteks hipotalamus-hipofisis-adrenal (penentuan kortikosteroid dan metabolitnya dalam darah dan urine), pemeriksaan fungsi ovarium (suhu rektal, gejala pupil, CII, profil hormonal), metabolisme karbohidrat, protein, air-garam, dsb.
Untuk mempelajari keadaan hubungan neurohumoral, kandungan katekolamin (adrenalin, noradrenalin, dopamin, DOPA dan metabolitnya), asetilkolin dan enzimnya, histamin dan enzimnya (diamin oksidase), efek histaminopeksik (HPE) serotonin oleh ekskresi 5-OIAC dalam urin ditentukan dalam darah, urin, dan cairan serebrospinal.
Pada saat yang sama, indikator ini dapat digunakan untuk menilai keadaan sistem LRK spesifik dan non-spesifik, serta reaksi aparatus ergo- dan trofotropik sentral dan sistem vegetatif perifer.
Pemeriksaan humoral (elektrolit) natrium, kalium, kalsium total, fosfor anorganik, klorin, karbon dioksida, magnesium membantu mengidentifikasi tetani neurogenik laten. Koefisien yang menunjukkan rasio ion monovalen (natrium, kalium) terhadap bivalen (kalsium, magnesium) ditentukan. Sindrom tetani neurogenik (NTS) sebagian besar bersifat normokalsemia, tetapi ada kecenderungan relatif terhadap hipokalsemia. Pada pasien dengan NTS, koefisien yang mencerminkan dominasi ion monovalen atas ion bivalen meningkat secara signifikan.
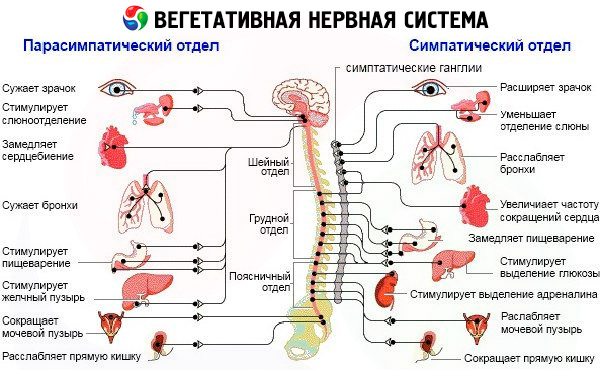
Studi fungsi divisi segmental sistem saraf otonom
Perkembangan pengajaran modern tentang patologi sistem saraf otonom memerlukan revisi pendekatan metodologis lama dan pengembangan metode penelitian baru. Persyaratan khusus diberlakukan pada metode yang dikembangkan saat ini. Uji untuk penelitian otonom harus:
- cukup informatif mengenai disfungsi otonom (penilaian kuantitatif hasil);
- spesifik, dengan hasil yang dapat direproduksi dengan baik dalam penelitian berulang (koefisien variasi tidak boleh melebihi 20-25%); 3) dapat diandalkan secara fisiologis dan klinis (aman);
- non-invasif;
- mudah dan cepat untuk dilakukan.
Masih sedikit tes yang memenuhi persyaratan ini.
Metode yang dikembangkan untuk mempelajari sistem saraf otonom dalam sistem kardiovaskular, sudomotor dan pupil memenuhi persyaratan di atas pada tingkat yang lebih tinggi daripada yang lain dan oleh karena itu memasuki praktik klinis lebih cepat.
Studi tentang kelainan vegetatif segmental harus dilakukan dengan mempertimbangkan tidak hanya lokasi lesi, tetapi juga gejala yang menunjukkan hilangnya atau iritasi formasi vegetatif perifer. Jika memungkinkan, perlu untuk menentukan sifatnya (simpatik atau parasimpatik). Sebaiknya jelaskan minat bagian tertentu dari lengkung vegetatif: aferen atau eferen.
Beberapa metode yang digunakan dapat memberikan informasi tentang perangkat vegetatif suprasegmental, merekam nada vegetatif awal, reaktivitas vegetatif dan dukungan aktivitas vegetatif; selain itu, dimungkinkan untuk memperoleh informasi tentang keadaan bagian segmental dari sistem saraf vegetatif.
Sistem kardiovaskular
Metode untuk menentukan keadaan jalur eferen simpatik
- Penentuan perubahan tekanan darah yang terkait dengan transisi ke posisi vertikal. Selisih tekanan darah sistolik pada posisi berbaring dan pada menit ke-3 setelah berdiri dihitung.
Interpretasi: penurunan tekanan darah sistolik tidak lebih dari 10 mm Hg merupakan reaksi normal, yang menunjukkan integritas serat vasokonstriktor eferen; penurunan 11-29 mm Hg merupakan reaksi batas; penurunan 30 mm Hg atau lebih merupakan reaksi patologis, yang menunjukkan insufisiensi simpatis eferen.
- Penentuan perubahan tekanan arteri selama beban isometrik. Dengan menggunakan dinamometer, tentukan gaya maksimum pada satu tangan. Kemudian, selama 3 menit, pasien meremas dinamometer dengan gaya yang sama dengan 30% dari gaya maksimum. Hitung perbedaan tekanan arteri diastolik pada menit ke-3 saat meremas dinamometer dan sebelum melakukan beban, saat istirahat.
Interpretasi: peningkatan tekanan darah diastolik lebih dari 16 mm Hg merupakan reaksi normal; peningkatan 10-15 mm Hg merupakan reaksi batas; peningkatan kurang dari 10 mm Hg merupakan reaksi patologis, yang menunjukkan insufisiensi simpatik eferen.
- Evaluasi keadaan serabut simpatis vasokonstriktor eferen. Untuk tujuan ini, beberapa tes digunakan, berdasarkan pencatatan pletismogram tangan atau lengan bawah:
- presentasi stres mental, stimulus yang menyakitkan atau suara tiba-tiba biasanya menyebabkan penurunan pengisian darah ke tangan dan peningkatan tekanan arteri karena vasokonstriksi perifer. Tidak adanya perubahan pengisian darah dan tekanan arteri menunjukkan kerusakan pada serat simpatis eferen yang menuju ke pembuluh kulit;
- saat melakukan manuver Valsalva atau uji rotasi di kursi Barany, penurunan pengisian darah biasanya terjadi karena peningkatan vasokonstriksi. Tidak adanya perubahan pengisian darah menunjukkan kerusakan pada vasokonstriktor perifer simpatik;
- napas dalam yang tajam menyebabkan refleks penyempitan pembuluh darah di lengan bawah. Dalam tes ini, reaksinya didasarkan pada refleks tulang belakang, yang jalur aferennya tidak diketahui, dan jalur eferennya terdiri dari serat vasokonstriktor simpatik. Tidak adanya penurunan pengisian darah dalam tes ini juga menunjukkan insufisiensi eferen simpatik;
- Selama squat, mengangkat kaki secara pasif dalam posisi tengkurap, pletismograf menunjukkan peningkatan pengisian darah karena penurunan vasokonstriksi. Ketika serat vasokonstriktor simpatik yang menuju pembuluh otot rangka rusak, tidak ada perubahan dalam pengisian darah.
Perlu dicatat bahwa tes-tes di atas yang menggunakan pletismografi tidak memiliki batasan kuantitatif yang jelas antara norma dan patologi, dan oleh karena itu penggunaannya dalam praktik umum terbatas. Namun, hasil yang diperoleh dalam kelompok subjek dapat dibandingkan dengan data kelompok kontrol.
- Tes farmakologis:
- Penentuan kadar norepinefrin plasma (NA): Kadar norepinefrin plasma dipertahankan oleh pelepasan dari ujung saraf simpatis dan medula adrenal. Karena jumlah neurotransmitter yang dilepaskan ke dalam darah sebanding dengan aktivitas sistem saraf simpatis, kadar norepinefrin plasma dapat digunakan sebagai indeks aktivitas saraf simpatis. Dipercayai bahwa penurunan kadar norepinefrin plasma disebabkan oleh pelepasan abnormal dari terminal eferen simpatis di pembuluh darah daripada perubahan penyerapan atau difusi melintasi sawar darah-otak atau membran lainnya. Pada individu yang sehat, kadar norepinefrin plasma tetap konstan dalam posisi terlentang dan meningkat tajam ketika individu tersebut mengambil posisi vertikal. Pada posisi sentral sistem saraf otonom, ada kadar norepinefrin plasma tertentu yang tidak berubah ketika individu tersebut mengambil posisi vertikal. Pada lesi perifer (neuron simpatis postganglionik), kadar norepinefrin dalam posisi terlentang berkurang tajam dan tidak meningkat selama uji ortostatik. Dengan demikian, adalah mungkin untuk membedakan lesi preganglionik dari lesi postganglionik:
- uji tiramin: tiramin melepaskan norepinefrin dan dopamin dari vesikel presinaptik postganglionik. Peningkatan norepinefrin plasma (katekolamin) yang tidak mencukupi setelah pemberian tiramin akan menunjukkan defisiensi kemampuan neuron postganglionik untuk melepaskan norepinefrin, yaitu, defek simpatis postganglionik distal;
- uji norepinefrin: pemberian norepinefrin dosis kecil secara intravena menyebabkan sejumlah besar efek kardiovaskular pada orang yang sehat, termasuk peningkatan tekanan arteri sistemik. Pada beberapa pasien dengan kerusakan otonom, respons tekanan arteri yang berlebihan terjadi karena apa yang disebut hipersensitivitas denervasi yang terjadi dengan penghancuran ujung saraf presinaptik. Sebaliknya, denervasi lengkap menyebabkan respons tekanan arteri yang lebih rendah dari normal dalam uji ini;
- Tes Anaprilin: tidak adanya perlambatan denyut jantung dengan pemberian Anaprilin intravena (tidak lebih dari 0,2 mg/kg) menunjukkan kerusakan pada saraf simpatik yang menuju jantung.
- Registrasi potensial aksi saraf tepi simpatis yang menuju pembuluh kulit, otot lurik, dan kelenjar keringat. Metode elektrofisiologi modern yang memungkinkan, dengan menggunakan teknologi mikroelektroda terkini, untuk merekam aktivitas neuron dari saraf otonom tepi, untuk menentukan periode laten respons otonom untuk berbagai jenis rangsangan, dan untuk menghitung kecepatan konduksi eksitasi sepanjang serat simpatis eferen.
Metode untuk menentukan keadaan jalur eferen parasimpatis
- Perubahan denyut jantung saat berdiri. Pada orang sehat, denyut jantung meningkat cepat saat berdiri (nilai maksimum diamati setelah detak jantung ke-15) dan kemudian menurun setelah detak ke-30. Rasio antara interval RR pada detak ke-15 dan interval RR pada detak ke-30 disebut sebagai "rasio 30:15" atau koefisien "30:15". Biasanya, rasio ini sama dengan 1,04 atau lebih; 1,01-1,03 adalah hasil batas; 1,00 adalah pengaruh vagal yang tidak mencukupi pada jantung.
- Perubahan denyut jantung selama pernapasan dalam dan lambat - 6 kali per 1 menit. Penentuan rasio interval RR yang diperpanjang secara maksimal selama ekspirasi dengan interval RR yang diperpendek secara maksimal selama inhalasi. Pada orang sehat, karena aritmia sinus yang disebabkan oleh pengaruh vagus, rasio ini selalu lebih besar dari 1,21. Indikator 1,11-1,20 berada di garis batas. Dengan penurunan aritmia sinus, yaitu dengan insufisiensi vagus, indikator ini tidak akan lebih tinggi dari 1,10.
- Perubahan denyut jantung selama manuver Valsalva. Koefisien Valsalva dihitung. Pernapasan dilakukan ke corong yang terhubung ke manometer; tekanan dipertahankan pada 40 mm Hg selama 15 detik. Pada saat yang sama, denyut jantung direkam menggunakan EKG. Perhitungan koefisien Valsalva: rasio interval RR yang memanjang dalam 20 detik pertama setelah tes dengan interval RR yang memendek selama tes. Biasanya, sama dengan 1,21 atau lebih; hasil batas adalah 1,11-1,20; koefisien 1,10 atau lebih rendah menunjukkan pelanggaran regulasi parasimpatis ritme jantung. Secara fisiologis, selama tes, pada saat ketegangan, takikardia dan vasokonstriksi muncul, setelah itu terjadi lonjakan tekanan darah dan kemudian terjadi bradikardia.
- Tes farmakologis:
- uji atropin. Blokade parasimpatis jantung lengkap terjadi dengan pemberian atropin dengan dosis 0,025-0,04 mg/kg, masing-masing dari 1,8 hingga 3 mg atropin sulfat. Efeknya tercapai dalam waktu 5 menit, berlangsung selama 30 menit. Takikardia yang nyata diamati. Pada pasien dengan kerusakan cabang jantung vagus, tidak ada peningkatan denyut jantung.
Metode untuk menentukan keadaan jalur simpatis aferen
Manuver Valsava: pernafasan dilakukan ke dalam corong yang terhubung ke manometer; tekanan dalam manometer dipertahankan pada 40 mm Hg selama 15 detik.
Dalam kasus ini, ada peningkatan tekanan intrathoraks, tekanan arteri dan perubahan denyut jantung. Semua perubahan biasanya berlangsung 1,5-2 menit dan memiliki empat fase: Fase 1 - peningkatan tekanan arteri karena peningkatan tekanan intrathoraks; Fase 2 - penurunan tekanan sistolik dan diastolik karena perubahan aliran masuk vena; setelah 5 detik, tingkat tekanan arteri dipulihkan, yang dikaitkan dengan vasokonstriksi refleks; Denyut jantung meningkat dalam 10 detik pertama; Fase 3 - penurunan tajam tekanan arteri ke tingkat akhir fase ke-2, yang dikaitkan dengan pelepasan aorta; kondisi ini berlangsung 1-2 detik setelah hilangnya tekanan intrathoraks; Fase 4 - peningkatan tekanan sistolik di atas tingkat istirahat selama 10 detik, tekanan nadi meningkat, tekanan diastolik meningkat atau tidak berubah. Fase 4 berakhir ketika tekanan arteri kembali ke tingkat semula.
Ketika jalur aferen simpatik rusak, terjadi penyumbatan respons pada fase ke-2, yang diekspresikan dalam penurunan tekanan sistolik dan diastolik serta peningkatan denyut jantung.
Bila diketahui saraf vagus berfungsi normal (berdasarkan data klinis dan hasil pemeriksaan) dan pada saat bersamaan tidak terjadi perubahan denyut jantung pada keadaan hipo dan hipertensi arteri, maka dapat diduga bagian aferen lengkung simpatis, yaitu jalur yang menuju sinus karotis sebagai bagian dari pasangan saraf kranial IX, telah rusak.
Metode modern untuk mempelajari aparatus vegetatif dalam sistem kardiovaskular adalah pemantauan tekanan darah noninvasif dan analisis variabilitas denyut jantung (analisis spektral PC). Metode ini memungkinkan penilaian kuantitatif integratif fungsi vegetatif dalam berbagai status fungsional, dan untuk memperjelas pengaruh dan peran hubungan simpatik dan parasimpatis dari regulasi vegetatif dalam sistem kardiovaskular.
Sistem gastrointestinal
Metode yang digunakan untuk mempelajari fungsi vegetatif dalam sistem ini didasarkan pada studi motilitas seluruh saluran pencernaan, yang berada di bawah kendali divisi parasimpatis dan simpatis dari sistem saraf otonom.
Sebelum berlanjut ke penjelasan metode, perlu diperingatkan bahwa hasil positif dapat diartikan sebagai patologi vegetatif jika semua penyebab gangguan gastrointestinal yang jelas disingkirkan (infeksi, peradangan, trauma, tumor, perlengketan, patologi hati dan kantong empedu, dll.).
Studi fungsi ekskresi. Metode untuk menentukan keadaan jalur eferen parasimpatis
- Keasaman lambung. Insulin diberikan dengan dosis 0,01 U/kg, diikuti dengan penentuan keasaman lambung. Pada orang sehat, keasaman meningkat sebagai respons terhadap hipoglikemia karena aktivitas saraf vagus. Tidak adanya peningkatan keasaman menunjukkan kerusakan pada cabang vagus yang menuju sel parietal lambung. Omong-omong, ini adalah prosedur standar untuk menilai vagotomi bedah. Jika sel parietal sendiri rusak atau tidak ada, maka tidak akan ada peningkatan keasaman lambung sebagai respons terhadap pentagastrin atau histamin.
- Gastroskopi. Berdasarkan kemampuan mukosa lambung untuk mengeluarkan zat warna - merah netral - setelah 12-15 menit dengan pemberian intramuskular dan setelah 5 menit dengan pemberian intravena. Dengan insufisiensi sekresi, sekresi zat warna tertunda secara signifikan, dengan achylia - tidak terjadi sama sekali (dominasi pengaruh simpatik).
- Respons polipeptida pankreas terhadap hipoglikemia. Pelepasan polipeptida pankreas dari pankreas terjadi selama hipoglikemia dan dimediasi oleh nervus vagus. Karena alasan ini, peningkatan polipeptida pankreas yang tidak mencukupi atau tidak ada sebagai respons terhadap pemberian insulin dianggap sebagai insufisiensi parasimpatis.
Studi fungsi motorik evakuasi lambung dan usus
Metode yang dijelaskan menunjukkan kerusakan pada serat parasimpatik preganglionik atau insufisiensi simpatik.
Metode: skintigrafi, sinematografi sinar-X, manometri. Dimungkinkan untuk mendeteksi perlambatan gerakan esofagus, yang terjadi dengan kerusakan pada serabut parasimpatis preganglionik saraf vagus, dan gangguan ritme gerakan dengan degenerasi akson saraf esofagus.
Metode kontras pemeriksaan lambung dan usus, elektrogastrografi, dan ultrasonografi memungkinkan untuk mendeteksi gangguan fungsi motorik berupa melambatnya gerak peristaltik dan evakuasi akibat kerusakan saraf parasimpatis (vagus) serta meningkatnya fungsi motorik akibat insufisiensi simpatis.
- Metode balon-kymografi. Inti dari metode ini adalah merekam tekanan intragastrik, yang fluktuasinya sebagian besar berhubungan dengan kontraksi lambung. Tingkat tekanan awal mencirikan tonus dinding lambung. Balon karet berisi udara dihubungkan melalui sistem tabung dan kapsul Marey ke manometer air. Fluktuasi cairan dalam manometer direkam pada kymograph. Saat menganalisis kymogram, ritme, kekuatan kontraksi lambung, dan frekuensi gelombang peristaltik per satuan waktu dinilai. Pengaruh yang datang dari saraf simpatik mengurangi ritme dan kekuatan kontraksi, serta kecepatan distribusi gelombang peristaltik di lambung, dan menghambat motilitas. Pengaruh parasimpatis merangsang motilitas.
- Metode kateter terbuka merupakan modifikasi dari metode balon-kymografi. Dalam hal ini, tekanan dirasakan oleh meniskus cairan.
- Elektrogastrografi memiliki keunggulan berupa metode tanpa probe untuk menilai aktivitas motorik lambung. Biopotensial lambung direkam dari permukaan tubuh pasien menggunakan perangkat EGG-3 dan EGG-4. Sistem filter memungkinkan identifikasi biopotensial dalam rentang sempit yang menjadi ciri aktivitas motorik lambung. Saat menilai gastrogram, frekuensi, ritme, dan amplitudo per satuan waktu diperhitungkan. Metode ini melibatkan penempatan elektroda aktif di zona proyeksi lambung pada dinding perut anterior, yang tidak selalu memungkinkan.
- Registrasi biopotensial lambung dari titik jarak jauh [Rebrov VG, 1975] menggunakan peralatan EGS-4M. Elektroda aktif berada di pergelangan tangan kanan, sedangkan elektroda acuh tak acuh berada di pergelangan kaki kanan.
- Pashelectrography adalah studi simultan fungsi motorik lambung dan usus. Metode ini didasarkan pada fakta bahwa frekuensi kontraksi otot bersifat spesifik untuk berbagai bagian saluran pencernaan dan bertepatan dengan frekuensi ritme listrik utama [Shede H., Clifton J., 1961; Christensen J., 1971]. Dengan memilih frekuensi ini menggunakan filter pita sempit, saat menempatkan elektroda di permukaan tubuh, adalah mungkin untuk melacak sifat perubahan potensi total bagian saluran pencernaan yang sesuai, termasuk usus kecil dan besar.
- Telemetri radio. Tekanan intragastrik ditentukan menggunakan kapsul yang dimasukkan ke dalam lambung, yang meliputi sensor tekanan dan pemancar radio. Sinyal radio diterima oleh antena yang terpasang pada tubuh pasien dan dikirimkan melalui konverter ke perangkat perekam. Kurva dianalisis dengan cara yang sama seperti elektrogastrografi.
Belum ada tes yang sederhana, dapat diandalkan, dan informatif untuk mendiagnosis insufisiensi otonom dalam sistem gastrointestinal.
Sistem urogenital
Di area ini, tes informatif sederhana untuk mempelajari saraf otonom juga masih kurang; metode yang digunakan didasarkan pada studi fungsi organ efektor akhir.
Metode untuk menentukan keadaan jalur eferen parasimpatis dan simpatis
- Miktiourometri adalah metode kuantitatif yang menggunakan perangkat khusus - uroflowmeter - untuk menilai fungsi evakuasi kandung kemih, yang dikendalikan oleh sistem saraf parasimpatik.
- Sistometri adalah metode kuantitatif yang mengevaluasi fungsi motorik dan sensorik kandung kemih. Berdasarkan hubungan antara tekanan intravesikal dan volume kandung kemih, tingkat kerusakan dapat ditentukan: di atas pusat tulang belakang, serabut parasimpatis preganglionik, saraf postganglionik.
- Profilometri tekanan uretra adalah metode untuk menilai kondisi uretra menggunakan grafik yang dibuat - profil tekanan di sepanjang uretra selama pengeluaran urine. Metode ini digunakan untuk menyingkirkan patologi saluran kemih bagian bawah.
- Sistouretrografi adalah metode kontras untuk mendeteksi disinergi sfingter internal dan eksternal.
- Sonografi ultrasonografi adalah metode non-invasif modern untuk memeriksa fungsi kandung kemih, yang memungkinkan untuk mengevaluasi semua tahap buang air kecil dan pengisian.
- Elektromiografi sfingter ani eksterna merupakan metode yang digunakan untuk mendiagnosis disinergi sfingter ani eksterna kandung kemih, yang fungsinya serupa dengan sfingter ani eksterna.
- Pemantauan ereksi selama tidur malam - digunakan untuk diagnosis diferensial impotensi organik dan psikogenik. Dalam kasus kerusakan organik pada serabut parasimpatis, ereksi I tidak ada di pagi hari dan selama tidur malam, sedangkan pada orang sehat dan dalam kasus impotensi psikogenik, ereksi tetap ada.
- Studi tentang potensi simpatis kulit yang ditimbulkan dari permukaan alat kelamin dilakukan untuk menilai fungsi saraf simpatis eferen. Ketika saraf tersebut rusak, periode respons laten diperpanjang dan amplitudonya berkurang.
Kulit (berkeringat, termoregulasi)
Metode untuk menentukan keadaan jalur simpatis eferen
- Studi potensi simpatis kulit yang ditimbulkan. Metode ini didasarkan pada fenomena GSR dan terdiri dari perekaman biopotensial kulit sebagai respons terhadap rangsangan listrik saraf median. Karena tautan eferen GSR adalah sistem saraf simpatik, karakteristik respons yang dihasilkan mulai digunakan untuk menganalisis bagian sistem saraf otonom ini. Empat pasang elektroda permukaan (20x20x1,5 mm) ditempatkan di telapak tangan dan kaki. Registrasi dilakukan menggunakan elektroneuromiograf dengan sensitivitas penguat 100 μV, dalam rentang frekuensi 1,0-20,0 Hz dengan periode analisis 5 detik. Pulsa persegi panjang tunggal tidak teratur dengan durasi 0,1 detik digunakan sebagai stimulus listrik. Kekuatan arus dipilih sebagai standar berdasarkan munculnya respons motorik ibu jari selama stimulasi di area proyeksi saraf median di tingkat pergelangan tangan. Stimulus diberikan secara acak dengan interval setidaknya 20 detik setelah pemadaman GSR spontan. Sebagai respons terhadap stimulus, 4-6 respons kulit galvanik dirata-ratakan, yang ditetapkan sebagai potensi simpatis kulit (ESP) yang dibangkitkan. Periode laten dan amplitudo I dari ESP ditentukan. Informatifnya metode ini ditunjukkan oleh serangkaian penelitian pada pasien dengan berbagai bentuk polineuropati pada penyakit sistemik, endokrin, dan autoimun. Dalam kasus ini, peningkatan LA dan penurunan AMP ESP dinilai sebagai pelanggaran konduksi eksitasi di sepanjang serat sudomotor otonom, dan tidak adanya respons - sebagai akibat dari pelanggaran berat fungsi serat keringat. Namun, ketika menganalisis ESP, seseorang harus selalu memperhitungkan bahwa parameter latensi dan amplitudo dapat berubah tidak hanya dengan gangguan pada perifer, tetapi juga pada sistem saraf pusat. Saat menginterpretasikan data VKSP dari sudut pandang tingkat kerusakan pada VNS, perlu mempertimbangkan hasil metode penelitian klinis dan paraklinis lainnya (ENMG, EP, EEG, MRI, dll.). Keunggulan metode ini adalah non-invasif, keamanan lengkap, dan penilaian kuantitatif terhadap hasil.
Metode informatif lainnya adalah uji refleks akson sudomotor kuantitatif (QSART), di mana keringat lokal dirangsang oleh iontophoresis asetilkolin. Intensitas keringat dicatat oleh susceptometer khusus, yang mengirimkan informasi dalam bentuk analog ke komputer. Penelitian dilakukan di ruang khusus berinsulasi panas saat istirahat dan di bawah beban termal (teh panas, dll.). Kebutuhan akan ruang khusus dan peralatan teknis untuk melakukan penelitian membatasi penerapan metode ini secara luas.
Saat ini, tes pewarna jarang digunakan untuk menilai fungsi keringat. Beberapa di antaranya dijelaskan di bawah ini. Kegagalan bagian eferen lengkung refleks simpatis ditentukan oleh tidak adanya keringat di area tubuh tertentu. Lokalisasi ditentukan dengan mengamati keringat menggunakan uji iodin-pati Minor atau uji kromium-kobalt Yuzhelevsky. Keringat diperoleh dengan berbagai metode:
-
- Tes aspirin: meminum 1 gram asam asetilsalisilat dengan segelas teh hangat menyebabkan keringat menyebar melalui alat otak; pada kasus lesi kortikal, tipe keringat monoplegik lebih sering terjadi - tidak ada atau berkurang.
- Menghangatkan subjek dalam kotak udara kering, ruang pemanas, atau merendam dua anggota tubuh dalam air panas (43 °C) menyebabkan refleks keringat tulang belakang melalui sel-sel tanduk lateral sumsum tulang belakang. Jika terjadi kerusakan pada bagian segmental sumsum tulang belakang, prosedur penghangatan, serta uji aspirin, akan mengungkap tidak adanya atau berkurangnya keringat di area terkait.
- Tes pilokarpin: suntikan subkutan 1 ml larutan pilokarpin 1%, yang bekerja pada kelenjar keringat terminal, biasanya menyebabkan sekresi keringat di area tubuh tertentu. Tidak adanya atau berkurangnya keringat dalam tes ini diamati jika kelenjar keringat tidak ada atau rusak.
- Pengujian refleks akson: stimulasi dengan arus faradic, injeksi intradermal asetilkolin (5-10 mg) atau elektroforesis asetilkolin biasanya menyebabkan piloereksi lokal dan berkeringat setelah 5 menit. Tidak adanya piloereksi, berkurangnya atau tidak adanya keringat menunjukkan kerusakan pada ganglia simpatik atau neuron postganglionik.
- Studi suhu permukaan kulit menggunakan termovisor: intensitas radiasi inframerah dicatat, yang merupakan inti dari termogram yang diperoleh. Efek isoterm digunakan untuk mengukur nilai radiasi inframerah. Nilai suhu dicatat dalam derajat. Interpretasi termogram didasarkan pada keberadaan asimetri termal, serta nilai gradien terminal longitudinal, yang mencerminkan perbedaan suhu antara area distal dan proksimal kulit. Studi termogram dan intensitas suhu kulit menunjukkan bahwa bagian atas tubuh lebih hangat daripada bagian bawah, tungkai kanan dan kiri ditandai dengan gambar simetris, bagian proksimal tungkai lebih hangat daripada yang distal, dan perbedaannya tidak signifikan dan bertahap. Pada pasien dengan gangguan otonom serebral, distribusi suhu kulit dengan indikator termografik diwakili oleh jenis-jenis berikut:
- "termoamputasi" bilateral pada tingkat sepertiga bagian bawah lengan bawah dengan hipotermia pada tangan dan kaki, dengan penurunan suhu yang tajam sebesar 2-4 °C;
- hipertermia tangan dan kaki, lebih umum pada pasien dengan sindrom hipotalamus;
- berbagai jenis asimetri:
- "termoamputasi" unilateral pada tangan;
- asimetri "termoamputasi" pada tangan dan kaki.
Ketika bagian segmental sistem saraf otonom terpengaruh, berbagai jenis asimetri terutama diamati.
Murid
Diketahui bahwa sistem simpatis dan parasimpatik mempersarafi otot-otot yang melebarkan dan menyempitkan pupil. Penelitian neurofarmakologis memungkinkan untuk membedakan kerusakan pra dan pascaganglion pada saraf otonom yang mempersarafi otot-otot iris. Analisis memungkinkan untuk membedakan terjadinya ptosis dan miosis karena kerusakan pada serat simpatis otot yang melebarkan pupil dari sindrom Horner, yang didasarkan pada kerusakan yang lebih proksimal pada jalur simpatis yang mengarah ke otot ini, serta sindrom Adie (dilatasi tonik pupil), yang saat ini dikaitkan dengan kerusakan pada serat parasimpatik pascaganglion yang mempersarafi otot yang menyempitkan pupil, serta dari midriasis yang terjadi karena kerusakan pada serat preganglion.
Metode analisis neurofarmakologis didasarkan pada fenomena hipersensitivitas denervasi serabut simpatis dan parasimpatis postganglion. Telah ditunjukkan bahwa jika terdapat hipersensitivitas denervasi pada pupil yang menyempit pada miosis atau ptosis, maka lesi tidak terlokalisasi pada serabut simpatis preganglion, tetapi pada serabut postganglion di dasar tengkorak atau sepanjang arteri karotis interna. Jika terdapat hipersensitivitas denervasi pada pupil yang melebar pada midriasis, maka kerusakan pada serabut preganglion di batang otak, sinus kavernosus, atau sumsum tulang belakang servikal juga tidak mungkin terjadi. Hal ini khas untuk kerusakan pada serabut postganglion simpatis baik di ganglion siliaris maupun di lapisan luar mata.
Ada beberapa aturan saat memeriksa pupil dan melakukan tes neurofarmakologis:
- 1 tetes obat diteteskan ke setiap mata dengan selang waktu 2 menit;
- karena pengujiannya dilakukan untuk mendeteksi cacat, mungkin perlu meneteskannya tiga kali dengan interval 10 menit, yaitu 6 tetes pada setiap mata;
- pada pasien dengan kelainan ukuran pupil unilateral, kedua pupil harus diperiksa;
- Hipersensitivitas denervasi dianggap terdeteksi jika pupil yang melebar berkontraksi dan yang lain tidak merespons. Jika tidak ada respons, konsentrasi obat dapat ditingkatkan, asalkan kedua mata diperiksa. Hipersensitivitas denervasi pupil yang melebar dapat disingkirkan hanya jika pupil normal mulai berkontraksi tanpa adanya kontraksi yang lebih kuat dari pupil yang melebar.
Dalam kasus patologi pupil bilateral, perbandingan tidak mungkin dilakukan; hanya satu mata yang harus diperiksa, dan mata lainnya akan berfungsi sebagai kontrol.
Tes Hipersensitivitas Denervasi Simpatik pada Miosis
- Pemberian adrenalin 0,1%: pupil normal tidak melebar sebagai respons terhadap pemberian adrenalin. Pada hipersensitivitas denervasi, adrenalin menyebabkan midriasis. Hipersensitivitas maksimum terjadi dengan kerusakan pada jalur simpatis postganglionik. Pupil melebar lebih dari 2 mm. Adrenalin tidak menyebabkan perubahan signifikan pada ukuran pupil dengan kerusakan pada serat simpatis preganglionik (terutama "neuron pertama"), yaitu, pada sindrom Horner lengkap, tes ini negatif.
- Uji dengan larutan kokain 4%: kokain jarang digunakan sendiri, karena tidak memungkinkan untuk menentukan lokasi kerusakan saraf simpatis, lebih sering digunakan dalam kombinasi dengan uji adrenalin. Metodologi uji gabungan: 2 tetes larutan kokain 4% diberikan, jika perlu, ini diulang tiga kali. Midriasis yang jelas dengan miosis menunjukkan kerusakan pada serat simpatis preganglionik. Jika tidak ada reaksi, maka setelah 30 menit larutan adrenalin 0,1% ditanamkan: sedikit pelebaran pupil dapat menunjukkan kemungkinan kerusakan pada serat preganglionik, "neuron kedua"; pelebaran pupil yang jelas merupakan tanda diagnostik kerusakan pada serat simpatis postganglionik.
Tes Hipersensitivitas Denervasi Parasimpatis pada Midriasis
Tetes mecholyl 2,5% digunakan. 1 tetes larutan diberikan ke setiap mata dengan instilasi berulang setelah 5 menit. Pupil yang melebar secara tonik bereaksi terhadap mecholyl dengan miosis yang nyata. Tidak ada reaksi pada pupil yang utuh. Tes ini informatif pada sindrom Adie.
Oftalmoplegia internal: identifikasi penyebabnya tidak memerlukan tes farmakologis, tetapi diperlukan analisis topikal neurologis.
Selain tes farmakologis, ada tes lainnya.
- Waktu siklus pupil. Dengan menggunakan lampu celah, seberkas cahaya sempit dilewatkan melalui tepi pupil. Sebagai respons, kontraksi ritmis dan penyempitan pupil diamati. Waktu satu siklus tersebut (penyempitan - ekspansi) pada orang sehat adalah 946 ±120 ms. Peningkatan waktu siklus pupil menunjukkan insufisiensi parasimpatis.
- Fotografi polaroid pupil dengan lampu kilat elektronik merupakan metode untuk menentukan ukuran pupil dalam gelap. Menentukan ukuran pupil yang beradaptasi dengan gelap relatif terhadap diameter luar iris memungkinkan seseorang untuk menilai keadaan persarafan simpatik. Dilatasi pupil yang tidak memadai menunjukkan insufisiensi simpatik. Metode ini sensitif terhadap perubahan minimal dalam fungsi simpatik.
- Pupilometri televisi inframerah merupakan metode kuantitatif yang memungkinkan dimensi pupil yang tepat ditentukan saat istirahat, sebagai respons terhadap cahaya dan dalam gelap, yang menyediakan informasi luas untuk menilai persarafan otonom pupil.
- Heterokromia iris: sistem saraf simpatik memengaruhi pembentukan melanin dan menentukan warna iris. Gangguan pigmentasi pada satu iris menunjukkan kerusakan pada serabut simpatik pada anak usia dini. Depigmentasi pada orang dewasa sangat jarang terjadi. Penyebab heterokromia pada orang dewasa dapat berupa penyakit lokal atau akibat kelainan bawaan yang terisolasi. Depigmentasi dapat diamati dengan gejala lain kerusakan persarafan simpatik pada sindrom Horner (biasanya bawaan).
Apa yang perlu diperiksa?

