Ahli medis artikel
Publikasi baru
Osteomielitis odontogenik kronis
Terakhir ditinjau: 29.06.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
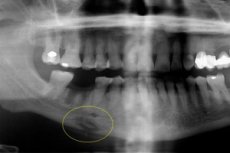
Konsekuensi dari osteomielitis akut yang rumit dapat menjadi osteomielitis odontogenik kronis - patologi gigi parah yang disertai reaksi peradangan bernanah dan penumpukan massa bernanah di rongga jaringan tulang. Mempengaruhi tulang, sumsum tulang, serta jaringan lunak di sekitarnya dengan latar belakang sensitisasi tubuh sebelumnya. Penyakit ini memiliki varian yang berbeda, tentu saja, fitur diagnostik dan terapeutiknya. [ 1 ]
Epidemiologi
Pada masa kanak-kanak, osteomielitis odontogenik kronis sebagian besar disebabkan oleh mikroorganisme anaerob obligat dan anaerob fakultatif. Komposisi mikroflora purulen bergantung pada usia pasien. Dengan demikian, semakin tua pasien, semakin besar jumlah asosiasi dan anaerob yang ketat dapat dibahas.
Telah ditemukan bahwa pada osteomielitis odontogenik, mikroflora sering diwakili oleh rata-rata lima atau enam jenis mikroorganisme aerobik dan anaerobik, atau lebih.
Osteomielitis odontogenik kronis bukanlah kondisi yang jarang terjadi dalam praktik dokter gigi. Kondisi ini terjadi sesering periostitis rahang atau periodontitis kronis. Di antara semua kasus osteomielitis, proses patologis odontogenik menyumbang sekitar 30%. Penyakit ini lebih sering ditemukan pada orang muda dan setengah baya (rata-rata usia penderita adalah 25-35 tahun). Pria agak lebih sering sakit daripada wanita. Dalam kebanyakan kasus, rahang bawah yang terkena.
Penyebab osteomielitis odontogenik kronis
Penyebab utama osteomielitis odontogenik kronis sebenarnya adalah osteomielitis akut, yang belum diobati, atau diobati secara tidak tepat atau tidak tuntas. Pada gilirannya, patologi akut dapat berkembang sebagai akibat dari berbagai penyebab, yang terkait erat dengan masuknya patogen ke dalam jaringan tulang melalui sistem peredaran darah. "Penyebabnya" lebih sering berupa bakteri, lebih jarang - virus dan infeksi jamur.
Infeksi tulang terjadi karena faktor-faktor berikut:
- Trauma gigi, gigi berlubang, patologi gigi lainnya, termasuk periodontitis, periostitis, granuloma, dll.;
- Sepsis, bacteremia;
- Segala penyakit infeksi akut dan kronis dalam tubuh;
- Kurangnya kebersihan mulut, atau kurangnya kehati-hatian dalam mematuhi aturan kebersihan;
- Facial boils;
- Otitis media purulen, radang amandel;
- Scarlet fever;
- Reaksi peradangan pusar (komplikasi purulen-septik);
- Diphtheria.
Pada masa kanak-kanak, penyebabnya sering kali spesifik, karena terkait dengan fitur anatomi dan fungsional tubuh anak. Jadi, di antara penyebab "pediatrik" yang paling umum adalah sebagai berikut:
- Active bone growth;
- Pergantian gigi susu dan pembentukan gigi geraham permanen;
- Perubahan struktur maksilofasial;
- Pelat gigi yang menipis dan ruang tubular yang lebar;
- Jaringan kapiler yang luas;
- Sistem kekebalan tubuh tidak sempurna, kerentanan berlebihan terhadap patogen patologis.
Osteomielitis odontogenik terjadi ketika patogen masuk dari gigi yang sakit atau fokus infeksi gigi lainnya. [ 2 ]
Faktor risiko
- Fitur fisiologis dan anatomi struktur rahang:
- Pertumbuhan aktif sistem tulang;
- Perubahan pada penggantian gigi sulung;
- Kanal Haversian yang membesar;
- Trabekula tulang yang rentan;
- Sumsum tulang myeloid yang rentan terhadap infeksi;
- Jaringan darah dan limfatik yang luas.
- Pertahanan nonspesifik lemah, dilemahkan oleh kelelahan, stres, hipotermia, penyakit menular (ARVI, adenovirus, dll.), cedera, dan kondisi patologis lainnya.
- Imunopatologi, baik bawaan maupun didapat, terkait dengan diabetes melitus, hemopatologi, dll.
- Gangguan imunologi umum, patologi odontogenik yang sudah ada sejak lama, perubahan yang tidak menguntungkan pada jaringan dan pembuluh sumsum tulang.
Patogenesis
Sampai saat ini, versi patogenetik berikut dari perkembangan osteomielitis odontogenik kronis diketahui:
- Versi Bobrov-Lexer yang bersifat infeksi-embolik: reaksi peradangan tulang berkembang karena transportasi embolik agen infeksius dengan penyumbatannya di segmen ujung pembuluh kapiler, atau ketika pembuluh tersebut mengalami trombosis. Gangguan aliran darah dan trofisme tulang yang tidak tepat menyebabkan nekrosis tulang, dan infeksi selanjutnya memerlukan perkembangan peradangan bernanah.
- Versi pengkondisian alergi dari Dr. S. Derijanov: matinya tulang terjadi akibat efek racun dari tubuh autoimun yang terbentuk kembali, sebagai respons terhadap penetrasi berulang dari protein "asing".
- Reaksi peradangan meluas melampaui batas periodontal, dan sumber utama serta area masuknya agen infeksius menjadi patologi sebelumnya pada struktur gigi jaringan lunak atau jaringan keras, serta periodonsium.
- Proses regenerasi pada periosteum dan tulang pada osteomielitis akut tidak ada atau tidak cukup terwujud, yang menyebabkan dominasi kerusakan tulang dan pembentukan fokus destruktif berikut.
Gejala osteomielitis odontogenik kronis
Dari saat infeksi memasuki jaringan tulang hingga munculnya manifestasi patologis pertama, bisa memakan waktu lama. Pada awalnya, pasien mulai mengalami ketidaknyamanan saat mengunyah makanan, kemudian - dan dalam keadaan tenang. Periostitis mulai berkembang. Dengan meningkatnya fenomena inflamasi, gambaran klinis meluas:
- Sindrom nyeri meningkat, terjadi penyinaran ke telinga, pelipis;
- Jaringan mulut membengkak, gusi menjadi nyeri;
- Gigi pada sisi yang meradang menjadi bergerak secara patologis;
- Kesulitan mengunyah dan menelan makanan;
- Pada osteomielitis odontogenik mandibula, kadang-kadang area dagu mati rasa;
- Ada bau mulut;
- Gangguan bicara;
- Kelenjar getah bening regional membesar;
- Mengubah kebulatan wajah.
Dengan berkembangnya abses bernanah, suhu meningkat, saluran fistula terbentuk, tempat massa bernanah mengalir keluar.
Setelah periode akut (sekitar 2 minggu), patologi masuk ke tahap subakut: massa purulen keluar melalui fistula, pembengkakan mereda, nyeri mereda, tetapi masalah mengunyah tetap ada, gigi masih longgar (bisa juga rontok). Kemudian terbentuklah perjalanan osteomielitis odontogenik kronis secara langsung. Gambaran klinis menjadi lebih lamban, selama beberapa minggu terjadi penolakan jaringan. Setelah beberapa waktu, jaringan nekrotik bersama dengan nanah keluar melalui saluran fistula, atau perkembangan abses yang luas dicatat. [ 3 ]
Pertama-tama, pada eksaserbasi osteomielitis odontogenik kronis, ada tanda-tanda keracunan umum:
- Suhu tinggi;
- Kelemahan umum, malaise, menggigil;
- Dispepsia;
- Pasien pasif, kulit pucat, kondisi umum sedang hingga berat.
Pada pemeriksaan luar, asimetri wajah akibat edema jaringan lunak kolateral perlu diperhatikan. Terdapat infiltrat seperti muft, gigi pada sisi yang terkena goyang, terdapat edema pada gingiva dan lipatan transisional mukosa. Jaringan hiperemis, gingiva terasa nyeri saat dipalpasi.
Kelenjar getah bening regional membesar dan terasa nyeri. Pasien tidak dapat membuka mulut, atau membukanya dengan susah payah dan tidak tuntas. Tercium bau busuk dari rongga mulut. [ 4 ]
Osteomielitis odontogenik kronis pada anak-anak
Ciri-ciri perjalanan osteomielitis odontogenik pada anak-anak:
- Kronisitas proses pada anak-anak jauh lebih jarang terjadi dibandingkan pada pasien dewasa;
- Lebih sering timbul komplikasi seperti limfadenitis, phlegmon, abses;
- Jika proses patologis menyebar ke dasar gigi, dapat terjadi adentia parsial;
- Patologi pada gigi depan tidak separah gigi geraham;
- Osteomielitis odontogenik pediatrik ditandai dengan timbulnya penyakit yang sangat parah, perkembangan respons peradangan yang cepat, dan pemulihan yang lebih cepat (dengan pengobatan radikal yang kompeten);
- Hampir tidak ada pembentukan kapsul sequestrum.
Tahapan
Perjalanan osteomielitis odontogenik kronis melewati tiga tahap:
- Pada tahap pertama, gejala akut mereda, indikator suhu stabil ke normal, tanda-tanda keracunan juga mereda. Beberapa saat setelah dimulainya reaksi peradangan, sedikit kelegaan terlihat: sindrom nyeri berhenti mengganggu, pasien praktis kembali ke cara hidup mereka sebelumnya. "Jeda" seperti itu dapat berlangsung selama beberapa minggu. Pada saat yang sama, rongga terbentuk di tulang, massa bernanah dari lubang fistula hampir tidak keluar. Pada pemeriksaan luar, pembengkakan hanya ada pada tingkat yang kecil.
- Pada tahap kedua, peradangan berulang berkembang seperti bentuk akut osteomielitis odontogenik, tetapi suhunya tidak melebihi +38°C, nyeri tidak parah, dan tanda-tanda keracunan mungkin tidak ada sama sekali. Lubang fistula tersumbat. Massa bernanah menyebar ke tulang dan struktur jaringan lunak. Ada kemungkinan untuk mengembangkan komplikasi dalam bentuk phlegmon atau abses. Pembentukannya menyebabkan munculnya sindrom nyeri hebat dan demam: kondisinya kembali normal hanya setelah keluarnya nanah berulang kali.
- Tahap ketiga ditandai dengan deformasi struktur tulang yang terkena dengan latar belakang kambuhnya osteomielitis odontogenik kronis. Secara eksternal, kelengkungan dan perubahan ukuran tulang dan wajah secara keseluruhan terlihat.
Formulir
Berdasarkan gambaran klinis dan radiologisnya, bentuk-bentuk osteomielitis odontogenik kronik berikut dibedakan:
- Destruktif;
- Produktif;
- Bentuk destruktif-produktif.
Yang umum terjadi pada semua bentuk osteomielitis kronis adalah perjalanan penyakitnya yang panjang dan kambuhnya penyakit secara berkala, sehingga penyakit ini memerlukan terapi jangka panjang dan pengawasan medis.
Semua bentuk penyakit ini dapat dianggap sebagai keadaan tidak stabil, yang di bawah pengaruh faktor pemicu (penurunan kekebalan yang kuat akibat infeksi virus, stres, hipotermia, dll.) akan kembali memanifestasikan dirinya sebagai kekambuhan.
- Varian destruktif dari osteomielitis odontogenik kronis melibatkan sebagian besar jaringan tulang. Di area mukosa atau kulit, muncul kanal fistula dengan granulasi yang menonjol. Sinar-X menunjukkan lisis tulang dengan pembentukan sekuestra.
- Varian destruktif-produktif biasanya didahului oleh osteomielitis akut dan terdapat keadaan imunodefisiensi sekunder. Kerusakan dan pemulihan jaringan tulang terjadi dalam keseimbangan. Substansi tulang menyatu secara difus (fokus kecil yang jarang dan sekuestrasi kecil). Kapsul sekuestrasi tidak ditentukan.
- Varian produktif dikenal juga sebagai hiperplastik: berkembang pada anak-anak dan dewasa muda selama periode aktif perkembangan tulang wajah (sekitar usia 12-18 tahun). Osteomielitis semacam itu ditandai dengan perjalanan penyakit yang sangat panjang dan kekambuhan yang sering (sekitar 7 kali setahun). Indikator patogenetik dari bentuk lesi odontogenik ini: mikroorganisme virulen dan respons imun tubuh yang lemah. Fokus infeksi sekunder biasanya diwakili oleh gigi yang terinfeksi dan embrio gigi yang mati. Radiografi menunjukkan lapisan jaringan tulang periosteal yang menonjol dengan pola trabekular ringan dan sklerosis fokal kecil.
Tergantung pada lokalisasi proses patologis, osteomielitis odontogenik mandibula atau maksilaris dibedakan.
- Osteomielitis odontogenik kronis pada mandibula terutama menyebar ke lobus tulang alveolar, terkadang ke badan dan cabang mandibula. Karena fitur anatomi dan struktural, patologi memiliki perjalanan yang parah, terbentuk beberapa sekuestrasi kecil dan besar (dalam 6-8 minggu). Pada banyak pasien, akibat perubahan yang merusak, terjadi fraktur patologis, yang disebabkan bahkan oleh kontusi minor pada rahang.
- Osteomielitis odontogenik kronis pada rahang atas ditandai dengan perkembangan yang lebih cepat dan perjalanan penyakit yang relatif mudah, berbeda dengan lesi pada rahang bawah. Pembentukan sekuestrasi terjadi dalam waktu 3-4 minggu. Patologi difus ditandai dengan perubahan destruktif pada dinding anterior sinus maksilaris, dan terkadang prosesnya menyebar ke bagian bawah rongga mata.
Komplikasi dan konsekuensinya
Dalam banyak kasus, pasien pulih sepenuhnya jika dirujuk tepat waktu ke dokter spesialis bedah maksilofasial dan tindakan terapeutik dirancang secara kompeten.
Jika pasien terlambat mencari pertolongan medis atau menerima perawatan yang tidak memadai atau tidak tepat, ada kemungkinan besar timbulnya efek samping dan komplikasi, seperti:
- Kekambuhan (perkembangan kembali) osteomielitis odontogenik kronis);
- Kelainan rahang dan wajah;
- Fraktur patologis (terjadi ketika terjadi benturan mekanis kecil yang tidak akan mematahkan tulang yang sehat);
- Phlegmon dan abses pada jaringan wajah;
- Trombosis vaskular, oklusi sinus kavernosus;
- Peradangan mediastinum.
Beberapa komplikasi yang paling umum meliputi:
- Sepsis - hasil dari proses inflamasi purulen aktif - patologi yang sangat kompleks dan berbahaya;
- Penyebaran infeksi purulen pada ruang maksilofasial, terbentuknya abses dan phlegmon;
- Perkembangan proses inflamasi pada sinus;
- Flebitis pembuluh vena wajah;
- Limfadenitis;
- Lesi inflamasi pada sendi temporomandibular, kontraktur otot;
- Fraktur traumatis.
Jumlah komplikasi terbesar terjadi pada pasien anak-anak dan lanjut usia. [ 5 ]
Diagnostik osteomielitis odontogenik kronis
Tindakan diagnostik pada dugaan osteomielitis odontogenik kronik diawali dengan pengumpulan anamnesis dan pemeriksaan pasien, dan dilanjutkan dengan radiografi.
Mengumpulkan anamnesis memungkinkan Anda mengetahui apakah seseorang menderita osteomielitis akut (mungkin tanpa mencari perhatian medis, atau dengan ketidakpatuhan terhadap rekomendasi terapi dasar). Dalam kedua kasus tersebut, pemeriksaan tindak lanjut lengkap terhadap pasien dilakukan. [ 6 ]
Gejala osteomielitis odontogenik kronis biasanya luas, sehingga hampir tidak mungkin untuk membuat diagnosis berdasarkan gambaran klinis saja. Pasien dalam banyak kasus mampu membuka mulut secara normal, tetapi terkadang pembukaannya tidak lengkap, yang disebabkan oleh perubahan inflamasi pada otot pengunyahan.
Kelenjar getah bening normal atau sedikit membesar dan terasa nyeri saat diraba.
Pemeriksaan rongga mulut menunjukkan pembengkakan akibat peradangan, kemerahan pada jaringan mukosa, gigi yang sakit atau rongga yang berubah secara patologis dari gigi yang sebelumnya telah dicabut. Pada sisi mukosa atau kulit, terdapat saluran fistula tempat sekuestrasi yang terbentuk diperiksa.
Diagnostik instrumental terutama diwakili oleh radiografi, resonansi magnetik, atau tomografi terkomputasi. Sekuestrasi hadir pada radiografi: optimal untuk melakukan ortopantomogram atau sinar-X dalam proyeksi maju dan lateral untuk mendeteksi penyakit. Dalam perjalanan penyakit yang produktif, sekuestrasi tidak ditentukan, tetapi volume mineralisasi jaringan meningkat, yang disebabkan oleh reaksi periosteal. Secara eksternal, asimetri wajah dan peningkatan volume tulang terdeteksi.
Pemeriksaan laboratorium diresepkan sebagai bagian dari tindakan diagnostik umum. Analisis darah menunjukkan tanda-tanda peradangan, urinalisis - tidak ada perubahan. [ 7 ]
Perbedaan diagnosa
Penyakit yang memerlukan diagnosis diferensial |
Dasar untuk diagnosis diferensial |
Pengukuran diagnostik dan kriteria evaluasi |
Granuloma subkutan (odontogenik) |
Proses peradangan odontogenik yang lambat di jaringan subkutan wajah. Fokus infeksi primer adalah gigi yang sakit, di mana terbentuk infiltrat bulat tanpa rasa sakit dengan diameter hingga 15 mm. Kulit di atasnya memperoleh warna hitam kebiruan, di sisi rongga mulut ada dorongan, dapat dirasakan di lapisan submukosa, mulai dari rongga gigi yang sesuai dan sampai ke infiltrat. Secara berkala ada supurasi infiltrat dan pembukaan independennya dengan pembentukan fistula: jumlah cairan purulen kecil. Ruang granuloma diisi dengan granulasi yang lambat. |
Pemeriksaan sinar-X dilakukan - panoramik, gigi, dalam proyeksi mandibula lateral. Mikroskopi menunjukkan granulasi dengan berbagai tingkat kematangan. |
Aktinomikosis rahang |
Patologi sekunder dikaitkan dengan penyebaran infeksi tertentu dari infiltrat jaringan lunak di dekat rahang. Struktur infiltrat padat, beberapa saluran fistula mungkin terbentuk, dari mana massa purulen seperti remah dilepaskan. Bentuk primer aktinomikosis memiliki banyak kesamaan dengan osteomielitis hiperplastik. |
Pemeriksaan mikroskopis terhadap massa yang diekskresikan, tes kulit dengan aktinolisat, penentuan reaksi sel imunokompeten terhadap aktinolisat dilakukan. |
Tuberkulosis tulang rahang |
Gejala khasnya adalah perjalanan penyakit yang lambat, nyeri tajam, pembengkakan yang nyata, dan nyeri pada kelenjar getah bening. Tulang wajah lainnya mungkin terlibat, dan bekas luka "retraksi" yang khas terbentuk di area reaksi peradangan. |
Fluorografi (sinar-X atau CT scan), tes Mantoux (pada anak-anak), kultur eksudat, tes kulit khusus ditentukan. |
Sifilis rahang |
Patologi berkembang karena pelelehan struktur tulang oleh gummosis pada tahap tersier sifilis. Tulang hidung, zona tengah prosesus palatina maksilaris, dan prosesus alveolaris maksila adalah yang paling sering terkena. Pembentukan area pelunakan dan periostitis pengerasan (tergantung pada bentuk penyakit) merupakan hal yang umum. |
Metode diagnostik serologis digunakan. |
Proses tumor jinak (supurasi kista odontogenik, osteoklastoma, granuloma eosinofilik, osteoidosteoma). |
Tumor jinak sering kali tumbuh tanpa rasa sakit, tidak ada tanda-tanda peradangan akut. Penurunan dan peningkatan volume neoplasma secara berkala bukanlah karakteristik patologi semacam itu. |
Pemeriksaan sinar-X (panoramik, dental, proyeksi mandibula lateral), computed tomography dilakukan. Hasil analisis histologis sangat menentukan. |
Sarkoma Ewing |
Patologi memiliki banyak gejala yang mirip dengan osteomielitis kronis. Sarkoma Ewing disertai dengan demam, leukositosis, nyeri tulang lokal, pembengkakan. Perkembangan tumor lambat pada awalnya, kemudian meningkat tajam. Pembentukan sekuestrasi tidak umum. |
Sinar-X, pencitraan resonansi terkomputerisasi atau magnetik, biopsi digunakan. Diagnosis ditegakkan berdasarkan hasil analisis histologis. |
Pengobatan osteomielitis odontogenik kronis
Prosedur terapi meliputi langkah-langkah berikut:
- Perawatan bedah:
- Pencabutan gigi fokal;
- Periostomi;
- Osteoperforasi;
- Pembukaan fokus peradangan purulen peri-mandibular.
- Terapi konservatif:
- Terapi antibiotik dengan makrolida yang menghambat pertumbuhan 100% strain Bacteroides dan Fusobacterium, sefalosporin generasi III, penisilin yang dilindungi inhibitor;
- Vankomisin dan karbapenem menjadi obat cadangan dalam situasi sulit;
- Mengonsumsi obat desensitisasi dan imunokorektor;
- Terapi vaskular dan anti-inflamasi;
- Infus dan terapi vitamin.
Kriteria pengobatan yang efektif adalah tidak adanya rasa nyeri pada area yang terkena, tidak adanya tanda-tanda peradangan dan fistula.
Kemungkinan resep obat:
- Cefazolin 500-1000 mg, Cefuroxime 750-1500 mg dengan Metronidazol 0,5% 100 ml;
- Ketoprofen 100 mg per 2 mL, atau secara oral 150 mg (versi yang diperpanjang adalah 100 mg), Ibuprofen 100 mg per 5 mL, atau secara oral 600 mg;
- Etamsilat hemostatik 12,5% 2 ml secara intravena atau intramuskular.
Setelah perawatan selesai, pasien didaftarkan dan diobservasi oleh dokter spesialis bedah maksilofasial (kunjungan - dua kali setahun). Pemeriksaan radiografi atau tomografi panoramik wajib dilakukan, dan jika diperlukan, dilakukan prostetik gigi. [ 8 ]
Pencegahan
Untuk mencegah perkembangan osteomielitis odontogenik kronis sangat mungkin - misalnya, jika Anda mendengarkan saran dokter dan mengikuti rekomendasi berikut:
- Jaga kebersihan mulut secara menyeluruh, bersihkan fokus infeksi gigi secara tepat waktu - khususnya karies, pulpitis, dan periodontitis;
- Kunjungi dokter gigi tepat waktu, jangan abaikan manifestasi awal penyakit;
- Untuk memantau kesehatan seluruh tubuh;
- Patuhi semua perintah dokter, jangan mengobati sendiri.
Secara umum, pencegahan terdiri dari menghilangkan faktor-faktor yang dapat menyebabkan perkembangan osteomielitis odontogenik, serta dari rasionalitas pengobatan penyakit ini sejak tahap akutnya. Penting untuk melokalisasi proses peradangan bernanah sesegera mungkin, mencegah nekrosis jaringan tulang dan penyerapan lebih lanjut: pasien pada tanda-tanda pertama patologi harus dirawat di rumah sakit di bagian rawat inap bedah.
Ramalan cuaca
Sayangnya, penyakit ini sering kali rumit akibat fraktur patologis, ankilosis maksila, pembentukan sendi palsu, dan kontraktur jaringan parut pada otot pengunyahan. Pada jenis patologi produktif, amiloidosis ginjal dan jantung dapat berkembang.
Untuk meningkatkan prognosis, penting untuk mencari pertolongan medis tepat waktu, membersihkan fokus infeksi dalam tubuh, memperkuat kekebalan tubuh, dan mematuhi semua resep dokter dengan saksama.
Dengan diagnosis tepat waktu dan penanganan yang tepat pada pasien, osteomielitis odontogenik kronis dalam banyak kasus berakhir dengan pemulihan. Perjalanan penyakit yang tidak menguntungkan dengan penyebaran reaksi infeksi purulen ke atas dapat menyebabkan perkembangan meningitis, ensefalitis, abses otak. Dengan penyebaran ke bawah, ada risiko mengembangkan abses paru, mediastinitis, sepsis. Komplikasi semacam itu secara signifikan meningkatkan risiko kematian.
Literatur
Dmitrieva, LA Therapeutic stomatologi: panduan nasional / disunting oleh LA Dmitrieva, YM Maksimovskiy. - edisi ke-2. Moskow: GEOTAR-Media, 2021.

