Epilepsi - Diagnosis
Dystonia dari epilepsi
Metode diagnosa yang paling informatif dalam epilepsi adalah pengumpulan anamnesis dan informasi terperinci mengenai manifestasi kejang. Dalam kasus pemeriksaan fisik dan neurologis, perhatian khusus harus diberikan untuk mengidentifikasi gejala neurologis yang dapat mengindikasikan etiologi dan lokalisasi fokus epilepsi. Namun, dengan epilepsi, anamnesis lebih penting daripada pemeriksaan fisik.
Tes darah laboratorium dilakukan untuk mengetahui penyebab menular atau biokimiawi dari kejang, serta jumlah darah putih dan merah dasar, jumlah trombosit, fungsi daftar dan ginjal sebelum meresepkan obat antiepilepsi. Untuk menyingkirkan meningitis, tusukan lumbalis mungkin diperlukan.
Untuk mendeteksi perubahan struktural dalam otak yang dapat menyebabkan kejang, - misalnya, tumor, hematoma, angioma kavernosa, malformasi arteri, abses, displasia atau stroke lama - dapat memerlukan studi neuroimaging. MRI lebih informatif dalam serangan epilepsi dari CT telah mampu mendeteksi perubahan struktural tersembunyi, termasuk mezotemporalny sclerosis, atrofi hipokampus yang ditunjukkan dan meningkatkan intensitas sinyal dari itu gambar T2-tertimbang.
Mesotemporal sclerosis (MTS) sering ditemukan pada pasien dengan epilepsi temporal. Sehubungan dengan ini, pertanyaannya banyak diperdebatkan apakah itu penyebab atau akibat dari kejang. Meskipun MTS berkembang di hewan laboratorium setelah kejang temporal berulang, hanya ada pengamatan tunggal pada seseorang dengan MRI dalam dinamika, yang memastikan kemungkinan munculnya dan pengembangan tanda-tanda MTS dengan kejang berulang. Di sisi lain, hipoksia dan iskemia dapat menyebabkan perubahan pada hippocampus, serupa dengan yang diamati dengan MTS, sebelum onset kejang. Bagaimanapun, MTS adalah penanda neuroimaging yang sangat berguna untuk epilepsi temporal, yang memungkinkan untuk menetapkan lokalisasi fokus epilepsi. Ini, bagaimanapun, tidak dapat berfungsi sebagai bukti bahwa semua serangan epilepsi pada pasien ini dihasilkan tepat di zona ini.
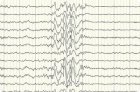
EEG memiliki nilai diagnostik yang sangat penting untuk epilepsi. EEG adalah rekaman osilasi pada saat potensi listrik antara dua titik. Biasanya, EEG dicatat menggunakan 8-32 pasang elektroda yang ditempatkan di atas bagian kepala yang berbeda. Pendaftaran aktivitas listrik biasanya terjadi dalam waktu 15-30 menit. Idealnya, EEG harus dicatat selama terjaga dan selama tidur, karena aktivitas epilepsi hanya bisa terjadi dalam keadaan mengantuk atau tidur yang dangkal. Pakar EEG menafsirkan datanya, memperhatikan voltase umum, simetri aktivitas bagian otak yang sesuai, spektrum frekuensi, adanya ritme tertentu, misalnya ritme alfa pada frekuensi 8-12 / s di daerah posterior otak, adanya perubahan fokal atau paroksismal. Perubahan fokal dapat dideteksi dalam bentuk gelombang lambat (misalnya aktivitas delta dengan frekuensi 0-3 / s atau aktivitas theta pada frekuensi 4-7 / s) atau dalam bentuk penurunan voltase EEG. Aktivitas paroksismal dapat dimanifestasikan oleh adanya puncak, gelombang akut, kompleks "puncak gelombang", perubahan yang menyertai serangan epilepsi.
Biasanya, EEG jarang dilepas saat kejang. Oleh karena itu, dalam kasus di mana kejang harus diperbaiki untuk mengklarifikasi lokalisasi fokus epilepsi dalam perencanaan intervensi bedah, diperlukan registrasi EEG jangka panjang. Rekaman video dan audio dapat disinkronisasi dengan EEG untuk mengidentifikasi korespondensi antara fenomena perilaku dan aktivitas listrik. Dalam beberapa kasus, sebelum operasi, Anda harus menggunakan rekaman EEG invasif dengan menggunakan elektroda intrakranial.
Data EEG, diambil sendiri, tidak bisa berfungsi sebagai dasar diagnosis epilepsi. EEG hanyalah sebuah studi tambahan yang mengkonfirmasikan sejarah penyakit ini. Harus diingat bahwa beberapa individu menunjukkan puncak patologis pada EEG, namun tidak pernah ada kejang, dan karena itu mereka tidak dapat mendiagnosis epilepsi. Sebaliknya, pada pasien dengan epilepsi pada periode interictal, EEG bisa normal.
Meniru epilepsi
Beberapa kondisi dapat mewujudkan gerakan patologis, sensasi, kehilangan reaktivitas, namun tidak terkait dengan pelepasan listrik patologis di otak. Jadi, pingsan bisa salah dianggap sebagai fit epilepsi, meski dalam kasus tipikal tidak disertai dengan periode kejang yang begitu lama. Penurunan perfusi otak yang tajam dapat menyebabkan gejala yang mirip dengan epilepsi. Hipoglikemia atau hipoksia dapat menyebabkan kebingungan, seperti pada kejang epilepsi, dan pada beberapa pasien mungkin ada kesulitan dalam diagnosis banding kejang dengan serangan migrain berat disertai dengan kebingungan. Amnesia global transien dimanifestasikan oleh hilangnya kemampuan spontan dan spontan untuk mengingat informasi baru. Dari kejang parsial yang kompleks, dapat dibedakan dengan durasi (beberapa jam) atau dengan pelestarian fungsi kognitif lainnya. Gangguan tidur, seperti narkolepsi, cataplexy atau kantuk di siang hari yang berlebihan, juga bisa menyerupai serangan epilepsi. Gangguan ekstrapiramidal, seperti tremor, tics, postur dystonic, korea, kadang-kadang keliru untuk kejang parsial motorik sederhana.
Kondisi itu meniru epilepsi
Ada banyak gambaran klinis dan klasifikasi, namun tidak dapat dianggap memuaskan. Secara khusus, telah ditunjukkan bahwa skizofrenia lebih umum terjadi pada pasien dengan epilepsi daripada di antara pasien yang menderita gangguan neurologis kronis lainnya, seperti, misalnya, migrain. Secara teoritis, semuanya bisa dihubungkan dengan komisi kejahatan. Negara-negara berikut dijelaskan dalam literatur:
- Halusinasi dan / atau gangguan emosional parah yang terjadi sehubungan dengan kejang: selama aura atau selama salah satu gangguan kesadaran lainnya.
- Paranoid halusinasi menyatakan setelah kejang grand mal, berlangsung dua sampai tiga minggu dan disertai dengan kebingungan kesadaran.
- Episode skizofrenia transien, berakhir dan diamati antara kejang. Mereka dapat sangat bervariasi dari kasus ke kasus: beberapa pasien benar-benar mempertahankan tingkat kesadaran tinggi, sementara di sisi lain pikirannya tertutup. Beberapa orang menderita amnesia, dan ada yang mengingatnya dengan baik. Beberapa memiliki EEG abnormal, sementara pada orang lain EEG menormalkan (dan menjadi tidak normal dengan penghentian psikosis). Beberapa efek disebabkan oleh terapi.
- Psikosis schizophreniformis kronis, identik dengan skizofrenia paranoid. Dijelaskan sehubungan dengan sejarah panjang epilepsi (biasanya temporal), berlangsung lebih dari 14 tahun.
- Gangguan afektif Kelihatannya kelainan ini lebih sering terjadi pada orang yang menderita epilepsi temporal. Mereka biasanya kekurangan waktu dan selesai sendiri. Ada juga psikosis afektif dan schizoafektif. Namun demikian, harus diingat bahwa di antara orang-orang yang menderita epilepsi, tingkat bunuh diri meningkat.
- Pingsan
- Gangguan tidur (narkolepsi, cataplexi, kantuk di siang hari yang berlebihan)
- Serangan iskemik
- Gangguan irama jantung
- Glikogenemia
- Fluxion
- Serangan migrain dengan bingung
- Transit global amnesia
- Vestibulopathies
- Tremulous hyperkinesis, tics, dystonia
- Serangan panik
- Kejang non-epilepsi (kejang psikogenik, kejang janin)
Kondisi psikogenik juga sulit dibedakan dari serangan epilepsi. Kondisi seperti itu meliputi serangan panik, hiperventilasi, kehilangan sindrom sindrom episodik (cocok untuk kemarahan, gangguan peledak intermiten), serta kejang psikogenik yang sangat sulit dibedakan dari serangan epilepsi sejati. Pada serangan penangkapan pernapasan (serangan pernapasan afektif) anak dalam keadaan marah atau ketakutan menahan napas, berubah biru, kehilangan kesadaran, dan kemudian tersentak mungkin terjadi. Ketakutan malam hari ditandai dengan kebangkitan yang tidak lengkap dari keadaan tidur dengan jeritan dan kebingungan yang menusuk. Meski terjadi penundaan nafas dan ketakutan malam menyebabkan orang tua menjadi waspada, ini adalah kondisi jinak. Kejang psikogenik juga disebut kejang psikosomatik, kejang janin atau kejang non-epilepsi. Mereka diprovokasi oleh konflik bawah sadar. Dalam kebanyakan kasus, kejang non-epilepsi bukanlah simulasi penyitaan secara sadar, namun merupakan reaksi psikosomatik bawah sadar terhadap stres. Pengobatan kejang psikogenik terdiri dari konseling psikologis dan terapi perilaku, dan bukan dengan penggunaan obat antiepilepsi. Pemantauan electroencephalographic video biasanya diperlukan untuk memastikan diagnosis kejang psikogenik, karena perubahan yang biasanya diamati pada serangan epilepsi tidak ada dalam keadaan psikogenik. Karena serangan epilepsi sulit dibedakan dari serangan epilepsi sejati, beberapa pasien yang telah salah didiagnosis menderita epilepsi telah diobati selama bertahun-tahun dengan obat antiepilepsi. Mendapatkan informasi rinci tentang sifat serangan adalah kunci untuk mendiagnosis kejang janin. Pada saat bersamaan, perhatian khusus harus diberikan pada sifat prodrom, stereotip, durasi kejang, situasi di mana mereka timbul, faktor yang memprovokasi, kekhasan perilaku pasien selama kejang.
Artikel lain tentang topik
Itu terjadi bahwa seseorang secara tidak sadar pada saat tertentu kehilangan kesadaran - sebagai suatu peraturan, itu lebih umum di masa kecil, dan disebut "tidak ada".
Menurut klasifikasi internasional berlaku sampai tahun lalu, gejala atau sekunder, yang disebabkan oleh kekalahan struktur otak, idiopatik, primer (independen, mungkin penyakit keturunan) dan epilepsi cryptogenic diisolasi.
Penelitian terbaru tentang Epilepsi - Diagnosis
Minyak ikan dapat sangat membantu dalam memerangi epilepsi. Menurut hasil percobaan baru, para ilmuwan menetapkan bahwa asam docosahexaenoic memungkinkan untuk mengurangi frekuensi serangan kejang pada hewan pengerat, dengan meningkatkan kandungan estrogen di otak.
Minyak ikan dapat secara signifikan membantu dalam melawan epilepsi. Menurut hasil percobaan baru, para ilmuwan menetapkan bahwa asam docosahexaenoic memungkinkan untuk mengurangi frekuensi serangan kejang pada tikus, dengan meningkatkan kandungan estrogen di otak.