Ahli medis artikel
Publikasi baru
Epilepsi kriptogenik dengan kejang pada orang dewasa
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Menurut klasifikasi internasional yang berlaku hingga tahun lalu, epilepsi simptomatik atau sekunder, yang disebabkan oleh kerusakan struktur otak, dibedakan menjadi epilepsi idiopatik, primer (penyakit independen, mungkin keturunan) dan kriptogenik. Pilihan terakhir berarti bahwa diagnostik modern belum menetapkan penyebab kejang epilepsi periodik, dan kecenderungan turun-temurun juga tidak terlacak. Konsep "kriptogenik" diterjemahkan dari bahasa Yunani sebagai "asal tidak diketahui" (kryptos - rahasia, rahasia, genos - dihasilkan).
Ilmu pengetahuan tidak tinggal diam dan, mungkin, segera asal-usul kejang epilepsi periodik dengan etiologi yang tidak diketahui akan diketahui. Para ahli berpendapat bahwa epilepsi kriptogenik adalah penyakit simtomatik sekunder, yang asal-usulnya tidak dapat dipastikan dengan tingkat diagnostik saat ini.
Epidemiologi
Epilepsi dan sindrom epilepsi merupakan patologi neurologis yang sangat umum, yang sering kali menimbulkan konsekuensi serius. Manifestasi kejang epilepsi dapat terjadi pada orang dengan jenis kelamin apa pun dan pada usia berapa pun. Diperkirakan bahwa sekitar 5% dari populasi dunia telah mengalami setidaknya satu kali kejang dalam hidup mereka.
Setiap tahun, epilepsi atau sindrom epilepsi didiagnosis pada rata-rata setiap 30-50 orang dari 100 ribu orang yang hidup di Bumi. Paling sering, kejang epilepsi terjadi pada bayi (dari 100 hingga 233 kasus per 100 ribu orang). Puncak manifestasi jatuh pada periode perinatal, kemudian tingkat kejadian menurun hampir setengahnya. Tingkat terendah terjadi pada orang berusia 25 hingga 55 tahun - sekitar 20-30 kasus per 100 ribu orang. Kemudian kemungkinan kejang epilepsi meningkat dan sejak usia 70 tahun tingkat kejadiannya adalah 150 kasus atau lebih per 100 ribu orang.
Penyebab epilepsi diketahui pada sekitar 40% kasus, sehingga penyakit dengan etiologi yang tidak diketahui bukanlah hal yang jarang terjadi. Kejang infantil (sindrom West), yang merupakan epilepsi kriptogenik, didiagnosis pada anak-anak berusia empat hingga enam bulan, dengan satu anak dengan diagnosis tersebut terjadi rata-rata di antara 3.200 bayi.
Penyebab epilepsi kriptogenik
Dasar diagnosis epilepsi adalah kejang periodik yang penyebabnya adalah pelepasan muatan listrik yang luar biasa kuat, yang merupakan hasil sinkronisasi aktivitas sel-sel otak pada semua rentang frekuensi, yang secara eksternal diekspresikan dalam munculnya gejala-gejala sensorik-motorik, neurologis, dan mental.
Agar kejang epilepsi terjadi, neuron epilepsi harus ada, yang ditandai dengan ketidakstabilan potensial istirahat (perbedaan potensial sel yang tidak tereksitasi pada sisi dalam dan luar membrannya). Akibatnya, potensial aksi neuron epilepsi yang tereksitasi memiliki amplitudo, durasi, dan frekuensi yang jauh lebih tinggi dari biasanya, yang mengarah pada perkembangan kejang epilepsi. Dipercayai bahwa kejang terjadi pada orang dengan kecenderungan turun-temurun terhadap perubahan tersebut, yaitu kelompok neuron epilepsi yang mampu menyinkronkan aktivitasnya. Fokus epilepsi juga terbentuk di area otak dengan struktur yang berubah karena cedera, infeksi, keracunan, dan perkembangan tumor.
Jadi, pada pasien yang didiagnosis dengan epilepsi kriptogenik, metode neuroimaging modern tidak mendeteksi adanya kelainan pada struktur materi otak, dan tidak ada riwayat epilepsi dalam keluarga. Meskipun demikian, pasien mengalami kejang epilepsi yang cukup sering dari berbagai jenis yang sulit diobati (mungkin justru karena penyebabnya tidak jelas).
Dengan demikian, faktor risiko yang diketahui untuk terjadinya kejang epilepsi – genetika, gangguan struktur otak, proses metabolisme dalam jaringannya, konsekuensi cedera kepala atau proses infeksi – tidak terdeteksi selama pemeriksaan dan survei.
Menurut klasifikasi baru epilepsi tahun 2017, enam kategori etiologi penyakit ini dibedakan. Alih-alih simptomatik, kini disarankan untuk menentukan jenis epilepsi berdasarkan penyebab yang sudah ditetapkan: struktural, infeksi, metabolik, imun, atau kombinasi dari semuanya. Epilepsi idiopatik mengasumsikan adanya predisposisi herediter dan kini disebut genetik. Istilah "kriptogenik" telah digantikan oleh "faktor etiologi yang tidak diketahui", yang membuat makna kata-kata tersebut lebih jelas, tetapi tidak berubah.
Patogenesis epilepsi diduga sebagai berikut: terbentuknya fokus epilepsi, yaitu komunitas neuron dengan elektrogenesis terganggu → terbentuknya sistem epilepsi di otak (dengan pelepasan mediator eksitatori yang berlebihan, "kaskade glutamat" diluncurkan, yang memengaruhi semua neuron baru dan berkontribusi pada pembentukan fokus epileptogenesis baru) → terbentuknya koneksi interneuronal patologis → terjadi generalisasi epilepsi.
Hipotesis utama mekanisme perkembangan epilepsi adalah asumsi bahwa proses patologis dipicu oleh pelanggaran keadaan keseimbangan antara neurotransmiter rangsang (glutamat, aspartat) dan yang bertanggung jawab atas proses penghambatan (asam γ-aminobutyric, taurin, glisin, norepinefrin, dopamin, serotonin). Apa sebenarnya yang melanggar keseimbangan ini dalam kasus kami masih belum diketahui. Namun, sebagai hasilnya, membran sel neuron menderita, kinetika aliran ion terganggu - pompa ion dinonaktifkan dan, sebaliknya, saluran ion diaktifkan, konsentrasi intraseluler ion kalium, natrium dan klorin bermuatan positif terganggu. Pertukaran ion patologis melalui membran yang rusak menentukan perubahan tingkat aliran darah otak. Disfungsi reseptor glutamat dan produksi autoantibodi terhadapnya menyebabkan kejang epilepsi. Pelepasan muatan saraf yang berulang secara berkala dan sangat kuat, terwujud dalam bentuk kejang epilepsi, mengakibatkan gangguan yang sangat dalam pada proses metabolisme dalam sel-sel substansi otak dan memicu perkembangan kejang berikutnya.
Spesifisitas proses ini adalah agresivitas neuron fokus epilepsi dalam kaitannya dengan area otak yang masih belum berubah, yang memungkinkan mereka untuk menaklukkan area baru. Pembentukan sistem epilepsi terjadi dalam proses pembentukan hubungan patologis antara fokus epilepsi dan komponen struktural otak yang mampu mengaktifkan mekanisme perkembangan epilepsi. Struktur tersebut meliputi: talamus, sistem limbik, formasi retikuler bagian tengah batang otak. Hubungan yang muncul dengan otak kecil, nukleus kaudatus subkorteks, korteks orbital anterior, sebaliknya, memperlambat perkembangan epilepsi.
Dalam proses perkembangan penyakit, sistem patologis tertutup terbentuk – otak penderita epilepsi. Pembentukannya berakhir dengan gangguan metabolisme seluler dan interaksi neurotransmiter, sirkulasi serebral, peningkatan atrofi jaringan dan pembuluh darah serebral, aktivasi proses autoimun serebral tertentu.
Gejala epilepsi kriptogenik
Manifestasi klinis utama dari penyakit ini adalah kejang epilepsi. Epilepsi dicurigai apabila pasien telah mengalami sedikitnya dua kali kejang epilepsi refleks (tanpa sebab), yang manifestasinya sangat beragam. Misalnya, kejang seperti epilepsi yang disebabkan oleh suhu tinggi dan tidak terjadi dalam keadaan normal bukanlah epilepsi.
Pasien dengan epilepsi kriptogenik mungkin mengalami kejang berbagai jenis, dan cukup sering.
Tanda-tanda pertama perkembangan penyakit (sebelum munculnya kejang epilepsi penuh) mungkin tidak disadari. Kelompok risiko mencakup orang-orang yang menderita kejang demam di masa kanak-kanak, dengan kesimpulan tentang peningkatan kesiapan kejang. Pada periode prodromal, gangguan tidur, peningkatan iritabilitas, dan labilitas emosional dapat diamati.
Selain itu, serangan tidak selalu terjadi dalam bentuk umum klasik seperti terjatuh, kejang, dan kehilangan kesadaran.
Terkadang satu-satunya tanda awal adalah gangguan bicara, pasien sadar tetapi tidak berbicara atau menjawab pertanyaan, atau pingsan singkat secara berkala. Ini tidak berlangsung lama - hanya beberapa menit, jadi tidak disadari.
Kejang fokal atau parsial (lokal, terbatas) sederhana lebih mudah terjadi, manifestasinya bergantung pada lokasi fokus epilepsi. Pasien tidak kehilangan kesadaran selama paroksisma.
Selama kejang motorik sederhana, dapat terjadi tic, kedutan anggota badan, kram otot, gerakan memutar badan dan kepala. Pasien mungkin mengeluarkan suara tidak jelas atau tetap diam, tidak menjawab pertanyaan, mendecakkan bibir, menjilati bibir, dan melakukan gerakan mengunyah.
Kejang sensorik sederhana ditandai dengan parestesia – mati rasa di berbagai bagian tubuh, sensasi rasa atau bau yang tidak biasa, biasanya tidak menyenangkan; gangguan penglihatan – kilatan cahaya, kotak-kotak, bintik di depan mata, pandangan terowongan.
Paroxysm vegetatif dimanifestasikan dengan pucat atau hiperemia kulit secara tiba-tiba, peningkatan denyut jantung, lonjakan tekanan darah, penyempitan atau pelebaran pupil, rasa tidak nyaman di daerah perut hingga nyeri dan muntah.
Kejang mental dimanifestasikan oleh derealisasi/depersonalisasi, serangan panik. Biasanya, kejang ini merupakan prekursor kejang fokal kompleks, yang sudah disertai dengan gangguan kesadaran. Pasien memahami bahwa ia mengalami kejang, tetapi tidak dapat mencari pertolongan. Peristiwa yang terjadi padanya selama kejang terhapus dari ingatan pasien. Fungsi kognitif orang tersebut terganggu - perasaan tidak nyata tentang apa yang terjadi, perubahan baru dalam dirinya muncul.
Kejang fokal yang kemudian meluas dimulai sebagai kejang sederhana (kompleks), berubah menjadi paroksisma tonik-klonik yang meluas. Kejang berlangsung sekitar tiga menit dan berubah menjadi tidur lelap.
Kejang umum terjadi dalam bentuk yang lebih parah dan terbagi menjadi:
- tonik-klonik, terjadi dalam urutan berikut: pasien kehilangan kesadaran, jatuh, tubuhnya membungkuk dan meregang membentuk busur, kejang-kejang otot-otot di seluruh tubuh dimulai; mata pasien berputar ke belakang, pupilnya melebar saat ini; pasien menjerit, menjadi biru akibat henti napas selama beberapa detik, hipersalivasi berbusa diamati (busa dapat memperoleh warna merah muda karena adanya darah di dalamnya, yang menunjukkan tergigitnya lidah atau pipi); terkadang terjadi pengosongan kandung kemih yang tidak disengaja;
- kejang mioklonik tampak seperti kedutan otot yang terputus-putus (ritmik dan aritmik) selama beberapa detik di seluruh tubuh atau di area tubuh tertentu, yang tampak seperti kepakan anggota tubuh, jongkok, mengepalkan tangan, dan gerakan monoton lainnya; kesadaran, terutama pada kejang fokal, terjaga (jenis ini lebih sering diamati pada masa kanak-kanak);
- absen - kejang nonkonvulsif dengan kehilangan kesadaran jangka pendek (5-20 detik), yang diekspresikan dalam kenyataan bahwa seseorang membeku dengan mata terbuka, tanpa ekspresi, dan tidak bereaksi terhadap rangsangan, biasanya tidak jatuh, setelah sadar, melanjutkan aktivitas yang terputus dan tidak mengingat kejang;
- ketidakhadiran atipikal disertai dengan terjatuh, pengosongan kandung kemih yang tidak disengaja, berlangsung lebih lama dan terjadi pada bentuk penyakit yang parah, dikombinasikan dengan keterbelakangan mental dan gejala gangguan mental lainnya;
- kejang atonik (akinetik) - pasien jatuh tiba-tiba akibat hilangnya tonus otot (pada epilepsi fokal - mungkin ada atonia kelompok otot tertentu: wajah - rahang bawah terkulai, serviks - pasien duduk atau berdiri dengan kepala tertunduk), durasi kejang tidak lebih dari satu menit; atonia pada kejang absen terjadi secara bertahap - pasien perlahan tenggelam, pada kejang atonik terisolasi - jatuh tiba-tiba.
Pada periode pasca kejang, pasien lesu dan terhambat; jika tidak diganggu, ia tertidur (terutama setelah kejang umum).
Jenis-jenis epilepsi sesuai dengan jenis kejangnya. Kejang fokal (parsial) berkembang dalam fokus epilepsi lokal, ketika pelepasan muatan listrik yang sangat kuat menemui hambatan di area sekitar dan padam tanpa menyebar ke bagian otak lainnya. Dalam kasus seperti itu, epilepsi fokal kriptogenik didiagnosis.
Perjalanan klinis penyakit dengan fokus epilepsi terbatas (bentuk fokal) ditentukan oleh lokasinya.
Paling sering, kerusakan pada daerah temporal diamati. Perjalanan bentuk ini progresif, kejang sering kali merupakan tipe campuran, berlangsung selama beberapa menit. Epilepsi temporal kriptogenik di luar kejang dimanifestasikan oleh sakit kepala, pusing terus-menerus, mual. Pasien dengan bentuk lokalisasi ini mengeluh sering buang air kecil. Sebelum kejang, pasien merasakan aura pertanda.
Lesi mungkin terletak di lobus frontal otak. Kejang ditandai dengan tiba-tiba tanpa aura prodromal. Pasien mengalami kedutan kepala, mata berputar di bawah dahi dan ke samping, gerakan otomatis yang cukup rumit merupakan ciri khas. Pasien mungkin kehilangan kesadaran, jatuh, dan mengalami kejang otot tonik-klonik di seluruh tubuh. Dengan lokalisasi ini, serangkaian kejang jangka pendek diamati, terkadang dengan transisi ke status epileptikus umum dan / atau status epileptikus. Mereka dapat dimulai tidak hanya selama terjaga di siang hari, tetapi juga selama tidur malam. Epilepsi frontal kriptogenik, berkembang, menyebabkan gangguan mental (pemikiran kekerasan, derealisasi) dan sistem saraf otonom.
Kejang sensorik (sensasi udara hangat bergerak di atas kulit, sentuhan ringan) disertai kedutan kejang pada bagian tubuh, gangguan bicara dan motorik, atonia, disertai inkontinensia urin.
Lokalisasi fokus epilepsi di daerah orbital-frontal dimanifestasikan oleh halusinasi penciuman, hipersalivasi, ketidaknyamanan epigastrium, serta gangguan bicara, batuk dan edema laring.
Jika hiperaktivitas listrik menjalar ke seluruh bagian otak, kejang umum akan terjadi. Dalam kasus ini, pasien didiagnosis menderita epilepsi umum kriptogenik. Dalam kasus ini, kejang ditandai dengan intensitas, kehilangan kesadaran, dan berakhir dengan pasien tertidur dalam waktu lama. Saat terbangun, pasien mengeluh sakit kepala, fenomena visual, kelelahan, dan kekosongan.
Ada pula jenis epilepsi gabungan (ketika kejang fokal dan umum terjadi) dan tidak diketahui.
Epilepsi kriptogenik pada orang dewasa dianggap, dan bukan tanpa alasan, sebagai epilepsi sekunder dengan faktor etiologi yang tidak ditentukan. Epilepsi ini ditandai dengan kejang mendadak. Di luar gejala klinis, penderita epilepsi memiliki jiwa yang tidak stabil, temperamen yang meledak-ledak, dan kecenderungan untuk agresif. Penyakit ini biasanya dimulai dengan manifestasi dari beberapa bentuk fokal. Seiring perkembangan penyakit, lesi menyebar ke bagian otak lainnya; stadium lanjut ditandai dengan degradasi pribadi dan penyimpangan mental yang nyata, dan pasien menjadi tidak dapat menyesuaikan diri secara sosial.
Penyakit ini memiliki perjalanan penyakit yang progresif dan gejala klinis epilepsi berubah tergantung pada tahap perkembangan epilepsi (derajat prevalensi fokus epilepsi).
Komplikasi dan konsekuensinya
Bahkan pada kasus epilepsi fokal ringan dengan kejang yang jarang terjadi, serabut saraf rusak. Penyakit ini memiliki perjalanan penyakit yang progresif, dengan satu kejang meningkatkan kemungkinan terjadinya kejang berikutnya, dan area kerusakan otak meluas.
Serangan mendadak yang sering dan menyeluruh memiliki efek yang merusak pada jaringan otak dan dapat berkembang menjadi status epileptikus dengan kemungkinan besar berakibat fatal. Ada juga risiko edema serebral.
Komplikasi dan konsekuensinya bergantung pada tingkat kerusakan struktur otak, beratnya dan frekuensi kejang, penyakit penyerta, adanya kebiasaan buruk, usia, kecukupan taktik pengobatan dan tindakan rehabilitasi yang dipilih, serta sikap tanggung jawab terhadap pengobatan pasien itu sendiri.
Pada usia berapa pun, cedera dengan tingkat keparahan yang berbeda-beda dapat terjadi saat terjatuh. Hipersalivasi dan kecenderungan untuk tersedak saat kejang meningkatkan risiko zat cair memasuki sistem pernapasan dan menyebabkan pneumonia aspirasi.
Pada masa kanak-kanak, terjadi ketidakstabilan perkembangan mental dan fisik. Kemampuan kognitif sering kali menurun.
Kondisi psiko-emosional tidak stabil – anak mudah tersinggung, berubah-ubah, sering agresif atau apatis, mereka kurang memiliki pengendalian diri, dan mereka kurang mampu beradaptasi dengan kelompok.
Pada orang dewasa, risiko ini diperparah dengan cedera saat melakukan pekerjaan yang membutuhkan perhatian lebih. Selama kejang, lidah atau pipi tergigit.
Penderita epilepsi memiliki risiko lebih tinggi untuk mengalami depresi, gangguan mental, dan ketidakmampuan bersosialisasi. Orang yang menderita epilepsi memiliki keterbatasan dalam aktivitas fisik dan pilihan profesi.
Diagnostik epilepsi kriptogenik
Dalam diagnosis epilepsi, banyak metode berbeda digunakan untuk membantu membedakan penyakit ini dari patologi neurologis lainnya.
Pertama-tama, dokter harus mendengarkan keluhan pasien atau orang tuanya, jika pasien tersebut adalah anak-anak. Anamnesis penyakit disusun - rincian manifestasi, hal-hal spesifik perjalanan penyakit (frekuensi kejang, pingsan, sifat kejang dan nuansa lainnya), durasi penyakit, adanya penyakit serupa pada kerabat pasien. Survei ini memungkinkan kita untuk mengasumsikan jenis epilepsi dan lokasi fokus epilepsi.
Tes darah dan urine diresepkan untuk menilai kondisi umum tubuh, adanya faktor-faktor seperti infeksi, keracunan, gangguan biokimia, dan untuk menentukan adanya mutasi genetik pada pasien.
Pengujian neuropsikologis dilakukan untuk menilai kemampuan kognitif dan status emosional. Pemantauan berkala memungkinkan penilaian dampak penyakit pada sistem saraf dan jiwa, dan juga membantu menentukan jenis epilepsi.
Namun, pertama-tama, ini adalah diagnostik instrumental, yang memungkinkan untuk menilai intensitas aktivitas listrik daerah otak (elektroensefalografi), keberadaan malformasi vaskular, neoplasma, gangguan metabolisme, dll. di wilayahnya.
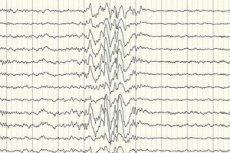
Elektroensefalografi (EEG) adalah metode diagnostik utama, karena menunjukkan penyimpangan dari norma dalam intensitas gelombang otak bahkan di luar serangan – peningkatan kesiapan kejang pada area tertentu atau seluruh otak. Pola EEG epilepsi parsial kriptogenik adalah gelombang lonjakan atau aktivitas gelombang lambat berkelanjutan di bagian otak tertentu. Dengan menggunakan studi ini, jenis epilepsi dapat ditentukan berdasarkan spesifisitas elektroensefalogram. Misalnya, sindrom West ditandai dengan gelombang lambat aritmik yang tidak teratur dan hampir tidak sinkron dengan amplitudo dan pelepasan lonjakan yang sangat tinggi. Dalam sebagian besar kasus sindrom Lennox-Gastaut, elektroensefalogram selama terjaga menunjukkan aktivitas gelombang lonjakan lambat umum yang tidak teratur dengan frekuensi 1,5-2,5 Hz, seringkali dengan asimetri amplitudo. Selama istirahat malam, sindrom ini ditandai dengan pendaftaran pelepasan ritmis cepat dengan frekuensi sekitar 10 Hz.
Dalam kasus epilepsi kriptogenik, ini adalah satu-satunya cara untuk memastikan keberadaannya. Meskipun ada beberapa kasus ketika bahkan segera setelah kejang, EEG tidak mencatat perubahan dalam bentuk gelombang otak. Ini mungkin merupakan tanda bahwa perubahan aktivitas listrik terjadi di struktur otak yang dalam. Perubahan pada EEG juga dapat terjadi pada pasien tanpa epilepsi.
Metode neurovisualisasi modern tentu saja digunakan - komputer, resonansi, tomografi emisi positron. Diagnostik instrumental ini memungkinkan untuk mengevaluasi perubahan dalam struktur substansi otak akibat cedera, kelainan bawaan, penyakit, keracunan, untuk mendeteksi neoplasma, dll. Tomografi emisi positron, yang juga disebut MRI fungsional, membantu mengidentifikasi tidak hanya kelainan struktural, tetapi juga kelainan fungsional.
Fokus yang lebih dalam dari aktivitas listrik abnormal dapat dideteksi oleh tomografi terkomputasi emisi foton tunggal, dan spektroskopi resonansi dapat mendeteksi gangguan dalam proses biokimia di jaringan otak.
Metode diagnostik yang eksperimental dan belum tersebar luas adalah magnetoensefalografi, yang merekam gelombang magnetik yang dipancarkan oleh neuron di otak. Metode ini memungkinkan kita untuk mempelajari struktur otak terdalam yang tidak dapat diakses oleh elektroensefalografi.
Perbedaan diagnosa
Diagnosis diferensial dilakukan setelah melakukan studi yang paling komprehensif. Diagnosis epilepsi kriptogenik dilakukan dengan menyingkirkan jenis dan penyebab kejang epilepsi lain yang diidentifikasi selama proses diagnosis, serta predisposisi keturunan.
Tidak semua institusi medis memiliki potensi diagnostik yang sama, sehingga diagnosis semacam itu memerlukan penelitian diagnostik lebih lanjut pada tingkat yang lebih tinggi.
Pengobatan epilepsi kriptogenik
Tidak ada metode tunggal untuk mengobati epilepsi, namun, standar yang jelas telah dikembangkan yang diikuti untuk meningkatkan kualitas pengobatan dan kehidupan pasien.
Pencegahan
Karena penyebab jenis epilepsi ini belum diketahui, maka langkah-langkah pencegahan difokuskan secara umum. Gaya hidup sehat - tidak ada kebiasaan buruk, nutrisi yang baik, aktivitas fisik memberikan kekebalan tubuh yang baik dan mencegah perkembangan infeksi.
Memperhatikan kesehatan Anda dengan seksama, pemeriksaan dan pengobatan penyakit dan cedera yang tepat waktu juga meningkatkan kemungkinan terhindar dari penyakit ini.
Ramalan cuaca
Epilepsi kriptogenik muncul pada usia berapa pun dan tidak memiliki kompleks gejala tertentu, tetapi muncul dengan cara yang sangat beragam - berbagai jenis kejang dan jenis sindrom mungkin terjadi. Hingga saat ini, tidak ada metode tunggal untuk penyembuhan epilepsi secara menyeluruh, tetapi pengobatan antiepilepsi membantu dalam 60-80% kasus semua jenis penyakit.
Rata-rata, penyakit ini berlangsung selama 10 tahun, setelah itu kejang dapat berhenti. Namun, 20 hingga 40% pasien menderita epilepsi sepanjang hidup mereka. Sekitar sepertiga dari semua pasien dengan jenis epilepsi apa pun meninggal karena penyebab yang terkait dengannya.
Misalnya, bentuk kriptogenik sindrom West memiliki prognosis yang tidak baik. Dalam kebanyakan kasus, sindrom ini berkembang menjadi sindrom Lennox-Gastaut, yang bentuknya ringan dapat diatasi dengan obat-obatan, sementara bentuk umum dengan kejang yang sering dan parah dapat bertahan seumur hidup dan disertai dengan penurunan intelektual yang parah.
Secara umum, prognosis sangat bergantung pada saat dimulainya pengobatan; bila dimulai pada tahap awal, prognosisnya lebih baik.
Epilepsi dapat mengakibatkan kecacatan seumur hidup. Jika seseorang mengalami gangguan kesehatan yang terus-menerus akibat penyakit tersebut, yang menyebabkan keterbatasan aktivitas hidup, maka hal ini ditentukan oleh pemeriksaan medis dan sosial. Pemeriksaan ini juga akan memutuskan untuk menetapkan kelompok disabilitas tertentu. Anda harus menghubungi dokter yang menangani Anda terlebih dahulu mengenai masalah ini, yang akan memperkenalkan pasien kepada komisi tersebut.


 [
[