Ahli medis artikel
Publikasi baru
Eritema nodosum
Terakhir ditinjau: 05.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Eritema nodosum (sinonim: eritema nodosum) adalah sindrom yang disebabkan oleh peradangan alergi atau granulomatosa pada jaringan subkutan. Penyakit ini termasuk dalam kelompok vaskulitis. Eritema nodosum adalah bentuk polietiologi dari vaskulitis dalam.
Eritema nodosum merupakan bentuk pannikulitis independen, yang ditandai dengan terbentuknya nodus subkutan merah atau ungu yang teraba pada tulang kering dan terkadang di area lain. Sering kali berkembang dengan adanya penyakit sistemik, terutama dengan infeksi streptokokus, sarkoidosis, dan tuberkulosis.
Apa penyebab eritema nodosum?
Eritema nodosum paling sering berkembang pada wanita berusia 20-an dan 30-an, tetapi dapat terjadi pada usia berapa pun. Etiologinya tidak diketahui, tetapi diduga ada kaitannya dengan penyakit lain: infeksi streptokokus (terutama pada anak-anak), sarkoidosis, dan tuberkulosis. Pemicu lain yang mungkin adalah infeksi bakteri (Yersinia, Salmonella, mikoplasma, klamidia, kusta, limfogranuloma venereum), infeksi jamur (koksidioidomikosis, blastomikosis, histoplasmosis), dan infeksi virus (Epstein-Barr, hepatitis B); penggunaan obat-obatan (sulfonamida, iodida, bromida, kontrasepsi oral); penyakit radang usus; keganasan, kehamilan. 1/3 kasus bersifat idiopatik.
Penyebab eritema nodosum adalah tuberkulosis primer, kusta, yersiniosis, limfogranuloma venereal, dan infeksi lainnya. Terjadinya penyakit setelah mengonsumsi obat yang mengandung golongan sulfanilamide, kontrasepsi telah dijelaskan. Pada setengah dari pasien, penyebab penyakit tidak dapat diidentifikasi. Patogenesis penyakit ini ditandai dengan reaksi hiperergik tubuh terhadap agen dan obat infeksius. Penyakit ini berkembang pada banyak penyakit akut dan kronis, terutama infeksius (tonsilitis, virus, infeksi yersiniosis, tuberkulosis, kusta, rematik, sarkoidosis, dll.), intoleransi obat (yodium, bromin, sulfonamida), beberapa penyakit limfoproliferatif sistemik (leukemia, limfogranulomatosis, dll.), neoplasma ganas organ dalam (kanker hipernefroid).
Patomorfologi eritema nodosum
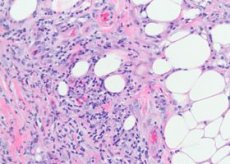
Pembuluh darah jaringan subkutan terutama terpengaruh - arteri kecil, arteriol, venula, dan kapiler. Pada dermis, perubahannya kurang jelas, hanya dimanifestasikan oleh infiltrat perivaskular kecil. Pada lesi segar, kelompok limfosit dan sejumlah granulospas neutrofilik yang bervariasi muncul di antara lobulus sel lemak. Di beberapa tempat, infiltrat yang lebih masif dari sifat limfohistiositik dengan campuran granulosit eosinofilik dapat terlihat. Kapilaritis, arteriolitis destruktif-proliferatif, dan venulitis dicatat. Pada pembuluh darah yang lebih besar, bersama dengan perubahan distrofik pada endotelium, infiltrasi oleh elemen inflamasi ditemukan, sehubungan dengan itu beberapa penulis percaya bahwa vaskulitis dengan perubahan primer pada pembuluh darah mendasari lesi kulit pada penyakit ini. Pada elemen lama, granulosit neutrofilik biasanya tidak ada, perubahan granulasi dengan adanya sel benda asing mendominasi. Ciri khas penyakit ini adalah adanya nodul histiosit kecil yang terletak secara radial di sekitar fisura sentral. Kadang-kadang nodul ini ditembus oleh granulosit neutrofilik.
Histogenesis eritema nodosum masih belum dipahami dengan baik. Meskipun penyakit ini memiliki kaitan yang jelas dengan berbagai macam proses infeksi, inflamasi, dan neoplastik, dalam banyak kasus tidak mungkin untuk mengidentifikasi faktor etiologinya. Pada beberapa pasien, kompleks imun yang bersirkulasi, peningkatan kadar IgG, IgM, dan komponen komplemen C3 terdeteksi dalam darah.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopatologi
Secara histologis, substrat eritema nodosum adalah infiltrat perivaskular yang terdiri dari limfosit, neutrofil, sejumlah besar histiosit, proliferasi endotel vena subkutan, arteriol kapiler, edema dermis akibat peningkatan permeabilitas membran vaskular, dan dermohipodermitis nodular akut.
Gejala Eritema Nodosum
Eritema nodosum ditandai dengan terbentuknya plak dan nodul eritematosa lunak, yang disertai demam, malaise umum, dan artralgia.
Ruam tipe eritema nodosum adalah salah satu manifestasi utama sindrom Sweet (dermatosis neutrofilik demam akut), yang juga ditandai dengan suhu tinggi, leukositosis neutrofilik, artralgia, adanya ruam polimorfik lainnya (vesiculopustular, bulosa, tipe eritema multiforme eksudatif, eritematosa, plak, ulseratif), yang terletak terutama di wajah, leher, anggota badan, yang dalam perkembangannya vaskulitis kompleks imun penting. Perbedaan dibuat antara eritema nodosum akut dan kronis. Eritema nodosum akut biasanya terjadi dengan latar belakang demam, malaise, dimanifestasikan oleh nodus dermohipodermal yang berkembang pesat, seringkali multipel, cukup besar dengan garis oval, bentuk setengah bola, sedikit menonjol di atas kulit di sekitarnya, nyeri saat palpasi. Batasnya tidak jelas. Lokalisasi yang dominan adalah permukaan anterior tulang kering, sendi lutut dan pergelangan kaki, ruam juga bisa meluas. Kulit di atas nodus awalnya berwarna merah muda cerah, kemudian berubah menjadi kebiruan. Perubahan warna selama beberapa hari merupakan ciri khas, seperti memar yang "mekar" - dari merah cerah menjadi kuning kehijauan. Resorpsi nodus terjadi dalam 2-3 minggu, lebih jarang terjadi kemudian; kekambuhan mungkin terjadi.
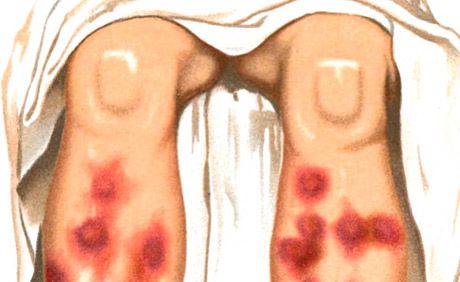
Proses akut ditandai dengan fokus nodular, padat, nyeri pada palpasi berbentuk setengah bola atau pipih. Ruam sering muncul dalam bentuk gelombang, terlokalisasi secara simetris pada permukaan ekstensor tulang kering, lebih jarang pada paha, bokong, lengan bawah. Beberapa hari setelah kemunculannya, fokus mulai mengecil dengan perubahan karakteristik dari merah muda pucat menjadi cokelat pucat dan kuning kehijauan sesuai dengan jenis "memar yang mekar". Evolusi elemen adalah 1-2 minggu. Nodus tidak menyatu satu sama lain dan tidak mengalami ulserasi. Wabah ruam biasanya terjadi pada musim semi dan musim gugur. Ruam disertai dengan fenomena umum: demam, menggigil, nyeri sendi. Eritema nodular dapat memperoleh karakter migrasi kronis (eritema migrasi nodular Befverstedt).
Diagnosis eritema nodosum
Diagnosis eritema nodosum dibuat secara klinis, tetapi pemeriksaan lain harus dilakukan untuk menentukan faktor penyebabnya, seperti biopsi, uji kulit (turunan protein murni), hitung darah lengkap, rontgen dada, usap tenggorokan. Laju sedimentasi eritrosit biasanya meningkat.
Penyakit ini harus dibedakan dari eritema indurated Bazin, vaskulitis nodular Montgomery-O'Leary-Barker, tromboflebitis migrasi subakut pada sifilis, tuberkulosis kolikatif primer pada kulit, sarkoid subkutan Darier Russi, dan neoplasma kulit.
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Tes apa yang dibutuhkan?
Siapa yang harus dihubungi?
Pengobatan eritema nodosum
Eritema nodosum hampir selalu sembuh dengan sendirinya. Penanganannya meliputi istirahat di tempat tidur, elevasi anggota tubuh, kompres dingin, dan obat antiinflamasi nonsteroid. Kalium iodida 300-500 mg secara oral 3 kali sehari digunakan untuk mengurangi peradangan. Glukokortikoid sistemik efektif tetapi harus digunakan sebagai pilihan terakhir karena dapat memperburuk gangguan yang mendasarinya. Jika gangguan yang mendasarinya teridentifikasi, pengobatan harus dimulai.
Resep antibiotik (eritromisin, doksisiklin, penisilin, seporin, kefzol); agen desensitisasi; salisilat (aspirin, askofen); vitamin C, B, PP, askorutin, rutin, flugalin, sinkumar, delagyl, plaquenil; angioprotektor - complamin, escusan, diprofen, trental; antikoagulan (heparin); obat antiinflamasi nonsteroid (indometasin 0,05 g 3 kali sehari, voltaren 0,05 g 3 kali sehari, medintol 0,075 g 3 kali sehari - opsional); xanthinol nicotinate 0,15 g 3 kali sehari (theonikol 0,3 g 2 kali sehari); prednisolon 15-30 mg per hari (dalam kasus efektivitas terapi yang tidak mencukupi, dengan perkembangan proses). Sanitasi fokus infeksi dilakukan. Panas kering, UHF, radiasi UV, kompres dengan larutan ichthyol 10% diresepkan secara lokal.

