Ahli medis artikel
Publikasi baru
Human papillomavirus: struktur, siklus hidup, cara penularan, pencegahan
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
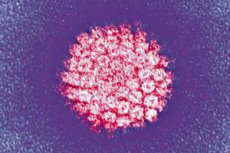
Salah satu infeksi yang paling umum adalah virus papiloma manusia. Mari kita lihat jenis-jenis utamanya, risiko onkogenisitasnya, gejalanya, metode diagnostik dan pengobatannya.
HPV merupakan infeksi yang sangat spesifik terhadap tubuh manusia dari famili Papovaviridea, yaitu papovirus subkelompok A. Satu dari enam orang di planet ini merupakan pembawa virus ini. Patogen kecil yang tahan panas ini bertahan hidup dengan baik di lingkungan luar dan tahan terhadap perlakuan panas. Virus ini memiliki kemampuan tinggi untuk menginfeksi epitel berlapis-lapis: kulit, selaput lendir, epitel silindris paru-paru, prostat, dan saluran serviks.
Saat ini, dunia kedokteran mengenal lebih dari 120 serotipe virus, 35 di antaranya menyerang kulit dan selaput lendir. Beberapa serotipe bersifat onkogenik, yaitu mampu menyebabkan degenerasi kanker pada jaringan yang terinfeksi.
- Onkogenisitas rendah – 6, 11, 42, 43, 44, 73.
- Onkogenisitas tinggi – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68.
Begitu masuk ke dalam tubuh manusia, virus menyebar melalui aliran darah, menembus DNA sel, dan mengganggu fungsi normalnya. Sel yang terinfeksi mulai membelah dan tumbuh secara aktif, menyebabkan munculnya pertumbuhan khas pada area yang terinfeksi.
Menurut statistik medis, infeksi HPV paling umum terjadi saat hubungan seksual. Dalam 7-10 tahun terakhir saja, jumlah orang yang terinfeksi telah meningkat lebih dari 10 kali lipat. Penyakit ini memerlukan diagnosis dan pengobatan yang komprehensif.
Struktur virus papiloma manusia
HPV memiliki virion kecil tanpa cangkang membran, dengan diameter tidak lebih dari 30 nm. Artinya, ukurannya 5 kali lebih kecil dari virus flu dan HIV, yang memiliki cangkang membran. Materi genetik papillomavirus adalah DNA, yang memiliki sekitar 8.000 pasangan basa dan banyak senyawa protein. Genom adalah molekul beruntai ganda yang dikemas dengan histom, yaitu protein seluler yang berpartisipasi dalam pemadatan DNA di dalam nukleus.
Gen virus mengkode beberapa jenis protein, yang masing-masing menjalankan fungsi spesifik dalam siklus hidupnya. Protein awal (E), yang bertanggung jawab atas fungsi regulasi dan proliferasi sel yang terinfeksi, dan protein akhir (L), yang menjalankan fungsi struktural, dibedakan.
Jenis protein berikut bertanggung jawab atas struktur virus:
- E1-E8 – berpartisipasi dalam replikasi DNA, disintesis segera setelah infeksi. Diwujudkan oleh granularitas kulit, tempat mereka terakumulasi.
- L1-L2 – membentuk struktur virus. Mereka bertanggung jawab atas pembentukan cangkang luar (kapsid), yang menembus stratum korneum epidermis.
Yang sangat berbahaya adalah struktur protein yang terlibat dalam onkogenesis:
- E6 – menonaktifkan penekan tumor p53 pada sel sehat, yang menyebabkan proliferasi berlebihan pada struktur sel. E6 menyebabkan penurunan tajam pada p53 dan proses degeneratif.
- E7 – mengikat Rb, yaitu onkosupresor yang bertanggung jawab untuk memperlambat reaksi enzimatik pembelahan sel yang tidak terkendali.
E6 dan E7 menyebabkan pertumbuhan sel yang tidak terkendali, yang menyebabkan pembentukan tumor. Pada saat yang sama, protein E2 menghentikan proses patologis ini, tetapi kemampuan ini hilang segera setelah genom menginfeksi sel manusia.
Karena strukturnya yang kompleks, HPV sulit dibiakkan di laboratorium. Ini karena partikel virus hanya terbentuk dalam organisme hidup atau kultur organotipik kompleks yang mirip dengan sel manusia.
Siklus hidup virus papiloma manusia
Proses infeksi dan siklus hidup virus papiloma manusia didasarkan pada reproduksi diri virion yang menular. Dalam proses patologis yang normal, terdapat hubungan erat antara siklus replikasi DNA virus dan siklus hidup sel yang terinfeksi pada tubuh manusia. Virus papiloma mengganggu replikasi DNA seluler, dengan menetapkan program reproduksi sel yang terinfeksi dengan peningkatan aktivitas infeksi.
Dalam proses penghambatan replikasi, ada kemungkinan besar siklus infeksi akan berubah dan berubah menjadi tumor ganas. Jika siklus hidup terganggu atau terputus, maka produksi virion infeksius menjadi tidak mungkin.
Pada sel yang terinfeksi, HPV ada dalam dua bentuk:
- Episomal – terletak di luar kromosom sel yang terinfeksi, memiliki risiko onkogenisitas yang rendah.
- Terintegrasi – DNA virus dimasukkan ke dalam kromosom sel. Bentuk ini ganas.
Bergantung pada bentuk infeksi intraseluler, varian proses infeksi berikut mungkin terjadi:
- Perjalanan laten (tersembunyi) – HPV dalam bentuk episomal, tetapi tidak menyebabkan perubahan patologis dan tidak memiliki manifestasi klinis.
- Papiloma adalah infeksi dalam bentuk episomal. Jumlah sel di lapisan basal meningkat, yang menyebabkan munculnya pertumbuhan kulit di berbagai lokasi.
- Displasia – virion berada dalam bentuk episomal dan terintegrasi.
- Karsinoma – virus berada dalam bentuk yang terintegrasi. Sel-sel atipikal muncul, yang menunjukkan perkembangan proses ganas dalam tubuh.
Masa inkubasi dari infeksi hingga munculnya gejala pertama dapat berkisar antara ½ bulan hingga beberapa tahun. Dalam kasus ini, beberapa genotipe dapat berkembang di dalam tubuh secara bersamaan. Dalam beberapa kasus, penyembuhan diri terjadi dalam waktu 6-12 bulan setelah infeksi, yaitu pelanggaran replikasi DNA virus.
Bagaimana virus papiloma manusia ditularkan?
HPV ditularkan dari orang yang sakit ke orang yang sehat. Infeksi terjadi melalui kontak dekat di rumah, selama hubungan seksual, atau selama proses kelahiran dari ibu ke anak.
Ada beberapa cara masuknya infeksi ke dalam tubuh:
- Kontak dengan kulit atau selaput lendir yang terinfeksi.
- Penggunaan barang-barang pribadi milik orang yang terinfeksi.
- Mengenakan sepatu atau pakaian pasien.
- Mengunjungi sauna, kolam renang, dan tempat umum lainnya dengan kelembaban tinggi.
Menurut statistik medis, cara penularan HPV yang paling umum adalah hubungan seksual tanpa pengaman. Infeksi terjadi tanpa memandang jenis kontak (vagina, oral, anal). Virus masuk ke dalam tubuh melalui kerusakan mikro pada selaput lendir dan epidermis. Jika pertumbuhan terjadi di rongga mulut, ini mungkin mengindikasikan infeksi selama berciuman atau seks oral. Pria lebih sering menginfeksi wanita. Infeksi hanya mungkin terjadi jika ada papiloma dan kutil pada alat kelamin.
Bila terinfeksi dari ibu ke anak, papilomatosis ditularkan saat persalinan atau saat anak melewati jalan lahir. Bayi dapat mengembangkan pertumbuhan seperti kutil anogenital dan kondiloma pada permukaan bagian dalam laring dan faring, yang mempersulit proses pernapasan. Infeksi juga dapat terjadi selama menyusui. Rute penularan virus di rumah sangat jarang. Hal ini disebabkan oleh fakta bahwa infeksi tidak bertahan lama di lingkungan.
Karena virus papiloma manusia tidak terlalu menular, infeksi terjadi di bawah pengaruh faktor-faktor tertentu:
- Pertahanan sistem kekebalan tubuh menurun.
- Pelanggaran fungsi penghalang epidermis atau selaput lendir.
- Gangguan mikroflora usus atau vagina.
- PMS (papilomatosis adalah infeksi sekunder).
- Memperburuknya penyakit kronis.
- Sering stres atau kondisi kerja yang membahayakan.
- Gagal mematuhi aturan kebersihan pribadi.
- Penggunaan obat-obatan yang menekan sistem imun.
Selama hidup seseorang, ia dapat terinfeksi beberapa genotipe infeksi pada saat yang bersamaan. Tindakan faktor-faktor di atas menyebabkan aktivasi infeksi. Sel-sel yang terinfeksi mulai berkembang biak secara aktif, menyebabkan pertumbuhan kulit dengan berbagai bentuk dan lokasi.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Kekebalan
Saat ini, papilomatosis merupakan salah satu penyakit yang paling umum. Orang dengan sistem kekebalan tubuh yang kuat dapat menjadi pembawa virus dalam jangka waktu yang lama tanpa menyadarinya.
Sistem imun berperan sebagai faktor dalam melindungi tubuh dari mikroorganisme patogen. Respon imun yang tepat waktu akan menghancurkan patogen yang tidak sempat menginfeksi sel basal epitel.
Ada sejumlah faktor yang melemahkan sistem kekebalan tubuh dan berkontribusi terhadap infeksi dan aktivasi virus:
- Sering terjadi infeksi virus pernapasan dan lesi infeksi dan inflamasi pada tubuh.
- Aktivitas fisik yang intens.
- Stres dan tekanan psiko-emosional.
- Hipotermia.
- Penyalahgunaan alkohol, merokok dan kebiasaan buruk lainnya.
Kekebalan tubuh yang menurun menyebabkan pertumbuhan aktif neoplasma papilomatosa. Untuk mencegah hal ini, dianjurkan untuk mengonsumsi imunomodulator dan vitamin yang mempercepat pemulihan dan menghilangkan virus dari tubuh.
Pencegahan virus papiloma manusia
Jauh lebih mudah dan lebih penting untuk mencegah penyakit apa pun daripada mengobatinya. Pencegahan virus papiloma manusia didasarkan pada gaya hidup sehat dan penguatan sistem kekebalan tubuh. Sistem kekebalan tubuhlah yang memainkan peran penting dalam munculnya infeksi HPV. Ketika pertahanan tubuh melemah, ia pun melemah, menciptakan latar belakang yang menguntungkan bagi lesi infeksius.
Pencegahan papilomatosis dan penyakit lainnya dapat dilakukan dengan aturan sederhana berikut:
- Gaya hidup sehat.
- Tidak adanya kebiasaan buruk.
- Nutrisi seimbang yang tepat.
- Seks yang aman dan pasangan tetap.
- Tidak adanya stres dan guncangan emosional lainnya.
- Pengobatan tepat waktu terhadap penyakit apa pun.
- Vaksinasi.
- Pemeriksaan pencegahan rutin dengan dokter.
Rekomendasi di atas berkaitan dengan pencegahan tingkat pertama. Ada vaksin khusus untuk mencegah infeksi HPV dengan risiko karsinogenik tinggi. Vaksin ini mengandung protein-antigen virus, yang di bawah pengaruhnya tubuh memproduksi antibodi spesifik yang membantu menghancurkan infeksi saat terjadi.
Ada pula tindakan pencegahan sekunder, yang meliputi: pemeriksaan visual dan sitologi untuk mendeteksi virus dan melacak dinamika perkembangannya. Jika hasil tes ini positif, pasien akan diresepkan serangkaian tes diagnostik yang komprehensif. Biasanya, ini adalah PCR, biopsi, kolposkopi, dan sejumlah metode lainnya.
Pencegahan tersier dilakukan jika terjadi infeksi HPV risiko onkogenik tinggi. Pasien harus menjalani tes apusan untuk sitologi setiap enam bulan selama tiga tahun setelah infeksi. Jika hasilnya negatif, tes dilakukan setahun sekali selama sisa hidup pasien.
Vaksinasi terhadap human papillomavirus
Salah satu cara pencegahan papilomatosis adalah vaksinasi. Vaksinasi terhadap virus papiloma digunakan untuk mencegah infeksi HPV dengan risiko karsinogenik tinggi, yaitu tipe 16 dan 18. Vaksinasi sebaiknya dilakukan sebelum hubungan seksual pertama, yaitu pada masa remaja antara usia 16 hingga 23 tahun.
Perlu diperhatikan bahwa jika virus sudah ada di dalam tubuh, efek suntikannya nol. Namun, banyak ilmuwan percaya bahwa pemberian vaksin kepada pasien yang sudah terinfeksi dapat meringankan perjalanan virus dan mempercepat proses pemulihan.
Vaksinasi melibatkan inokulasi dengan salah satu obat berikut:
- serviks
Vaksin rekombinan teradsorpsi untuk pencegahan penyakit yang disebabkan oleh virus papiloma manusia. Vaksin ini mengandung campuran partikel mirip virus dari strain 16 dan 18. Efektivitas obat didasarkan pada sistem adjuvannya. Memberikan perlindungan silang tubuh dari manifestasi HPV apa pun yang dapat dideteksi secara sitologis.
Bila menjalani vaksinasi lengkap sesuai jadwal khusus, obat tersebut mendorong pembentukan antibodi spesifik terhadap virus di dalam tubuh. Imunoglobulin terdeteksi pada 100% pasien yang telah menjalani vaksinasi.
- Indikasi penggunaan: pencegahan kanker serviks pada pasien wanita berusia 10-25 tahun, pencegahan infeksi akut dan kronis yang terkait dengan Human papillomavirus, serta patologi seluler, termasuk perkembangan sel-sel atipikal datar dengan etiologi yang tidak diketahui, neoplasia intraepitel serviks dan kondisi prakanker pada pasien berusia 10-25 tahun.
- Cara pemberian: vaksin diberikan di area otot deltoid. Pemberian secara intravena dan intradermal merupakan kontraindikasi. Sebelum vaksinasi, sediaan harus diuji secara organoleptik dan dikocok secara menyeluruh untuk mendapatkan suspensi putih buram. Obat diberikan dalam tiga tahap dengan dosis tunggal 0,5 ml. Untuk vaksinasi primer, jadwalnya adalah 0-1-6 bulan.
- Efek samping: nyeri di tempat suntikan, peningkatan rasa lelah, pusing, gangguan gastrointestinal dan muskuloskeletal, reaksi alergi pada kulit. Ada juga risiko reaksi anafilaksis.
- Kontraindikasi: hipersensitivitas terhadap komponen vaksin, hipertermia akut, kambuhnya penyakit kronis. Vaksinasi harus dilakukan dengan sangat hati-hati jika terjadi trombositopenia dan gangguan sistem pembekuan darah. Vaksin ini tidak cocok untuk pengobatan lesi yang sudah ada yang disebabkan oleh HPV tipe 16 dan 18. Suntikan Cervarix tidak dilakukan selama kehamilan dan menyusui. Tidak ada kasus overdosis yang tercatat.
Vaksin ini tersedia dalam bentuk suntikan dosis tunggal. Obat ini harus disimpan dalam lemari es selama tiga tahun sejak tanggal pembuatan.
- Gardasil dan Gardasil 9
Obat Gardasil adalah antigen dari papillomavirus tipe 6, 11, 16, dan 18. Obat ini membantu mengaktifkan sistem imun untuk membentuk antibodi antivirus dan memberikan perlindungan imunologis pada tubuh. Gardasil®9 adalah vaksin rekombinan bervalensi 9 untuk melawan human papillomavirus. Obat ini aktif melawan jenis infeksi berikut: 6, 11, 16, 18, 31, 33, 45, 52, 58. Kedua vaksinasi tersebut memberikan perlindungan silang terhadap genotipe yang tidak terdapat dalam obat: 31, 33, 35, 39, 45, 51, 52, 56, 58, dan 59.
- Indikasi penggunaan: pencegahan infeksi Human papillomavirus, pencegahan kondisi kanker dan prakanker pada serviks, vulva, anus, penis. Direkomendasikan untuk vaksinasi pasien berusia 9 hingga 45 tahun.
- Petunjuk penggunaan: kocok botol berisi larutan dan periksa apakah ada benda asing. Masukkan larutan ke dalam spuit dan suntikkan secara intramuskular ke delta bahu atau paha anterolateral. Setelah prosedur, pasien harus berada di bawah pengawasan medis selama 30 menit. Suntikan diberikan sesuai dengan skema yang dikembangkan secara khusus. Skema standar 0-2-6 bulan, dipercepat 0-1-4 bulan.
- Efek samping: gatal, bengkak, dan nyeri di tempat suntikan, sakit kepala, demam, pingsan, anafilaksis, proses inflamasi pada organ panggul, tromboemboli, urtikaria, gastroenteritis, dll. Jika terjadi overdosis, tingkat keparahan reaksi di atas meningkat.
- Kontraindikasi: intoleransi terhadap komponen aktif, gangguan pembekuan darah, kehamilan dan menyusui, pengobatan dengan antikoagulan.
Gardasil dan Gardasil 9 tersedia sebagai suspensi dalam botol dengan dosis masing-masing 0,5 ml.
Vaksin-vaksin di atas telah tersertifikasi dan telah lulus semua pemeriksaan yang diperlukan. Vaksinasi dilakukan dalam kondisi rawat jalan sesuai dengan aturan asepsis dan antisepsis.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Menggunakan kondom untuk mencegah HPV
Rute utama penularan HPV adalah hubungan seks tanpa kondom dengan orang yang terinfeksi. Studi klinis telah menunjukkan bahwa penggunaan kondom untuk mencegah papillomavirus sangat efektif. Dengan metode kontrasepsi ini, infeksi terjadi pada sekitar 30% kasus. Risiko infeksi selama hubungan seks tanpa menggunakan kondom adalah 90%. Penularan HPV melalui kondom lebih sering terjadi setelah seks anal, bukan seks vaginal.
Perlu juga diperhatikan bahwa mikroorganisme patogen hadir dalam semua cairan biologis tubuh manusia: air liur, lendir, dll. Oleh karena itu, jika salah satu pasangan memiliki pertumbuhan yang menjadi ciri khas penyakit pada selaput lendir rongga mulut, maka infeksi mungkin terjadi tidak hanya selama seks oral, tetapi juga selama berciuman.
Mengenai seks selama pengobatan papilomatosis, hubungan intim dapat dilakukan setelah metode sanitasi papiloma, kondiloma, atau kutil yang merusak dan setelah menjalani pengobatan antivirus untuk menekan aktivitas infeksi. Dalam kasus ini, seks hanya boleh dilakukan dengan menggunakan kontrasepsi penghalang untuk mencegah kekambuhan berulang atau infeksi pada pasangan.
Ramalan cuaca
Human papillomavirus merupakan salah satu penyakit yang paling umum dengan perjalanan laten. Prognosis patologi ini ketika terinfeksi dengan strain dengan onkogenisitas rendah dan sedang adalah baik. Jika terjadi infeksi dengan HPV golongan ketiga (karsinogenisitas tinggi), hasil penyakit bergantung pada diagnosis dan pengobatan dini.

