Ahli medis artikel
Publikasi baru
Obat-obatan
Obat-obatan yang mencegah trombosis dan meningkatkan reologi darah
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Dalam pencegahan pembentukan beberapa mikrotrombus selama syok dan penghancurannya, berbagai pendekatan farmakologis dapat digunakan yang menggunakan obat-obatan yang mencegah pembentukan trombus dan meningkatkan reologi darah:
- penghapusan gangguan hemodinamik dan mikrosirkulasi sistemik menggunakan agen vasoaktif dan inotropik;
- tindakan untuk memperbaiki reologi darah menggunakan terapi infus rasional dan obat-obatan yang mengembalikan elastisitas membran eritrosit (trental atau pentoksifilin);
- pencegahan agregasi trombosit dan pembentukan trombus “putih” awal di pembuluh arteri kecil dengan inisiasi kaskade koagulasi berikutnya;
- penghambatan pembentukan trombus setelah aktivasi kaskade koagulasi sistemik;
- aktivasi fibrinolisis dengan tujuan melarutkan bekuan darah yang baru terbentuk (fibrinolysin, streptokinase, streptodecase, urokinase, dll.) atau, sebaliknya, penghambatan fibrinolisis ketika digeneralisasi pada beberapa pasien dengan syok traumatis dan sepsis (asam aminocaproic, amben, contrical, dll.).
Sebagian besar pendekatan yang tercantum bersifat tradisional, berkembang dengan baik dalam praktik penanganan syok, memiliki indikasi hemorheologi tersendiri, dan dijelaskan dalam bab-bab yang relevan. Oleh karena itu, pada bagian ini disarankan untuk membahas pertimbangan pendekatan umum untuk pencegahan pembentukan trombus pada syok menggunakan agen farmakologis yang memengaruhi profase pembekuan darah. Tingkat pencegahan komplikasi pembekuan inilah - terjadinya, pembentukan, dan pertumbuhan "trombus arteri putih" - yang paling menarik perhatian para peneliti.
Berbagai gangguan pembekuan darah dan sering kali multiarah dengan penurunan reologinya merupakan ciri khas berbagai jenis syok. Jenis syok septik, endotoksin, luka bakar, traumatik, dan hemoragik yang paling khas adalah pembentukan beberapa mikrotrombus di pembuluh darah terkecil, yang disebabkan oleh gangguan hemodinamik sistemik, vasospasme, dan gangguan mikrosirkulasi, pengentalan darah, lumpur, penurunan elastisitas membran eritrosit, serta berbagai faktor umum dan lokal (autokoid) yang memicu perubahan lokal dalam hemostasis pembekuan darah dan masuknya profase pembekuan darah.
Dalam bentuk skema (disingkat), tahap awal hemokoagulasi dan mekanisme homeostasis hemokoagulasi lokal disajikan sebagai berikut.
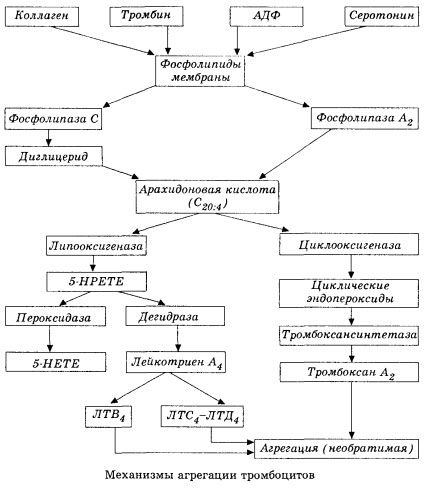
Dimulai dengan aktivasi fosfolipase A2 membran sebagai akibat dari dampak kombinasi faktor-faktor yang merusak (kerusakan membran secara langsung, hipoksia, peroksidasi lipid, dampak faktor kimia endogen, dll.). Sebagai akibat dari pemecahan fosfolipid membran, asam lemak rantai panjang yang tidak teresterifikasi dilepaskan, di antaranya asam arakidonat merupakan yang paling penting sebagai substrat awal. Transformasinya (kaskade asam arakidonat) terjadi melalui jalur lipoksigenase (sintesis leukotrien) dan siklooksigenase (sintesis prostaglandin, tromboksan, prostasiklin).
Leukotrien yang dihasilkan (B4, C4, E4, D4, dll.) - zat dengan aktivitas biologis yang sangat tinggi, yang mencakup zat anafilaksis yang bereaksi lambat - sangat penting dalam inisiasi reaksi vaskular, inflamasi, dan imun lokal, termasuk proses autoimun. Leukotrien menyebabkan gangguan mikrosirkulasi, peningkatan pembekuan darah, pelepasan enzim lisosom autolitik, dan pelepasan faktor yang menghambat kontraktilitas miokard dan spasme bronkial ke dalam darah.
Karena kemampuannya menyebabkan kontraksi otot polos, leukotrien secara signifikan memengaruhi hemodinamik sistemik, pembuluh koroner, dan miokardium, memberikan konstriktor koroner yang kuat dan efek inotropik negatif, yang disertai dengan penurunan curah jantung dan memainkan peran penting dalam perkembangan hipotensi.
Penurunan curah jantung dan respons hipotensi terhadap leukotrien dikaitkan dengan melemahnya otot jantung dan keterbatasan aliran balik vena ke jantung. Yang sangat penting dalam membatasi aliran balik vena adalah kemampuan leukotrien untuk meningkatkan permeabilitas dinding pembuluh darah dan menyebabkan ekstravasasi plasma. Leukotrien dianggap penting dalam patogenesis infark miokard.
Dalam syok anafilaksis dan septik (endotoksin), peran mereka tampaknya semakin meningkat, sebagaimana dibuktikan oleh kemampuan leukotrien untuk terakumulasi dalam jumlah yang signifikan dalam plasma selama reaksi alergi dan menyebabkan perubahan aliran darah sistemik yang merupakan karakteristik syok anafilaksis, serta efek perlindungan dari penghambat reseptor leukotrien dan penghambat lipoksigenase. Pengembangan penghambat reseptor leukotrien selektif sedang dilakukan secara cukup intensif dan merupakan arah ilmu pengetahuan yang menjanjikan. Di bidang ini, beberapa keberhasilan telah dicapai dan efektivitas penghambat tersebut dalam iskemia miokard, endotoksin, dan syok hemoragik telah dikonfirmasi secara eksperimental. Namun, mungkin perlu beberapa tahun lagi sebelum arah ini diterapkan secara klinis.
Jika di pembuluh vena trombus terbentuk dengan partisipasi yang sama dari trombosit dan faktor pembekuan plasma, maka di arteri trombosit adalah inisiator utama dari proses tersebut. Mereka mengandung ADP, Ca2+, serotonin, fosfolipid, enzim sintesis prostaglandin dan tromboksan, trombostenin (seperti otot aktomiosin memberikan kemampuan kontraktil sel-sel ini), faktor pertumbuhan trombogenik epitel dan sel otot dinding pembuluh darah dan sejumlah zat lainnya. Pengaturan humoral fungsi trombosit dilakukan melalui reseptor khusus membran mereka (adrenoreseptor alfa2 dan beta2, reseptor untuk histamin dan serotonin, asetilkolin, tromboksan, adenosin dan sejumlah lainnya). Sifat khusus trombosit adalah afinitas tinggi terhadap kolagen dan elemen subendotelial lainnya dari dinding pembuluh darah, untuk permukaan yang tidak basah dan bermuatan negatif. Properti ini memberi trombosit kemampuan luar biasa untuk melekat (menempel) pada bagian pembuluh darah dengan endotelium yang rusak, yang memiliki banyak peluang untuk rusak selama syok. Dalam kasus ini, trombosit menyebar dan melepaskan pseudopodia, yang dapat melekat satu sama lain dan ke dinding pembuluh darah. Permeabilitas membran meningkat, dan ADP, serotonin, tromboksan, dan beberapa faktor koagulasi yang diserap pada permukaan trombosit dilepaskan dari trombosit. Zat-zat ini berinteraksi dengan reseptor yang sesuai pada membran dan, dengan partisipasi ion kalsium, menyebabkan agregasi (awalnya reversibel). Proses tersebut menjadi mandiri, yang difasilitasi oleh faktor pengatur humoral; faktor lain, sebaliknya, dapat menghentikannya dan bahkan membalikkannya, menyebabkan disagregasi.
Dengan dominasi pengaruh dan kondisi pembentuk trombus, fase adhesi dan agregasi reversibel digantikan oleh fase ketiga - agregasi ireversibel, yang dilakukan dengan partisipasi trombostenin dan menyebabkan penyempitan bekuan; reaksi penguatan agregat dan penyempitan juga terjadi dengan partisipasi Ca +, ATP dan mengarah pada pembentukan trombus putih.
Jalur siklooksigenase konversi asam arakidonat dalam trombosit, sel endotel vaskular, dan jaringan lain memastikan homeostasis koagulasi lokal (waktu paruh metabolit sangat pendek), karena zat pro- dan antiagregan yang kuat terbentuk selama metabolisme ini. Faktor utama yang mengaktifkan agregasi trombosit dalam rantai reaksi siklooksigenase adalah tromboksan A2, dan antagonisnya yang tidak kalah kuat adalah prostasiklin, yang diproduksi oleh sel endotel dan, pada tingkat yang lebih rendah, prostaglandin seri E dan G. Akhirnya, agregasi trombosit sangat dipengaruhi oleh faktor humoral lokal dan sistemik tambahan.
Aktivator dan inhibitor agregasi trombosit
Inisiator dan aktivator agregasi trombosit |
Penghambat agregasi trombosit |
Kolagen |
- |
ADP |
Adenosin dan stabilisatornya |
Norepinefrin (melalui reseptor alfa2) |
Agen penghambat alfa-adrenergik |
Serotonin |
Agen antiserotonin |
Histamin |
Antihistamin |
Trombin |
Obat Heparin |
Kalsium2+ |
Antagonis Ca2+ |
CGMP - penginduksi (asetilkolin?) dan penstabilnya |
CAM - penginduksinya (melalui reseptor beta-adrenergik) dan penstabilnya (penghambat fosfodiesterase) |
Asam arakidonat |
Dekstrans, albumin |
Tromboksan A2 |
Prostasiklin I2 |
Intervensi farmakologis pada fase awal pembentukan trombus pada syok dan proses iskemik akut di jantung dan otak menunjukkan kemungkinan berikut:
- penghambatan reaksi awal (total dan parsial) kaskade asam arakidonat;
- penghambatan reaksi tertentu sintesis tromboksan;
- blokade reseptor untuk leukotrien dan tromboksan pada trombosit, otot polos dan sel lainnya;
- penggunaan zat yang memodulasi agregasi trombosit, yaitu melemahkan reaksi trombosit terhadap pengaruh faktor pemicu (kolagen, tromboksan A2, leukotrien, dll.).
Penerapan metode koreksi kelainan sifat reologi darah yang tercantum menyediakan solusi tugas taktis utama: melindungi reseptor agregasi dan adhesi trombosit dari efek aktivator atau menekan mekanisme intraseluler sintesis reseptor ini. Penghambatan reaksi awal kaskade asam arakidonat dapat dicapai dengan melindungi reseptor trombosit yang bereaksi terhadap aktivator polimer, menggunakan dekstran molekul rendah, yang molekulnya bersaing dengan fibrin, kolagen, imunoglobulin agregat (IgE) dan komponen sistem komplemen.
Dengan menutupi reseptor pada membran trombosit dan bersaing dengan protein yang tersebar luas pada permukaan eritrosit, dekstran bermolekul rendah menggantikannya dan menghancurkan jembatan antarsel. Hal ini disebabkan oleh fakta bahwa dekstran, yang membungkus endotelium vaskular dan permukaan elemen sel darah, meningkatkan muatan negatifnya, sehingga meningkatkan sifat antiagregasi.
Dekstrans
Dekstran dengan berat molekul rendah mengurangi agregasi trombosit yang diinduksi kolagen dan ADP, serta efek pengaktifan trombin pada trombosit, menghambat pertumbuhan trombus trombosit putih awal, meningkatkan aliran darah, mengurangi peningkatan kandungan fibrinogen plasma pascaoperasi, dan mengubah struktur dan stabilitas fibrin.
Infus dekstran intravena pada trauma dan syok tidak hanya mengurangi agregasi dan adhesi trombosit, tetapi juga memobilisasi heparin endogen, sehingga mendorong pembentukan bekuan darah yang longgar dan sulit ditarik, yang mudah dilisiskan oleh fibrinolitik. Aktivitas antitrombin dekstran molekul rendah dikaitkan dengan efek spesifiknya pada struktur dan fungsi faktor VIII pembekuan darah. Faktor VIII (globulin antihemofilik), molekul besar dengan struktur dan fungsi yang kompleks, terlibat dalam agregasi trombosit dan stabilitas bekuan yang dihasilkan. Dekstran mengganggu aksi faktor VIII, sehingga memperlambat agregasi trombosit dan mengurangi stabilitas bekuan.
Dekstran dengan berat molekul rendah bukanlah antikoagulan sejati dan efek korektifnya pada gangguan hemorheologi terutama dikaitkan dengan hemodilusi, pengisian kembali volume plasma yang bersirkulasi, dan perbaikan aliran darah dalam sistem mikrosirkulasi.
Kemampuan dekstran untuk memperbaiki aliran darah pada gangguan hemodinamik (syok, kehilangan darah) disebabkan oleh berbagai faktor. Terjadinya konsentrasi polimer sementara yang tinggi dalam darah tidak hanya menyebabkan "hemodilusi langsung", tetapi juga menciptakan kondisi untuk aliran cairan ke dalam aliran darah dari ruang interstisial dan penyeimbangan efek osmotik dekstran selanjutnya. Sebagai akibat dari hemodilusi, viskositas darah menurun, aliran vena ke jantung meningkat, dan curah jantung meningkat. Bersamaan dengan efek ini, dekstran membentuk kompleks dengan fibrinogen dan memiliki efek antilipemik.
Dengan demikian, aksi antiagregasi dan efek hemodinamik dekstran molekul rendah membantu mengurangi viskositas darah, yang terutama penting pada laju geser rendah. Disagregasi sel darah meningkatkan aliran darah sistemik dan mikrosirkulasi, terutama di bagian vena, di mana gradien kecepatan paling rendah. Penggunaan larutan dekstran molekul rendah dalam berbagai jenis syok, selama perawatan bedah cedera dan konsekuensinya, dan kemudian dalam periode pascaoperasi membantu mencegah hiperkoagulasi dan mengurangi kemungkinan proses trombotik dan emboli.
Namun, perlu dicatat bahwa dalam beberapa kasus, infus larutan dekstran disertai dengan reaksi anafilaksis dan alergi (berbahaya jika terjadi sensitisasi dan syok anafilaksis). Hal ini disebabkan oleh fakta bahwa dekstran, yang memiliki berat molekul besar dan banyak rantai samping, dapat bertindak sebagai antigen. Oleh karena itu, untuk menetapkan sensitivitas individu, disarankan untuk memberikan terlebih dahulu secara intravena hingga 20 ml larutan dekstran molekul rendah sebagai hapten (larutan 15%, berat molekul 1000) dan melakukan infus pengganti plasma sebelum pengenalan anestesi.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Penghambat trombin
Perlindungan farmakologis reseptor trombosit yang berinteraksi dengan aktivator trombosit juga dapat dicapai dengan menggunakan agen yang bersaing dengan aktivator trombosit nonpolimerik atau menghambatnya. Agen tersebut meliputi inhibitor trombin (heparin dan hirudin, sejumlah inhibitor sintetis, antagonis adrenalin), penghambat reseptor alfa (fentolamin, dihidroergotamin), antagonis ADP (dipiridamol, adenosin dan analog strukturalnya, fosfokreatin), antagonis serotonin (metisergida). Hanya beberapa agen yang tercantum yang benar-benar digunakan untuk pencegahan dan terapi syok dari berbagai asal.
Perlindungan mekanisme intraseluler sintesis reseptor protein yang bereaksi dengan aktivator agregasi dan adhesi trombosit, dan penghambatan proses sintesis tromboksan dimungkinkan dengan obat-obatan dari berbagai kelompok:
- penginduksi dan penstabil cATP, prostasiklin dan prostaglandin PgE2;
- penghambat fosfolipase dan fosfodiesterase.
Pengembangan intensif agen antiplatelet khusus baru-baru ini dimulai dan belum membuahkan hasil yang dapat diandalkan. Saat ini, dalam praktik klinis, selain larutan dekstran, agen antiplatelet seperti asam asetilsalisilat, indometasin, dipiradamol, sulfinpirazon (persantin), prostasiklin (eikoprostenon), dan heparin banyak digunakan untuk mencegah pembentukan trombus trombosit putih.
Obat antiinflamasi nonsteroid
Telah ditetapkan bahwa efek farmakologis obat antiinflamasi nonsteroid - asam asetilsalisilat dan indometasin - disebabkan oleh efeknya pada metabolisme eikosanoid (tromboksan dan prostaglandin). Hampir semua obat dalam kelompok ini menghambat kompleks enzim yang dikenal sebagai prostaglandin sintetase, sehingga memberikan efek spesifik dan antiagregan.
Asam asetilsalisilat diserap sangat cepat setelah pemberian oral. Produk hidrolisisnya, asam salisilat, menyebabkan penghambatan siklooksigenase trombosit, yang mengganggu konversi asam arakidonat menjadi prostaglandin O2 dan, akhirnya, tromboksan A2. Asam asetilsalisilat menghambat agregasi yang diinduksi oleh kolagen, ADP, adrenalin dan serotonin. Meskipun GG0 5-nya adalah 15 menit, efek antiagregan berlangsung selama beberapa hari, yang tampaknya dijelaskan oleh penghambatan ireversibel reaksi sintesis prostaglandin dan penekanan fungsi agregasi trombosit sepanjang hidup mereka (6-10 hari). Bersamaan dengan penghambatan siklooksigenase trombosit, asam asetilsalisilat dalam dosis tinggi menghambat siklooksigenase dinding pembuluh darah dan bersamaan dengan penekanan sintesis tromboksan A2 menghambat sintesis prostasiklin dalam sel endotel. Oleh karena itu, asam asetilsalisilat harus diresepkan sebagai antiagregan dalam dosis kecil (3000-5000 mg/hari), yang terutama menghambat agregasi trombosit.
Mengingat bahwa asam asetilsalisilat menghambat siklooksigenase trombosit selama beberapa hari, dan siklooksigenase endotel - tidak lebih dari sehari, maka adalah rasional untuk meresepkan obat tidak setiap hari, tetapi setiap 3-4 hari. Pemilihan dosis asam asetilsalisilat yang optimal untuk pasien harus dilakukan secara individual, karena ada sensitivitas pasien yang berbeda terhadap efek antiplatelet obat tersebut. Pada pasien reaktif, asam asetilsalisilat dalam dosis 0,5 g menghambat agregasi trombosit hingga 40-50%, pada pasien hiperreaktif - sepenuhnya atau hingga 80-90%, dan untuk pasien reaktif, tidak adanya efek antiplatelet merupakan karakteristik saat mengonsumsi dosis obat yang sama.
Inhibitor tromboksan sintetase selektif adalah imidazol dan analognya, yang tidak menghambat siklooksigenase. Dipiridamol, yang digunakan dalam praktik klinis dalam pengobatan penyakit jantung iskemik kronis sebagai dilator koroner, seperti imidazol secara selektif menghambat tromboksan sintetase, mencegah sintesis tromboksan A2. Obat dan analognya diyakini juga menghambat fosfodiesterase trombosit, sehingga meningkatkan konsentrasi cAMP dalam trombosit. Bersamaan dengan ini, dipiridamol menghambat aktivitas adenosin deaminase dan penyerapan adenosin oleh trombosit, menghambat penyerapan serotonin oleh trombosit dan agregasinya yang diinduksi oleh adrenalin dan kolagen. Ada laporan tentang aktivitas antiplatelet obat yang lemah dan kemampuannya dalam dosis kecil untuk meningkatkan agregasi trombosit. Efek antiplatelet yang paling andal dapat dicapai dengan kombinasi dipiridamol dan asam asetilsalisilat.
Obat Heparin
Di antara agen antitrombotik, salah satu pengatur paling efektif dari keadaan agregat darah adalah heparin, terutama bila digunakan lebih awal. Heparin memiliki muatan negatif yang tinggi dan mampu berinteraksi dengan ion dan molekul besar dan kecil (enzim, hormon, amina biogenik, protein plasma, dll.), sehingga spektrum aksi biologisnya cukup luas. Obat ini memiliki efek antitrombin, antitromboplastin dan antiprotrombin, mencegah konversi fibrinogen menjadi fibrin, menekan retraksi bekuan darah, dan meningkatkan fibrinolisis.
Mekanisme kerja antikoagulan heparin cukup kompleks. Kini telah ditetapkan bahwa efek antikoagulan heparin dikaitkan dengan peningkatan kerja antitrombin III dan peningkatan kemampuan kompleks heparin-antitrombin III untuk menonaktifkan sebagian besar protease serin sistem pembekuan darah dengan cepat. Dalam efek antitrombotik heparin, kemampuannya untuk meningkatkan dan mempertahankan potensi elektronegatif yang tinggi dari intima vaskular, mencegah adhesi trombosit dan pembentukan mikrotrombus trombosit, sangatlah penting. Heparin paling aktif menekan pembentukan trombus di vena, mencegah pembentukan trombus lokal dan koagulasi intravaskular diseminata.
Prostasiklin dan analog stabilnya
Di antara agen antiplatelet, penghambat agregasi yang paling kuat adalah prostasiklin dan analognya yang stabil. Efek antiplatelet prostasiklin disebabkan oleh stimulasi adenilat siklase dan, sebagai akibatnya, peningkatan konsentrasi cAMP dalam trombosit, penurunan kandungan tromboksan, penurunan kandungan tromboksan A2 dan blokade reseptornya. Prostasiklin tidak stabil dan cepat terhidrolisis menjadi produk yang tidak aktif, sehingga diberikan secara intravena melalui infus dengan kecepatan 2 hingga 20 ng / kg per menit selama 30-60 menit hingga 6 kali sehari.
Prostasiklin, bersama dengan efek antiagregasi yang kuat, memiliki efek vasodilator dan bronkodilator yang kuat. Obat ini melebarkan pembuluh darah otak, jantung, ginjal, otot rangka, dan pembuluh darah mesenterika. Di bawah pengaruh prostasiklin, aliran darah koroner meningkat, pasokan energi miokardium meningkat, dan kebutuhannya akan oksigen menurun. Meskipun tidak stabil dalam tubuh, efek klinis yang menguntungkan dapat bertahan selama beberapa minggu dan bahkan berbulan-bulan. Mekanisme kerja yang berkepanjangan tersebut belum jelas.
Prostasiklin adalah obat dengan toksisitas rendah, tetapi penggunaannya dapat menimbulkan efek samping: muka memerah, sakit kepala, tekanan darah menurun, sakit perut, anoreksia. Bersama dengan prostasiklin, analog sintetisnya yang stabil (iloprost, dll.) merupakan penghambat agregasi trombosit yang menjanjikan.
Obat yang meningkatkan kekentalan darah
Gangguan pada sifat reologi darah selama trauma dan syok disebabkan tidak hanya oleh perubahan aktivitas fungsional trombosit, tetapi juga oleh peningkatan viskositas darah. Viskositas struktural darah sebagai sistem terdispersi dinamis yang kompleks sebagian besar ditentukan oleh viskositas plasma dan kemampuan eritrosit untuk berubah bentuk. Viskositas plasma terutama bergantung pada konsentrasi protein dalam darah. Protein dengan berat molekul kecil, seperti albumin, memiliki sedikit efek pada viskositas plasma, sedangkan protein dengan molekul besar (fibrinogen, alfa- dan gamma-globulin, makromolekul lainnya) meningkatkannya secara signifikan.
Pada laju geser rendah, penyerapan fibrinogen dan globulin pada permukaan eritrosit menyebabkan terbentuknya jembatan antara sel-sel yang berdekatan dan terbentuknya agregat dari eritrosit. Laju pembentukan agregat merupakan proses biofisika yang kompleks dan tidak hanya bergantung pada besarnya geseran, tetapi juga pada sifat elektrokinetik eritrosit, konsentrasi, massa dan kapasitas penyerapan makromolekul-agregator, pada bentuk dan plastisitas eritrosit.
Mempertahankan bentuk dan sifat mekanis membran eritrosit memerlukan pengeluaran energi yang signifikan. Dipercayai bahwa energi yang dihasilkan dalam eritrosit selama glikolisis dihabiskan untuk fosforilasi spektrin, yang mengakibatkan perubahan pada struktur sekunder protein dan interaksi dengan komponen tetangga membran bagian dalam. Interaksi antara protein struktural membran, spektrin dan aktin, memainkan peran penting dalam pembentukan sifat mekanis membran eritrosit, dalam mempertahankan luas permukaan eritrosit yang konstan dan ketebalannya di bawah deformasi apa pun.
Dalam kasus gangguan hemodinamik sistemik dan aliran darah organ, peningkatan kekakuan membran eritrosit dan pembentukan agregat eritrosit menyebabkan penurunan laju aliran eritrosit melalui kapiler, sehingga mengganggu fungsi transportasi gas darah. Oleh karena itu, koreksi gangguan sifat reologi darah pada syok harus mencakup, bersama dengan pencegahan agregasi eritrosit, normalisasi viskositas plasma dan darah, agregasi dan deformasi eritrosit.
Selain dekstran molekul rendah, larutan albumin merupakan salah satu cara efektif untuk meningkatkan stabilitas suspensi darah. Pada periode akhir syok, agregasi eritrosit umum terjadi dengan latar belakang penurunan konsentrasi albumin dalam plasma darah dan peningkatan konsentrasi fibrinogen dan globulin, terutama fraksi alfa2, lipoprotein dan lipid. Dalam kondisi ini, efek reologi albumin disebabkan oleh dua faktor utama: hemodilusi dan normalisasi rasio antara protein mikro dan makroglobular dalam plasma. Pada saat yang sama, albumin mengikat asam bebas, yang labilisasinya selama trauma dan syok merangsang agregasi struktur seluler darah dan koagulasi intravaskular dan dapat menyebabkan emboli lemak.
Tindakan anti-syok yang ditujukan untuk mengisi kembali volume darah yang bersirkulasi, menghilangkan hipoksia jaringan dan asidosis metabolik, berkontribusi pada normalisasi elastisitas membran eritrosit, karena hipoksia dan asidosis secara signifikan mengurangi deformabilitas eritrosit. Peningkatan kekakuan membran eritrosit dalam syok mungkin terkait dengan penghambatan sintesis ATP dalam eritrosit. Pada gilirannya, penurunan konsentrasi ATP berkontribusi pada peningkatan konsentrasi Ca2+ dalam eritrosit, yang, dengan mengikat protein membran, meningkatkan kekakuan membran.
Salah satu obat farmakologis yang dapat meningkatkan kandungan ATP dalam eritrosit dan elastisitas membran eritrosit adalah Trental (pentoxifylline) yang digunakan dalam praktik klinis untuk mengobati gangguan iskemik.
Selain mengurangi kekakuan membran eritrosit, Trental menyebabkan vasodilatasi, meningkatkan oksigenasi jaringan, menghambat aktivitas fosfodiesterase dalam jaringan, meningkatkan konsentrasi cAMP dan menghambat agregasi trombosit.
Di antara agen farmakologis lain yang menjaga elastisitas membran eritrosit, perlu diperhatikan antagonis Ca2+, yang membatasi aliran ion ke dalam eritrosit (flunarizine, nifedipine, dll.).
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Perhatian!
Untuk menyederhanakan persepsi informasi, instruksi ini untuk penggunaan obat "Obat-obatan yang mencegah trombosis dan meningkatkan reologi darah" diterjemahkan dan disajikan dalam bentuk khusus berdasarkan instruksi resmi untuk penggunaan medis obat tersebut. Sebelum digunakan baca anotasi yang datang langsung ke obat.
Deskripsi disediakan untuk tujuan informasi dan bukan panduan untuk penyembuhan diri. Kebutuhan akan obat ini, tujuan dari rejimen pengobatan, metode dan dosis obat ditentukan sendiri oleh dokter yang merawat. Pengobatan sendiri berbahaya bagi kesehatan Anda.

