Ahli medis artikel
Publikasi baru
Osteochondropathy
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
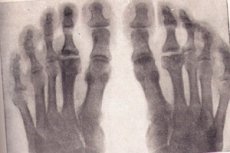
Sekelompok penyakit dengan perjalanan siklus panjang, gangguan nutrisi jaringan tulang dan nekrosis aseptik berikutnya adalah osteochondropati.
Patologi ini bersifat distrofik dan berkaitan erat dengan faktor genetik. Menurut klasifikasi penyakit internasional ICD 10, penyakit ini termasuk dalam kelompok XIII Penyakit sistem muskuloskeletal dan jaringan ikat (M00-M99):
M80-M94 Osteopati dan kondropati:
- M80-M85 Gangguan kepadatan dan struktur tulang.
- M86-M90 Osteopati lainnya.
- M91-M94 Kondropati.
Berdasarkan manifestasi radiologis dan tanda klinis sekunder, penyakit ini dikaitkan dengan resorpsi dan penggantian area tulang yang rusak. Osteochondronecrosis aseptik ditandai dengan perubahan siklus dari proses berikut:
- Nekrosis tulang non-inflamasi (aseptik).
- Fraktur patologis pada area yang terkena.
- Resorpsi dan penolakan bagian tulang yang nekrotik.
- Memperbaiki kerusakan.
Jika tulang rawan artikular terlibat dalam proses patologis, ada risiko tinggi terganggunya fungsinya. Penyakit ini ditandai dengan perjalanan penyakit yang panjang dan kronis. Dengan pengobatan yang tepat waktu dan memadai, hasilnya akan baik.
Epidemiologi
Menurut statistik medis, banyak penyakit pada sistem muskuloskeletal dikaitkan dengan pelanggaran struktur dan kepadatan tulang dan paling sering ditemukan pada orang lanjut usia. Namun, dengan osteochondropathy, semuanya sebaliknya, penyakit ini memanifestasikan dirinya selama periode pertumbuhan aktif tubuh. Penyakit ini didiagnosis terutama pada pasien berusia 10-18 tahun dengan tubuh atletis. Pada saat yang sama, sebagian besar pasien adalah pria muda.
Area kerusakan utama adalah tulang dan sendi yang mengalami peningkatan beban otot dan mikrotrauma: lutut, sendi pinggul, kaki. Pada pasien dewasa dengan lesi sendi degeneratif, didiagnosis osteoartrosis, yang memiliki gambaran klinis serupa dengan nekrosis aseptik.
Penyebab osteochondropathies
Hingga saat ini, penyebab pasti perkembangan lesi degeneratif-nekrotik pada bagian tulang tertentu belum diketahui. Penelitian menunjukkan bahwa osteochondropathy dikaitkan dengan faktor-faktor berikut:
- Kecenderungan turun-temurun.
- Ketidakseimbangan hormon.
- Penyakit endokrin.
- Gangguan metabolisme.
- Sering terjadi cedera dan mikrotrauma.
- Penyakit menular.
- Pola makan tidak seimbang.
- Pelanggaran interaksi antara jaringan tulang dan pembuluh darah.
- Gangguan trofisme saraf dan pengaturan aliran darah.
- Anggota tubuh dan tulang belakang berada dalam posisi yang tidak alami dalam jangka waktu lama.
- Atrofi otot paha.
- Penggunaan kelompok obat tertentu dalam jangka panjang.
Selama proses diagnostik, semua alasan di atas diperhitungkan, dan pengobatan ditujukan untuk mencegahnya di masa mendatang.
 [ 5 ]
[ 5 ]
Faktor risiko
Ada sejumlah faktor yang secara signifikan meningkatkan risiko gangguan nutrisi tulang:
- Masa kanak-kanak dan remaja.
- Mengembangkan massa otot.
- Kegemukan.
- Jenis kelamin laki-laki.
- Faktor genetik.
- Patologi endokrin.
- Malnutrisi.
- Gangguan metabolisme vitamin dan kalsium.
- Tenaga fisik berlebihan, cedera.
- Penyakit jaringan ikat sistemik.
- Penggunaan kortikosteroid.
- Gangguan neutrofik.
- Perubahan terkait usia.
- Anomali kongenital dalam perkembangan organ dan sistem.
- Sepatu yang dipilih salah.
Semakin banyak kombinasi faktor-faktor di atas, semakin tinggi risiko timbulnya osteochondropathy.
 [ 6 ]
[ 6 ]
Patogenesis
Mekanisme perkembangan kerusakan tulang dan sendi belum sepenuhnya dipahami. Patogenesis osteochondropathy dikaitkan dengan aktivitas fisik yang berlebihan dan cedera. Ada juga sejumlah faktor predisposisi lain yang mungkin terkait dengan perkembangan penyakit ini:
- Sindrom metabolik (gangguan metabolisme zat-zat esensial).
- Ketidakseimbangan hormon karena patologi endokrin.
- Penyakit kelenjar pituitari, kelenjar tiroid, ovarium, kelenjar adrenal.
- Berbagai penyakit menular.
- Kekurangan magnesium, kalsium dan zat berguna lainnya dalam tubuh.
- Gangguan suplai darah ke jaringan tulang.
- Obesitas pada tahap apa pun.
- Aktivitas olahraga profesional dan sering terjadi mikrotrauma.
Proses degeneratif-distrofik pada tulang berkaitan erat dengan faktor keturunan. Jika salah satu orang tua menderita kerusakan tulang dan sendi, maka di bawah pengaruh faktor-faktor di atas, anak dapat mewarisi masalah ini.
Gejala osteochondropathies
Ada beberapa jenis osteochondropathy, yang masing-masing memiliki gejalanya sendiri.
Mari kita lihat gejala patologi yang paling umum:
- Kerusakan sendi pinggul:
- Pasien berusia 4-9 tahun.
- Pergerakan terbatas pada sendi.
- Atrofi otot di tungkai bawah dan paha.
- Lesi pada kepala femoralis.
- Nyeri hebat pada area cedera.
- Nyeri pada lutut.
- Pemendekan anggota tubuh yang terkena sebanyak 1-2 cm.
- Tibia tuberosa:
- Pasien berusia 12-15 tahun, laki-laki.
- Pembengkakan pada area yang terkena.
- Rasa nyeri bertambah saat gerakan intens.
- Disfungsi sendi.
- Tulang metatarsal:
- Usia pasien masa kanak-kanak.
- Nyeri sistemik pada area yang terkena.
- Pembengkakan dan kemerahan pada kulit di bagian belakang kaki.
- Keterbatasan fungsi motorik.
- Pemendekan jari ke-2 dan ke-3 pada anggota tubuh yang terkena.
- Lesi pada tulang belakang dan vertebra:
- Kifosis pada tulang belakang bagian tengah toraks dan bagian toraks bawah.
- Rasa tidak nyaman di punggung.
- Neuralgia intervertebralis.
- Kelelahan punggung yang cepat.
- Deformasi segmen yang terpengaruh.
Lokalisasi sindrom nyeri bergantung sepenuhnya pada area yang terkena, dan tingkat keparahan nyeri bergantung pada tingkat keparahan proses patologis. Dalam semua kasus, ketidaknyamanan meningkat dengan aktivitas fisik, yang menyebabkan sejumlah gejala tambahan.
Ada sejumlah gejala yang menunjukkan perkembangan nekrosis aseptik. Tanda-tanda pertama penyakit ini meliputi:
- Aktivitas fisik menyebabkan rasa nyeri pada area yang terkena bertambah parah.
- Pembengkakan pada jaringan yang terkena.
- Sendi berderak saat bergerak.
- Fungsi motorik terbatas dan pincang.
- Perubahan struktur dan atrofi otot.
Tidak dapat diterima untuk mengabaikan tanda-tanda yang disebutkan di atas. Tanpa perawatan medis yang tepat waktu, tanda-tanda tersebut akan berkembang dengan cepat, menyebabkan nyeri akut dan komplikasi.
Tahapan
Penyakit degeneratif nekrotik pada bagian tulang tertentu memiliki beberapa stadium, yang masing-masing memiliki gejala tertentu:
- Nekrosis jaringan tulang – nyeri ringan muncul di area yang terkena dengan gangguan fungsi anggota tubuh. Kelenjar getah bening regional normal, palpasi tidak menunjukkan apa pun. Tidak ada perubahan radiografi. Kondisi ini berlangsung dari beberapa bulan hingga enam bulan.
- Fraktur kompresi – tulang melorot dan area yang rusak saling menempel. Pada sinar-X, terdapat penggelapan homogen pada area yang terkena dan tidak adanya pola struktural. Tahap ini berlangsung selama 2 hingga 6 bulan atau lebih.
- Fragmentasi adalah resorpsi area tulang yang mati. Area yang terkena akan digantikan oleh jaringan granulasi dan osteoklas. Sinar-X menunjukkan penurunan tinggi tulang, serta fragmentasi area yang terkena dengan zona gelap dan terang yang bergantian. Durasinya berkisar antara enam bulan hingga 2-4 tahun.
- Pemulihan – pemulihan bentuk dan struktur tulang secara bertahap. Berlangsung dari beberapa bulan hingga beberapa tahun.
Durasi semua tahap adalah 2-4 tahun. Jika penyakit ini dibiarkan tanpa bantuan medis, proses pemulihan akan berlanjut dengan deformasi residual, yang mengarah pada perkembangan artrosis deformasi.
Formulir
Nekrosis aseptik dapat terjadi pada bagian spons tulang mana pun. Kondisi patologis ini terbagi menjadi beberapa jenis, yang masing-masing memiliki karakteristik perjalanan dan pengobatannya sendiri.
- Tulang tubular (epifisis):
- Kepala femoralis - penyakit Legg-Calve-Perthes.
- Kepala tulang metatarsal I-III, ujung sternum klavikula, jari-jari – penyakit Keller II.
- Tulang tubular pendek:
- Tulang navicular kaki - penyakit Köhler I.
- Tulang bulan sabit di tangan - penyakit Kienbock.
- Tulang karpal skafoid - Penyakit Preiser.
- Badan tulang belakang - Penyakit Calve.
- Apofisis:
- Tuberositas tibialis - penyakit Osgood-Schlatter.
- Tuberositas kalkaneus - penyakit Haglund-Schinz.
- Cincin apofisis vertebra - penyakit Scheuermann-Mau.
- Permukaan sendi - penyakit Koenig.
Osteochondronecrosis aseptik juga dibagi menjadi osteochondronecrosis yang diobati dengan obat-obatan dan osteochondronecrosis yang memerlukan intervensi bedah. Osteochondronecrosis aseptik meliputi:
- Penyakit Koenig (kondilus femoralis).
- Penyakit Diaz (talus).
- Penyakit Legg-Calve-Perthes (kepala femur).
- Penyakit Larsen (kutub bawah patela).
- Penyakit Leuven (permukaan artikular patela).
Jenis kondisi patologis menentukan metode pengobatan dan prognosis pemulihan.
Proses degeneratif-distrofik pada tulang memiliki beberapa tahap. Setiap tahap memiliki variasi dan ciri khasnya sendiri.
Mari kita lihat lebih dekat klasifikasi osteochondropathy:
- Gangguan distrofik dan nekrotik pada tulang tubular (epifisis). Kategori ini meliputi:
- Kepala tulang metatarsal.
- Tulang selangka (bagian tulang di tulang belakang toraks).
- Falang jari-jari anggota tubuh bagian atas.
- Lesi pada tulang tubular pendek:
- Tulang navicular pada kaki.
- Tulang bulan sabit pada tangan.
- Tulang skafoid pada pergelangan tangan.
- Badan vertebral.
- Proses patologis di apofisis:
- Tuberositas tibia.
- Tuberkel tumit.
- Cincin apofisis tulang belakang.
- Kerusakan pada permukaan sendi paku dan sendi superfisial:
- Sendi siku.
- Pergelangan kaki.
- Sendi lutut.
Dalam kebanyakan kasus, penyakit nekrotik degeneratif terjadi pada anak-anak dan remaja, yang memengaruhi tulang dan sendi. Semua bentuk penyakit ini ditandai dengan perjalanan penyakit kronis yang jinak dengan hasil yang baik.
Osteokondropati Leuven
Lesi permukaan artikular patela merupakan penyakit degeneratif-nekrotik Leuven. Penyakit ini disebabkan oleh nekrosis aseptik pada patela dan kerusakan tulang rawan. Patologi ini terjadi pada pasien berusia 12-14 tahun dan bersifat unilateral. Penyakit ini berkembang karena mikrotrauma kronis di area patela, dislokasi, dan gangguan biomekanik otot quadriceps.
Gejalanya berupa nyeri sedang yang muncul secara berkala pada sendi lutut. Kemunculannya tidak selalu terkait dengan aktivitas fisik. Sementara itu, gerakan pada sendi tidak menimbulkan rasa sakit dan sepenuhnya terpelihara.
Diagnostik terdiri dari pengumpulan anamnesis, serangkaian metode laboratorium dan instrumental. Yang paling informatif meliputi CT, MRI, dan radiografi. Artroskopi dilakukan untuk menetapkan diagnosis akhir. Perawatannya konservatif. Dokter meresepkan pengobatan, fisioterapi, dan terapi latihan. Dengan perawatan yang tepat waktu, penyakit ini memiliki prognosis yang baik.
Komplikasi dan konsekuensinya
Di antara kemungkinan komplikasi dan akibat osteochondropathy, pasien paling sering mengalami masalah berikut:
- Disfungsi sendi.
- Modifikasi struktur tulang.
- Keterbatasan pada sendi anggota tubuh yang cedera.
- Proses distrofik pada persendian.
- Penghancuran jaringan tulang secara lambat.
Untuk mencegah komplikasi, Anda harus mencari pertolongan medis tepat waktu dan sepenuhnya mematuhi resep medis.
Diagnostik osteochondropathies
Jika diduga adanya penyakit degeneratif-nekrotik pada bagian tulang tertentu, dilakukan serangkaian metode laboratorium dan instrumental, serta pendekatan diferensial.
Diagnosis osteochondropathy dimulai dengan anamnesis dan pemeriksaan gambaran klinis. Tes darah dan tes rematik kemudian diresepkan. Perhatian khusus diberikan pada radiografi.
Pada tahap awal penyakit, gambaran sinar-X tidak terlalu informatif, sehingga MRI dan CT dilakukan untuk mendeteksi perubahan sekecil apa pun pada struktur tulang. Pemeriksaan diagnostik juga diindikasikan selama perawatan untuk menentukan efektivitasnya.
Tes
Diagnostik laboratorium pada nekrosis aseptik diperlukan untuk menentukan kadar mineral dalam darah, penanda pembentukan tulang dan resorpsi tulang dalam cairan biologis. Tes darah dan urine umum tidak informatif dalam proses degeneratif pada tulang, tetapi dilakukan untuk menilai kondisi umum tubuh dan mengidentifikasi proses inflamasi.
- Analisis untuk menentukan mineral dalam darah.
- Kalsium merupakan komponen utama tulang dan berperan dalam pembentukan kerangka. Normalnya dalam darah vena adalah 2,15-2,65 mmol/l. Jika nilainya di bawah normal, kekurangan mineral tersebut dikompensasi dengan pencucian dari tulang. Hal ini menyebabkan kerusakan tulang secara bertahap dan tidak tercermin dalam kesehatan tubuh yang tampak.
- Fosfor dan magnesium berinteraksi dengan kalsium, meningkatkan penetrasinya ke dalam jaringan tulang. Dengan meningkatnya nilai fosfor, kalsium akan dikeluarkan dari tubuh. Rasio kalsium dan fosfor yang normal adalah 2:1. Norma fosfor dalam darah adalah 0,81 hingga 1,45 mmol/l, norma magnesium adalah 0,73 hingga 1,2 mmol/l. Jika terdapat kelainan pada zona pertumbuhan tulang spons, nilainya dapat menurun atau tetap dalam kisaran normal.
- Indikator biokimia kerusakan jaringan tulang
Protein kolagen, yang memberikan kekuatan dan elastisitas pada jaringan tulang, merupakan bahan utama zat interoseus, yang terletak di antara lempeng tulang. Saat tulang rusak, protein, seperti kolagen, hancur, terurai menjadi beberapa penanda. Zat-zat tersebut masuk ke dalam darah dan dikeluarkan tanpa perubahan dalam urin.
Penanda utama nekrosis aseptik meliputi: deoksipiridonolina (DPID), piridinolina, dan Cross-Laps. Yang terakhir adalah 8 asam amino yang membentuk kolagen dan terlibat dalam pembentukan protein.
Selama diagnostik, indikator peningkatan pembentukan tulang dianalisis. Yang paling informatif adalah osteocalcin. Zat ini diproduksi oleh osteoblas selama pembentukan jaringan tulang dan sebagian menembus ke dalam aliran darah sistemik. Ketika tulang rusak, kadarnya meningkat.
 [ 19 ]
[ 19 ]
Diagnostik instrumental
Komponen diagnostik wajib dalam kasus dugaan osteochondropathy adalah serangkaian pemeriksaan instrumental. Metode perangkat keras memiliki sejumlah indikasi untuk penerapannya:
- Cedera baru-baru ini.
- Nyeri akut, kronis yang menjalar ke bagian tubuh lainnya.
- Memantau efektivitas pengobatan.
- Mempersiapkan operasi.
- Penilaian kondisi tulang dan pembuluh darah.
- Radiografi – memberikan gambaran umum tentang kondisi tulang yang terkena. Tidak menunjukkan gangguan peredaran darah. Biasanya, gambar diambil dalam beberapa proyeksi untuk analisis yang lebih akurat.
- Tomografi komputer adalah studi lapis demi lapis tulang dan jaringan lunak. Tomografi komputer menentukan struktur tulang yang terkena dan kondisi pembuluh darah menggunakan zat kontras.
- Pencitraan resonansi magnetik – mengungkap perubahan patologis pada tahap awal. Gelombang elektromagnetik digunakan untuk memvisualisasikan area yang terkena.
- Skintigrafi – mendeteksi proses abnormal pada tulang pada tahap awal, sebelum muncul pada sinar-X. Paling sering digunakan sebagai metode tambahan untuk MRI atau CT. Jarang digunakan dalam praktik pediatrik.
- Artroskopi – memungkinkan Anda menilai kondisi sendi lutut seakurat mungkin dan mengembangkan taktik perawatan lebih lanjut. Menggabungkan fungsi diagnostik dan terapeutik. Paling sering digunakan untuk mendiagnosis penyakit Koenig, yaitu kerusakan pada kondilus femoralis.
Osteochondropathy pada sinar-X
Radiografi merupakan standar pemeriksaan terbaik bila diduga terjadi penyakit tulang degeneratif-nekrotik. Mari kita perhatikan tanda-tanda utama osteokondropati di lokasi mana pun pada radiografi:
- Nekrosis tulang spons dan sumsum tulang. Tulang rawan artikular tidak mengalami nekrosis.
- Fraktur patologis – jaringan tulang nekrotik tidak berfungsi, trabekula dari substansi spons tidak dapat menahan beban yang diberikan padanya. Sinar-X menunjukkan tanda-tanda deformasi tulang, pemendekan, pemadatan. Tahap ini berlangsung sekitar enam bulan.
- Tahap resorpsi massa nekrotik melalui lisis. Pada radiografi, massa nekrotik dikelilingi oleh osteoklas. Epifisis memiliki struktur yang tidak seragam, tanda-tanda perdarahan dengan kalsifikasi berikutnya, perubahan kistik mungkin terjadi.
- Pada tahap perbaikan, yaitu pemulihan struktur tulang, radiografi menunjukkan area pencerahan pada jaringan tulang yang baru terbentuk yang disebabkan oleh perubahan kistik.
Untuk menentukan stadium penyakit, hasil radiografi dibandingkan dengan gejala klinis penyakit.
Perbedaan diagnosa
Saat membuat diagnosis akhir, osteochondropathy dibedakan dari penyakit lain dengan gejala serupa. Kompleks gejala penyakit ini dibandingkan dengan patologi berikut:
- Artrosis yang menyebabkan deformasi.
- Tuberkulosis tulang.
- Radang sendi.
- Aterosklerosis.
- Perubahan degeneratif-proliferatif pada tulang.
- Pertumbuhan baru.
- Penyakit menular dan inflamasi.
- Sindrom kompresi dan penjepitan saraf tepi.
Saat melakukan diagnostik diferensial, serangkaian pemeriksaan laboratorium dan instrumental dianalisis, dan tahap nekrosis aseptik juga ditentukan.
Pengobatan osteochondropathies
Berdasarkan hasil diagnosa, dokter ortopedi menyusun rencana perawatan untuk nekrosis aseptik. Pertama-tama, pasien diberi resep obat-obatan, yang meliputi obat-obatan berikut:
- Obat penghilang rasa sakit.
- Obat antiinflamasi nonsteroid.
- Untuk meningkatkan sirkulasi darah.
- Vitamin kompleks.
Pencegahan
Pencegahan gangguan pada zona pertumbuhan tulang spons terdiri dari serangkaian metode yang ditujukan untuk memperkuat tubuh secara umum, meningkatkan sifat perlindungan sistem kekebalan tubuh, dan memasok unsur mikro dan makro yang bermanfaat.
Pencegahan osteochondropathy terdiri dari rekomendasi berikut:
- Aktivitas fisik yang seimbang untuk menciptakan dan memperkuat korset otot.
- Batasi peningkatan aktivitas fisik.
- Menghindari cedera.
- Nutrisi rasional.
- Mengonsumsi vitamin dan mineral kompleks.
- Pengobatan tepat waktu terhadap penyakit virus, penyakit menular, dan penyakit tubuh lainnya.
- Mengenakan sepatu yang pas dan bersol ortopedi.
- Pemeriksaan rutin dengan dokter Anda.
Tindakan pencegahan juga mencakup pemijatan rutin pada anggota tubuh dan bagian tubuh lainnya. Saat pertama kali merasakan nyeri pada tulang dan sendi, sebaiknya segera mencari pertolongan medis untuk mendiagnosis penyebab kondisi nyeri tersebut dan menghilangkannya.
Ramalan cuaca
Dengan diagnosis dan pengobatan yang tepat waktu, osteokondropati memiliki prognosis yang baik. Bentuk nekrosis aseptik yang parah sulit diperbaiki, sehingga dapat memberikan hasil yang tidak baik. Prognosis memburuk secara signifikan dengan perkembangan komplikasi penyakit.
Osteochondropathy dan tentara
Penyakit degeneratif nekrotik pada bagian tulang tertentu tidak dikecualikan dari wajib militer. Untuk menghindari wajib militer, perlu menjalani pemeriksaan medis militer, yang akan memastikan adanya gangguan fungsional yang menghalangi wajib militer.
Daftar patologi yang mungkin dilarang untuk dinas militer mencakup penyakit pada sistem rangka dan komplikasinya:
- Kelengkungan tulang belakang bawaan tipe tetap.
- Deformitas dinding dada yang parah dengan kegagalan pernafasan yang parah.
- Kelengkungan tulang belakang yang didapat dengan rotasi ruas tulang belakang.
- Ketidakmampuan untuk mempertahankan posisi tegak karena kelainan rangka.
- Ketidakstabilan segmen tulang belakang.
- Kelemahan otot anggota badan, paresis otot dengan dekompensasi.
- Gangguan fungsi motorik.
Jika terdapat penyakit-penyakit tersebut di atas, wajib militer dikirim untuk menjalani serangkaian pemeriksaan yang akan memastikan perubahan patologis: CT, MRI, X-ray, pemindaian radioisotop. Berdasarkan hasil penelitian dan kesimpulan komisi penasihat medis, wajib militer dibebaskan dari dinas militer karena osteochondropathy atau komplikasinya.

