Ahli medis artikel
Publikasi baru
Sindrom Sheehan
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
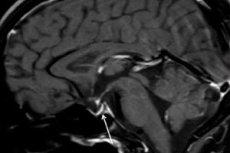
Nekrosis iskemik kelenjar pituitari dan penurunan fungsi yang terus-menerus akibat perdarahan pascapersalinan disebut sindrom Sheehan. Komplikasi langka saat melahirkan ini, disertai dengan kehilangan darah yang mengancam jiwa, juga disebut insufisiensi pituitari pascapersalinan, hipopituitarisme pascapersalinan, cachexia pituitari (diensefalik-pituitari), atau penyakit Simmonds.
Patologi endokrin ini memiliki kode E23.0 menurut ICD-10.
Epidemiologi
Di negara-negara maju, karena tingginya tingkat perawatan kebidanan, sindrom Sheehan jarang terjadi: frekuensinya telah menurun selama 50 tahun dari 10-20 kasus per 100 ribu wanita menjadi 0,5% dari semua kasus hipopituitarisme pada wanita.
Menurut European Society of Endocrinology, beberapa gejala kerusakan ringan pada kelenjar pituitari anterior diamati pada 4% wanita yang kehilangan banyak darah saat melahirkan. Tanda-tanda sedang sindrom Sheehan didiagnosis pada 8%, dan bentuk hipopituitarisme pascapersalinan yang parah ditemukan pada 50% wanita setelah syok hipovolemik.
Basis data internasional dari registri farmakoepidemiologi KIMS (Basis Data Metabolisme Internasional Pfizer) tahun 2012 mencantumkan 1.034 pasien dengan defisiensi hormon pertumbuhan (GH), dan dalam 3,1% kasus pada pasien wanita, penyebab patologi ini adalah sindrom Sheehan.
Hipopituitarisme pascapersalinan merupakan ancaman serius bagi wanita di negara-negara terbelakang dan berkembang. Misalnya, di India, prevalensi sindrom Sheehan diperkirakan sebesar 2,7-3,9% di antara wanita yang telah melahirkan di atas usia 20 tahun.
Penyebab Sindrom Sheehan
Semua penyebab sindrom Sheehan adalah akibat dari syok hipovolemik, yang berkembang akibat penurunan tajam volume darah yang bersirkulasi dan penurunan tekanan darah yang disebabkan oleh pendarahan saat melahirkan.
Dengan kehilangan darah yang sangat banyak (lebih dari 800 ml), suplai darah ke organ dan suplai oksigen ke organ tersebut akan terganggu. Dan, pertama-tama, ini menyangkut otak. Sindrom Sheehan terjadi karena kerusakan pada kelenjar pituitari - kelenjar otak yang bertanggung jawab untuk sintesis hormon yang paling penting.
Sel-sel penghasil hormon di lobus anteriornya, adenohypophysis, paling menderita. Selama kehamilan, di bawah pengaruh hormon plasenta, ukuran kelenjar ini meningkat, menurut beberapa perkiraan, sebesar 120-136%. Secara khusus, terjadi hipertrofi dan hiperplasia laktotroposit - sel yang mensintesis prolaktin, yang diperlukan untuk pengembangan dan persiapan kelenjar susu untuk produksi susu.
Faktor risiko
Dokter kandungan dan ginekolog mencatat faktor risiko untuk perkembangan sindrom Sheehan:
- gangguan pembekuan darah pada wanita hamil (khususnya trombositopenia);
- edema jaringan perifer (di mana hormon vasopresin hipotalamus diaktifkan, meningkatkan tonus pembuluh darah dan tekanan darah);
- hipertensi gestasional (tekanan darah tinggi);
- preeklamsia (tekanan darah tinggi dan proteinuria);
- peningkatan hemolisis (kerusakan sel darah merah, paling sering dikaitkan dengan gagal ginjal).
Terdapat peningkatan risiko pendarahan saat melahirkan dan berkembangnya sindrom Sheehan pada kasus plasenta previa, pelepasan prematurnya, serta pada kehamilan ganda (kembar atau kembar tiga) dan pada persalinan cepat (badai), di mana mungkin terjadi emboli pembuluh paru-paru dengan cairan ketuban.
Patogenesis
Patogenesis sindrom Sheehan dikaitkan dengan hipoksia jaringan hipofisis dan kematiannya. Peran utama dalam peningkatan kerentanan adenohipofisis dimainkan oleh kekhasan suplai darahnya: melalui sistem vena porta dan jaringan anastomosis kapiler pembuluh porta. Dengan perdarahan hebat dan penurunan tekanan darah, aliran darah lokal di lobus anterior kelenjar yang membesar tidak ada; spasme pembuluh darah yang memberi makan kelenjar hipofisis yang terkait dengan syok menyebabkan kekurangan oksigen dan nekrosis iskemik kelenjar.
Akibatnya, kelenjar pituitari tidak menghasilkan hormon tropik berikut dalam jumlah yang cukup:
- somatotropin (STH), yang mengaktifkan sintesis protein seluler, mengatur metabolisme karbohidrat dan hidrolisis lipid;
- prolaktin (hormon luteotropik), yang merangsang perkembangan dan fungsi kelenjar susu dan korpus luteum;
- hormon perangsang folikel (FSH), yang memastikan pertumbuhan folikel ovarium dan proses proliferasi dalam jaringan rahim;
- hormon luteinisasi (LH), bertanggung jawab untuk ovulasi;
- hormon adrenokortikotropik (ACTH), yang mengaktifkan produksi kortikosteroid oleh korteks adrenal;
- hormon perangsang tiroid (TSH), yang mengatur fungsi sekresi kelenjar tiroid.
Gejala Sindrom Sheehan
Ketidakseimbangan hormon yang diproduksi oleh kelenjar pituitari menyebabkan berbagai macam gejala pada sindrom Sheehan, tergantung pada derajat kekurangan sekresi hormon pituitari tertentu.
Jumlah sel pituitari yang rusak menentukan bentuk akut dan kronis penyakit ini. Bentuk akut mencerminkan kerusakan signifikan pada lobus anterior kelenjar, dan gejalanya tampak segera setelah lahir. Pada kasus kronis, kerusakan yang terdeteksi lebih kecil, dan gejalanya mungkin tidak muncul selama berbulan-bulan atau bertahun-tahun setelah lahir.
Tanda-tanda awal sindrom Sheehan yang paling umum adalah agalaktia, yaitu kurangnya laktasi. Karena kekurangan estrogen yang berkepanjangan, siklus menstruasi tidak berlanjut pada waktu yang tepat setelah melahirkan, kelenjar susu mengecil, dan mukosa vagina menjadi lebih tipis. Dan defisiensi gonadotropin diekspresikan dalam amenore, oligomenore, dan penurunan libido. Pada beberapa wanita, menstruasi berlanjut, dan kehamilan kedua mungkin terjadi.
Gejala khas defisiensi hormon perangsang tiroid pada sindrom Sheehan meliputi kelelahan dan gangguan termoregulasi dengan intoleransi terhadap dingin; kulit kering, rambut rontok dan kuku rapuh; sembelit dan penambahan berat badan. Gejala-gejala ini biasanya berkembang secara bertahap.
Konsekuensi dari defisiensi somatotropin terbatas pada hilangnya kekuatan otot, peningkatan lemak tubuh, dan peningkatan sensitivitas terhadap insulin. Dalam bentuk akut dan kronis, mungkin ada tanda-tanda diabetes insipidus: rasa haus yang kuat dan peningkatan diuresis (volume urin).
Gejala sindrom Sheehan juga mencakup tanda-tanda insufisiensi adrenal sekunder, yaitu defisiensi ACTH. Ini termasuk penurunan tonus secara keseluruhan dan penurunan berat badan, hipoglikemia (gula darah rendah), anemia, dan hiponatremia (natrium rendah). Defisiensi hormon ini menyebabkan hipotensi kronis disertai pingsan dan hipotensi ortostatik, serta ketidakmampuan untuk merespons stres. Hipopigmentasi dan lipatan pada kulit (beberapa minggu atau bulan setelah lahir) juga diamati.
Eksaserbasi insufisiensi adrenal, yang memerlukan perawatan medis mendesak, terjadi akibat infeksi berat atau intervensi bedah.
Komplikasi dan konsekuensinya
Kegagalan hipofisis yang parah pada sindrom Sheehan dapat mengakibatkan koma dan kematian.
Yang kurang umum adalah panhipopituitarisme pascapersalinan yang berpotensi mengancam jiwa, ketika 90% jaringan adenohypophysis terpengaruh. Konsekuensi dan komplikasi dari bentuk sindrom Sheehan yang parah ini meliputi: tekanan darah rendah yang terus-menerus, aritmia jantung, gula darah rendah (hipoglikemia), dan anemia hipokromik.
Diagnostik Sindrom Sheehan
Biasanya, diagnosis sindrom Sheehan didasarkan pada ciri-ciri klinis dan riwayat medis pasien, khususnya apakah ada pendarahan saat persalinan atau komplikasi lain yang terkait dengan persalinan. Informasi mengenai masalah laktasi atau tidak adanya menstruasi setelah melahirkan merupakan dua tanda penting sindrom ini.
Tes darah diperlukan untuk memeriksa kadar hormon hipofisis (TSH, ACTH, FSH, LH, T4), kortisol, dan estradiol.
Diagnostik instrumental – menggunakan computed tomography (CT) atau magnetic resonance imaging (MRI) otak – memungkinkan kita untuk memeriksa ukuran dan struktur kelenjar pituitari. Pada tahap awal, kelenjar pituitari membesar, seiring waktu kelenjar tersebut mengalami atrofi, dan tanda diagnostik patologi seperti “sella turcica kosong” berkembang, yang terungkap melalui pemindaian, yaitu tidak adanya kelenjar pituitari di fossa tulang pituitari di dasar otak.
Perbedaan diagnosa
Tugas yang harus dilakukan oleh diagnosis diferensial adalah mengidentifikasi penyakit lain yang bermanifestasi sebagai hipopituitarisme: adenoma hipofisis, kraniofaringioma, meningioma, kordoma, ependymoma, atau glioma.
Kelenjar pituitari dapat rusak akibat abses otak, meningitis, ensefalitis, neurosarkoidosis, histiositosis, hemokromatosis, hipofisitis autoimun atau limfoblastik, serta sindrom antifosfolipid autoimun.
Siapa yang harus dihubungi?
Pengobatan Sindrom Sheehan
Pengobatan sindrom Sheehan adalah terapi penggantian hormon seumur hidup dengan menggunakan analog sintetis hormon tropik ovarium, kelenjar tiroid, dan korteks adrenal.
Dengan demikian, kekurangan ACTH dan kortisol dikompensasi dengan mengonsumsi glukokortikoid (Hidrokortison atau Prednisolon). Sediaan tiroksin (Levotiroksin, Tetraiodotironin, dll.) menggantikan hormon tiroid, dan data tes darah tentang kadar tiroksin bebas dalam serum membantu menyesuaikan dosisnya.
Kekurangan estrogen biasanya diperbaiki dengan penggunaan kontrasepsi oral, dan hormon ini harus dikonsumsi oleh wanita dengan sindrom Sheehan sampai menopause.
Ahli endokrinologi mencatat bahwa jika kadar hormon dalam darah terkontrol, biasanya tidak ada efek samping. Efek samping dapat terjadi ketika dosis obat hormonal terlalu tinggi atau terlalu rendah. Oleh karena itu, pasien dengan sindrom ini dipantau, menjalani pemeriksaan rutin, dan menjalani tes darah untuk hormon.


 [
[