Ahli medis artikel
Publikasi baru
Enteropati
Terakhir ditinjau: 29.06.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
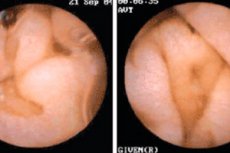
Enteropati adalah istilah umum yang digunakan untuk menggambarkan berbagai penyakit dan gangguan yang terkait dengan perubahan patologis pada mukosa saluran gastrointestinal (GI). Enteropati dapat memiliki penyebab yang berbeda-beda dan bermanifestasi dengan berbagai gejala. Beberapa bentuk enteropati yang paling dikenal meliputi:
- Penyakit seliaka (koliasia): Penyakit autoimun yang menyebabkan kerusakan selaput lendir usus halus akibat reaksi terhadap protein gluten. Penyakit seliaka dapat menyebabkan gangguan penyerapan nutrisi dan memiliki berbagai gejala termasuk diare, perut kembung, kelelahan, dan penurunan berat badan.
- Penyakit Crohn dan kolitis ulseratif: Ini adalah penyakit peradangan kronis pada saluran cerna yang dapat memengaruhi berbagai bagian saluran cerna. Penyakit ini melibatkan peradangan pada selaput lendir dan dapat menyebabkan nyeri perut, diare, pendarahan, dan gejala lainnya.
- Kekurangan laktase: Pada kondisi ini, tubuh tidak memproduksi cukup laktase, enzim yang dibutuhkan untuk mencerna susu dan produk olahan susu. Kekurangan laktase dapat menyebabkan perut kembung, gas, dan diare setelah mengonsumsi produk olahan susu.
- Enteritis eosinofilik: Ini adalah kelainan langka di mana mukosa GI dipengaruhi oleh reaksi alergi, yang dapat menyebabkan peradangan dan gejala lain seperti nyeri perut dan diare.
- Kolitis mikroskopis: Ini adalah sekelompok penyakit yang meliputi kolitis kolagen dan kolitis limfositik. Penyakit ini ditandai dengan perubahan inflamasi kronis pada mukosa yang dapat menyebabkan diare dan nyeri perut.
Pengobatan enteropati bergantung pada jenis dan penyebabnya. Pengobatan dapat meliputi perubahan pola makan, pengobatan, pengendalian gejala, dan dalam beberapa kasus pembedahan. Enteropati biasanya didiagnosis dan diobati oleh dokter spesialis gastroenterologi.
Penyebab enteropati
Penyebab dan faktor risiko untuk berbagai bentuk enteropati dapat bervariasi dan bergantung pada jenis enteropati tertentu. Berikut ini adalah beberapa penyebab dan faktor risiko paling umum yang terkait dengan berbagai jenis enteropati:
Penyakit celiac:
- Genetika: Predisposisi herediter terhadap penyakit celiac memainkan peran penting dalam perkembangannya.
- Asupan gluten: Penyakit celiac dikaitkan dengan intoleransi terhadap gluten, protein yang ditemukan dalam gandum, jelai, dan gandum hitam.
- Faktor lingkungan: Beberapa faktor lingkungan dapat berkontribusi terhadap perkembangan penyakit celiac.
Penyakit Crohn:
- Genetika: Faktor genetik berperan dalam terjadinya penyakit Crohn.
- Peradangan dan aspek imunologi: Peradangan dan aspek imunologi adalah kunci dalam penyakit ini.
Kolitis ulseratif:
- Genetika: Predisposisi genetik juga memainkan peran penting dalam perkembangan kolitis ulseratif.
- Faktor imunologi: Gangguan imunologi dapat menyebabkan peradangan mukosa.
Penyakit radang usus (IBD):
- Genetika: Kecenderungan genetik mungkin menjadi faktor risiko.
- Faktor lingkungan: Faktor lingkungan seperti infeksi dan nutrisi mungkin berperan dalam perkembangan IBD.
Infeksi usus:
- Patogen: Berbagai bakteri, virus, dan parasit dapat menyebabkan infeksi usus.
Obat-obatan dan suplemen:
- Beberapa obat dan suplemen dapat menyebabkan iritasi dan kerusakan pada mukosa gastrointestinal.
Alergi dan intoleransi makanan:
- Intoleransi terhadap laktosa, gluten atau makanan lain dapat menyebabkan peradangan dan ketidaknyamanan.
- Kelainan genetik dan penyakit langka: Beberapa kelainan genetik langka mungkin dikaitkan dengan enteropati.
- Penyakit autoimun: Beberapa penyakit autoimun dapat memengaruhi mukosa gastrointestinal.
- Faktor psikososial: Stres dan aspek psikososial juga dapat memengaruhi perkembangan beberapa bentuk enteropati.
Patogenesis
Patogenesis enteropati dapat bervariasi, dan bergantung pada jenis enteropati dan penyakit yang mendasarinya. Berikut ini beberapa poin umum mengenai patogenesis enteropati:
- Peradangan: Banyak enteropati yang dikaitkan dengan peradangan pada mukosa gastrointestinal. Peradangan dapat terjadi karena berbagai penyebab seperti gangguan kekebalan tubuh, infeksi, reaksi alergi, atau penyakit autoimun.
- Mekanisme imun: Beberapa enteropati, seperti penyakit celiac, dikaitkan dengan gangguan imun. Dalam kasus penyakit celiac, sistem imun memiliki efek agresif pada jaringannya sendiri, terutama mukosa usus halus, yang menyebabkan peradangan dan kerusakan.
- Reaksi alergi: Dalam beberapa kasus, enteropati dapat berkembang akibat reaksi alergi terhadap makanan tertentu atau alergen lainnya. Hal ini dapat menyebabkan peradangan dan kerusakan pada selaput lendir.
- Faktor genetik: Beberapa enteropati mungkin memiliki kecenderungan genetik. Misalnya, beberapa bentuk penyakit celiac dikaitkan dengan mutasi genetik yang diwariskan.
- Infeksi: Beberapa infeksi, seperti infeksi Helicobacter pylori, dapat menyebabkan gastritis kronis dan enteropati lainnya melalui mekanisme peradangan dan efek toksik.
- Kerusakan pada mukosa: Kerusakan mekanis pada mukosa saluran gastrointestinal, seperti penggunaan obat-obatan tertentu dalam jangka panjang, dapat menyebabkan perkembangan enteropati.
Patogenesis enteropati dapat bersifat kompleks dan multifaktorial, dan dapat bervariasi dari satu penyakit ke penyakit lainnya. Untuk mengidentifikasi dan mengobati enteropati secara akurat, penting untuk mendiagnosis dan berkonsultasi dengan dokter yang dapat menyarankan rencana pengobatan terbaik untuk situasi spesifik Anda.
Gejala enteropati
Gejala enteropati dapat bervariasi tergantung pada jenis enteropati dan penyebabnya. Namun, beberapa gejala umum yang dapat terlihat pada berbagai bentuk enteropati meliputi:
- Diare: Ini adalah salah satu gejala enteropati yang paling umum. Diare dapat berupa cairan, sering, atau berkepanjangan.
- Nyeri perut: Nyeri perut dapat bersifat akut, tumpul, spasmodik, atau terus-menerus. Nyeri dapat terjadi di berbagai area perut dan dapat disertai kembung atau rasa tidak nyaman.
- Perut kembung: Pasien dengan enteropati sering mengalami perut kembung dan rasa tidak nyaman.
- Darah dalam tinja: Beberapa enteropati dapat menyebabkan pendarahan dari saluran pencernaan, yang dapat bermanifestasi sebagai darah dalam tinja atau melalui pendarahan rektal.
- Kelelahan: Pasien dengan enteropati mungkin mengalami kelemahan umum, kelelahan, dan kehilangan energi.
- Penurunan Berat Badan: Penurunan berat badan dapat disebabkan oleh gangguan pencernaan dan penyerapan nutrisi.
- Perubahan nafsu makan: Enteropati dapat memengaruhi nafsu makan, menyebabkan peningkatan atau penurunan nafsu makan.
- Perubahan kebiasaan buang air besar: Mungkin ada perubahan dalam keteraturan dan pola buang air besar, termasuk sembelit atau diare.
- Gejala Alergi: Beberapa bentuk enteropati mungkin memiliki gejala alergi seperti gatal, ruam, dan angioedema.
Gejalanya dapat bervariasi dalam tingkat keparahan dan durasinya, dan dapat bervariasi dari kasus ke kasus.
Sindrom enteropati
Terdapat beberapa sindrom enteropati yang berbeda, masing-masing memiliki gejala dan ciri khasnya sendiri. Berikut ini adalah beberapa sindrom enteropati yang paling dikenal:
- Sindrom iritasi usus besar (IBS): Sindrom ini ditandai dengan nyeri perut kronis, diare, sembelit, dan/atau perubahan tinja yang bergantian. Gejala dapat diperburuk oleh stres dan dapat bertahan dalam jangka waktu lama.
- Sindrom gejala gastroenterologi yang tidak dapat dijelaskan dengan baik (SMGEC): Sindrom ini menggambarkan situasi ketika pasien mengalami gejala gastrointestinal kronis, tetapi investigasi dan pemeriksaan tidak menunjukkan kelainan struktural atau biokimia yang jelas.
- Enteropati pasca infeksi: Sindrom ini dapat berkembang setelah infeksi gastrointestinal dan ditandai dengan diare berkepanjangan dan gejala lainnya.
- Enteropati eosinofilik: Granulosit eosinofilik terakumulasi di selaput lendir saluran pencernaan, menyebabkan peradangan dan gejala seperti sakit perut dan diare.
- Sindrom Pencernaan Lambat: Sindrom ini ditandai dengan lambatnya perjalanan makanan melalui saluran pencernaan, yang dapat menyebabkan sembelit, kembung, dan rasa tidak nyaman.
- Sindrom frekuensi diare: Pasien dengan sindrom ini sering mengalami frekuensi buang air besar dan diare yang berlebihan.
- Sindrom Penyerapan Tidak Sempurna: Sindrom ini dikaitkan dengan gangguan penyerapan nutrisi tertentu di saluran pencernaan, yang dapat menyebabkan kekurangan makanan.
- Enteropati pascaoperasi: Sindrom ini dapat berkembang setelah operasi gastrointestinal dan ditandai dengan perubahan pada tinja, nyeri perut, dan gejala lainnya.
Penting untuk dicatat bahwa masing-masing sindrom ini memiliki karakteristik uniknya sendiri dan memerlukan pendekatan individual untuk diagnosis dan pengobatan. Disarankan agar pasien dengan gejala enteropati berkonsultasi dengan dokter untuk menentukan diagnosis spesifik dan mengembangkan rencana pengobatan yang tepat.
Enteropati pada anak-anak
Ini adalah sekelompok penyakit dan kondisi berbeda yang terkait dengan perubahan patologis pada saluran gastrointestinal (GI) anak-anak. Kondisi ini dapat memiliki penyebab dan manifestasi yang berbeda. Penting untuk menyadari bahwa enteropati pada anak-anak dapat disebabkan oleh berbagai faktor dan memerlukan diagnosis dan pengobatan yang cermat. Berikut ini adalah beberapa jenis enteropati yang paling umum pada anak-anak:
- Penyakit celiac: Penyakit celiac merupakan salah satu jenis enteropati yang paling umum pada anak-anak. Penyakit ini merupakan penyakit autoimun yang disebabkan oleh intoleransi terhadap gluten, protein yang ditemukan dalam gandum, jelai, dan gandum hitam. Anak-anak dengan penyakit celiac dapat mengalami gejala-gejala seperti diare, perut kembung, penyerapan nutrisi yang buruk, dan pertumbuhan yang terhambat.
- Defisiensi laktase: Kondisi ini terjadi ketika anak-anak tidak memproduksi cukup laktase, enzim yang dibutuhkan untuk mencerna susu dan produk olahan susu. Gejalanya dapat berupa diare, sakit perut, dan gas setelah mengonsumsi produk olahan susu.
- Enteropati infeksius: Berbagai infeksi seperti virus, bakteri, dan parasit dapat menyebabkan enteropati pada anak-anak. Gejalanya bergantung pada jenis infeksi, tetapi dapat meliputi diare, muntah, nyeri perut, dan demam.
- Enteropati eosinofilik: Kondisi ini terjadi ketika mukosa GI mengalami peradangan yang disebabkan oleh penumpukan eosinofil. Anak-anak dengan enteropati ini dapat mengalami nyeri perut, diare, dan muntah.
- Enteropati Lainnya: Ada bentuk enteropati lain pada anak-anak, termasuk reaksi alergi terhadap makanan tertentu, kelainan genetik, penyakit inflamasi GI, dan kondisi lainnya.
Pengobatan untuk enteropati pada anak-anak akan bergantung pada jenis enteropati dan penyebabnya. Pengobatan tersebut dapat meliputi perubahan pola makan, pengobatan, pengendalian gejala, dan, dalam kasus yang jarang terjadi, pembedahan. Untuk mendiagnosis dan mengobati anak-anak yang menderita enteropati, penting untuk menemui dokter, biasanya dokter anak atau ahli gastroenterologi anak, untuk melakukan tes yang tepat dan mengembangkan rencana pengobatan.
Enteropati pada anak memiliki karakteristik tersendiri yang perlu diperhatikan dalam diagnosis, pengobatan, dan penanganan kondisi tersebut. Berikut ini beberapa ciri utama enteropati pada anak:
- Berbagai penyebab: Enteropati pada anak dapat disebabkan oleh berbagai faktor seperti infeksi, alergi, kelainan genetik, penyakit autoimun, intoleransi makanan, dan kondisi lainnya. Penting untuk melakukan diagnosis guna menentukan penyebab yang mendasarinya.
- Perkembangan dan pertumbuhan: Anak-anak berada dalam tahap perkembangan fisik dan psikologis yang aktif. Ini berarti bahwa enteropati dapat berdampak negatif pada pertumbuhan dan perkembangan normal anak, sehingga deteksi dan pengobatan dini sangatlah penting.
- Gejala dan manifestasi: Gejala enteropati dapat muncul secara berbeda pada anak-anak, tergantung pada usia dan jenis enteropati. Pada bayi dan anak kecil, gejalanya dapat berupa nyeri perut, diare, muntah, berat badan tidak naik, dan mudah tersinggung. Anak-anak yang lebih besar mungkin mengalami gejala yang sama, serta kelelahan, masalah konsentrasi, dan pertumbuhan serta perkembangan yang terhambat.
- Diagnosis: Diagnosis enteropati pada anak-anak memerlukan pendekatan khusus. Pendekatan ini dapat mencakup tes darah, biopsi mukosa GI, studi imunologi, dan metode lainnya.
- Pengobatan dan diet: Anak-anak yang menderita enteropati mungkin memerlukan diet khusus, termasuk membatasi makanan tertentu atau memperkenalkan formula makanan khusus. Obat-obatan, termasuk antibiotik, obat antiradang, dan obat-obatan lainnya, juga dapat diresepkan tergantung pada jenis enteropati.
- Dukungan dan edukasi: Orang tua dari anak-anak penderita enteropati mungkin memerlukan edukasi dan dukungan dalam hal pola makan, perawatan, dan manajemen gejala. Konsultasi dengan dokter, ahli gizi, dan profesional lainnya dapat membantu mengelola tantangan ini.
Formulir
Enteropati dapat muncul dalam berbagai bentuk, tergantung pada penyebab, karakteristik, dan gejalanya. Berikut ini adalah beberapa bentuk enteropati yang paling umum:
- Penyakit seliaka (intoleransi produk terhadap gluten): Ini adalah penyakit autoimun kronis di mana sistem kekebalan tubuh terganggu akibat konsumsi gluten, protein yang ditemukan dalam gandum, jelai, dan gandum hitam. Hal ini dapat menyebabkan kerusakan pada selaput lendir usus halus dan gangguan penyerapan nutrisi.
- Penyakit Crohn dan kolitis ulseratif: Ini adalah penyakit radang usus kronis yang dapat memengaruhi berbagai bagian sistem pencernaan. Penyakit ini dapat menyebabkan peradangan, tukak lambung, dan komplikasi lainnya.
- Ulkus kolorektal non-spesifik: Ini adalah penyakit radang usus lain yang dapat menyebabkan peradangan dan tukak pada usus besar.
- Kolitis mikroskopis: Ini adalah suatu kondisi di mana peradangan usus tidak terlihat pada pemeriksaan endoskopi rutin, tetapi terlihat pada analisis mikroskopis spesimen biopsi.
- Alergi makanan: Beberapa orang mungkin memiliki reaksi alergi terhadap makanan tertentu, yang dapat menyebabkan gejala enteropati seperti diare dan sakit perut.
- Enteropati Infeksius: Enteropati dapat disebabkan oleh infeksi seperti peradangan bakteri atau virus pada usus.
- Kolitis pseudomembran: Ini adalah penyakit radang usus akut yang sering dikaitkan dengan penggunaan antibiotik dan dapat menyebabkan pertumbuhan pseudomembran pada mukosa kolon.
Berbagai jenis enteropati dapat memiliki penyebab dan gejala yang berbeda. Berikut adalah penjelasan singkat dari masing-masing enteropati tersebut:
- Enteropati gluten (penyakit seliaka): Dikenal juga sebagai penyakit seliaka, merupakan penyakit autoimun kronis yang menyebabkan pasien tidak toleran terhadap protein gluten, yang ditemukan dalam gandum, jelai, dan gandum hitam. Gejalanya meliputi diare, perut kembung, kelelahan, dan penurunan berat badan. Penyakit ini juga dapat menyebabkan kerusakan pada selaput lendir usus halus.
- Enteropati protein: Istilah ini dapat merujuk pada berbagai bentuk enteropati yang terkait dengan protein dalam makanan. Enteropati ini sering kali mencakup reaksi alergi terhadap protein dalam makanan seperti susu sapi, protein kedelai, dan lainnya. Gejalanya dapat bervariasi, tetapi biasanya meliputi diare, nyeri perut, dan reaksi alergi makanan lainnya.
- Enteropati eksudatif: Kondisi ini terjadi ketika selaput lendir saluran pencernaan mengeluarkan eksudat (plasma atau cairan lain) ke dalam lambung atau usus. Kondisi ini dapat disebabkan oleh berbagai penyebab, termasuk penyakit radang, infeksi, atau efek obat.
- Enteropati kronik: Istilah "enteropati kronik" menggambarkan enteropati jangka panjang atau berkepanjangan yang berlangsung dalam waktu lama. Penyebabnya dapat beragam dan meliputi penyakit radang kronis, kondisi autoimun, dan faktor lainnya.
- Enteropati alergi: Kondisi ini terjadi ketika selaput lendir saluran pencernaan terpengaruh oleh reaksi alergi terhadap alergen tertentu dalam makanan atau zat lain. Gejalanya dapat berupa diare, nyeri perut, muntah, dan gejala alergi lainnya.
- Enteropati diabetik: Ini adalah komplikasi diabetes di mana kadar gula darah tinggi dapat merusak saraf dan pembuluh darah, termasuk yang ada di saluran pencernaan. Enteropati diabetik dapat menyebabkan masalah pencernaan dan gejala-gejala seperti diare, sembelit, dan sakit perut.
- Enteropati autoimun: Ini adalah kondisi di mana sistem kekebalan tubuh mulai menyerang selaput lendirnya sendiri di saluran pencernaan. Contoh enteropati semacam itu adalah penyakit celiac.
- Enteropati sekunder: Enteropati ini berkembang sebagai akibat dari kondisi atau penyakit lain. Misalnya, infeksi virus atau kondisi defisiensi imun dapat menyebabkan enteropati.
- Enteropati yang disebabkan oleh protein makanan: Bentuk enteropati ini dapat berkembang sebagai respons terhadap alergi makanan atau intoleransi terhadap protein atau komponen makanan tertentu. Contohnya adalah enteropati yang disebabkan oleh laktosa pada intoleransi laktosa.
- Enteropati fungsional: Ini adalah kondisi di mana pasien mengalami gejala yang berhubungan dengan saluran pencernaan tetapi tidak terdeteksi kelainan struktural atau biokimia. Contohnya adalah sindrom iritasi usus besar (IBS).
- Enteropati alkoholik: Jenis enteropati ini dikaitkan dengan konsumsi alkohol yang berlebihan dan berkepanjangan. Alkohol dapat merusak selaput lendir saluran pencernaan, yang menyebabkan peradangan, tukak lambung, dan perubahan lainnya. Hal ini dapat menyebabkan gejala seperti sakit perut, diare, dan gangguan pencernaan.
- Enteropati enzim: Jenis enteropati ini dikaitkan dengan kekurangan enzim yang diperlukan untuk pencernaan normal. Misalnya, penyakit celiac adalah bentuk enteropati enzim di mana sistem kekebalan tubuh menyerang mukosa usus halus secara agresif saat gluten, protein yang ditemukan dalam gandum, jelai, dan gandum hitam, dikonsumsi.
- Enteropati yang bergantung pada steroid: Kondisi ini dikaitkan dengan penggunaan glukokortikosteroid (steroid) jangka panjang, yang dapat menyebabkan berbagai efek samping gastrointestinal, termasuk tukak, pendarahan, dan kelainan mukosa.
- Enteropati uremik: Jenis enteropati ini dikaitkan dengan gagal ginjal kronis dan penumpukan produk limbah dalam tubuh. Hal ini dapat menyebabkan berbagai gangguan dan gejala gastrointestinal seperti mual, muntah, dan diare.
- Enteropati pencernaan membran: Istilah ini dapat menggambarkan enteropati yang terkait dengan gangguan pencernaan pada mukosa saluran gastrointestinal, yang dapat mencakup gangguan penyerapan nutrisi.
- Enteropati proliferatif: Kondisi ini terjadi ketika mukosa saluran pencernaan mengalami proliferasi sel yang abnormal atau berlebihan. Kondisi ini dapat menyebabkan pembentukan polip atau neoplasma lainnya. Perubahan proliferatif dapat dikaitkan dengan berbagai penyakit dan mungkin memerlukan intervensi bedah.
- Enteropati bundel kongenital: Enteropati genetik langka ini ditandai dengan intoleransi laktosa (gula yang ditemukan dalam susu dan produk susu) sejak lahir. Pasien dengan enteropati ini tidak dapat mencerna laktosa, yang dapat menyebabkan diare, perut kembung, dan gejala lainnya.
- Enteropati nekrotikans: Ini adalah suatu kondisi di mana selaput lendir saluran pencernaan mengalami nekrosis (kematian sel) karena berbagai faktor seperti infeksi, pendarahan, atau iskemia (gangguan suplai darah).
- Enteropati glisin: Ini adalah kelainan bawaan yang terkait dengan metabolisme asam amino glisin yang tidak normal. Hal ini dapat menyebabkan berbagai gangguan neurologis dan psikomotorik, serta masalah lain termasuk enteropati glisinuronuropatik, yang dapat memengaruhi sistem pencernaan.
- Enteropati limfoid: Ini adalah kondisi di mana mukosa usus mengandung jaringan limfoid dalam jumlah berlebihan. Kondisi ini dapat dikaitkan dengan berbagai kondisi termasuk penyakit Crohn, kolitis ulseratif, dan penyakit inflamasi lain pada saluran cerna.
- Enteropati reaktif: Ini adalah kondisi di mana selaput lendir saluran pencernaan mengalami peradangan atau iritasi sebagai respons terhadap faktor-faktor tertentu. Ini dapat mencakup infeksi (seperti virus atau bakteri), reaksi alergi terhadap makanan atau obat-obatan, dan pengaruh iritasi lainnya. Enteropati reaktif dapat muncul dengan gejala yang mirip dengan enteritis atau gastroenteritis.
- Enteropati toksik: Kondisi ini terjadi ketika selaput lendir saluran pencernaan rusak atau hancur akibat paparan racun atau toksin, seperti obat-obatan, bahan kimia, atau infeksi tertentu. Contohnya termasuk gastroenteritis toksik, yang disebabkan oleh bakteri Clostridium difficile, atau enteropati toksik akibat penyalahgunaan obat-obatan tertentu.
- Enteropati atrofi: Ini adalah kondisi di mana mukosa saluran pencernaan mengalami atrofi, yaitu pengurangan ukuran dan perubahan fungsional. Contoh kondisi tersebut adalah penyakit celiac dan gastritis atrofi, yang dapat menyebabkan gangguan penyerapan nutrisi dan masalah pencernaan lainnya.
- Enteropati defisiensi enzim: Enteropati ini dikaitkan dengan defisiensi enzim tertentu yang diperlukan untuk fungsi pencernaan normal. Contoh kondisi ini adalah defisiensi laktase (intoleransi laktosa), di mana tubuh tidak dapat mencerna gula susu laktosa dengan baik, dan kondisi defisiensi enzim lainnya.
Komplikasi dan konsekuensinya
Komplikasi dan konsekuensi enteropati dapat bervariasi tergantung pada penyebab dan tingkat keparahannya. Beberapa komplikasi dan konsekuensi umum dari enteropati meliputi:
- Diare: Salah satu gejala enteropati yang paling umum adalah diare, yang dapat bersifat kronis atau berlangsung lama.
- Kekurangan nutrisi: Akibat gangguan fungsi usus, penyerapan nutrisi seperti vitamin, mineral, dan protein dapat terganggu. Hal ini dapat menyebabkan kekurangan unsur-unsur penting dan timbulnya kekurangan nutrisi.
- Penurunan Berat Badan: Diare terus-menerus dan kekurangan nutrisi dapat menyebabkan penurunan berat badan dan kelemahan.
- Anemia: Beberapa enteropati dapat menyebabkan kekurangan zat besi dan anemia akibat kekurangan sel darah merah.
- Keterlambatan pertumbuhan pada anak: Anak-anak dengan enteropati kronis mungkin mengalami keterlambatan pertumbuhan dan perkembangan.
- Komplikasi Pengobatan: Pengobatan enteropati dapat melibatkan penggunaan obat-obatan yang juga dapat menyebabkan berbagai efek samping dan komplikasi.
- Komplikasi autoimun: Beberapa bentuk enteropati dapat dikaitkan dengan proses autoimun yang dapat memengaruhi organ dan sistem lain dalam tubuh.
- Komplikasi jika tidak diobati dengan benar: Jika enteropati salah didiagnosis atau diobati, hal itu dapat memperburuk kondisi dan timbulnya komplikasi yang lebih serius.
Diagnostik enteropati
Diagnosis enteropati melibatkan sejumlah metode dan tes yang memungkinkan dokter menentukan jenis dan penyebab enteropati. Pendekatan diagnosis akan bergantung pada gejala spesifik dan kecurigaan penyakit. Berikut ini beberapa metode diagnostik umum:
- Riwayat kesehatan: Dokter mewawancarai pasien untuk mengetahui gejala, durasi dan sifat penyakit, serta adanya kondisi medis lain, faktor keturunan, dan faktor risiko.
- Pemeriksaan Fisik: Dokter melakukan pemeriksaan fisik terhadap pasien, termasuk evaluasi perut dan organ lain untuk mencari tanda-tanda yang mungkin mengindikasikan enteropati.
- Tes darah laboratorium: Berbagai tes darah laboratorium dilakukan, termasuk tes peradangan (misalnya, protein C-reaktif dan jumlah sel darah merah), tes antibodi, nilai biokimia (misalnya, glukosa, protein, dan penanda lainnya), dan tes lain yang dapat menunjukkan adanya enteropati.
- Investigasi Instrumental:
- Gastroenteroskopi: Ini adalah prosedur di mana tabung tipis dan fleksibel dengan kamera (endoskop) dimasukkan melalui mulut atau hidung untuk melihat mukosa saluran pencernaan dan mengambil biopsi untuk analisis laboratorium.
- Pemeriksaan radiologi: Bila gastroenteroskopi tidak memungkinkan, teknik radiologi seperti pemeriksaan barium dapat digunakan untuk mengevaluasi struktur dan fungsi saluran gastrointestinal.
- Computed tomography (CT) atau magnetic resonance imaging (MRI): Terkadang teknik ini digunakan untuk melihat organ perut dan jaringan di sekitarnya secara lebih detail.
- Biopsi endoskopi: Selama gastroenteroskopi atau kolonoskopi, jaringan (biopsi) dapat diambil dari mukosa untuk analisis laboratorium guna mendeteksi perubahan abnormal, peradangan, atau adanya penyakit tertentu.
- Tes untuk alergi atau intoleransi makanan: Dalam beberapa kasus, tes khusus dilakukan untuk mendeteksi reaksi alergi terhadap makanan tertentu.
- Tes genetik: Tes genetik dapat dilakukan untuk mendiagnosis bentuk enteropati yang diwariskan seperti penyakit celiac.
Diagnosis enteropati memerlukan kolaborasi antara dokter dari berbagai spesialisasi, termasuk ahli gastroenterologi, ahli alergi-imunologi, ahli bedah, dan ahli patologi.
Berbagai tes dan pengujian laboratorium dilakukan untuk mendiagnosis penyakit celiac. Berikut ini adalah tes dan pemeriksaan utama yang dapat digunakan untuk mendiagnosis penyakit celiac:
- Antibodi terhadap transglutaminase (antibodi tTG): Tes antibodi ini merupakan salah satu tes yang paling umum digunakan untuk mendiagnosis penyakit celiac. Kadar antibodi tTG yang tinggi dapat mengindikasikan adanya reaksi autoimun terhadap gluten. Tes ini biasanya dilakukan pada darah.
- Imunoglobulin A (IgA): Kadar IgA dalam darah juga dapat diukur, karena kadar IgA yang rendah dapat memengaruhi keakuratan hasil tes antibodi. Jika kadar IgA rendah, dokter Anda mungkin menyarankan penggunaan metode diagnostik lainnya.
- Antibodi Endomysium (antibodi EMA): Tes antibodi ini dapat dilakukan untuk memastikan diagnosis penyakit celiac. Hasil tes EMA yang positif menunjukkan peningkatan kemungkinan penyakit celiac.
- Gastroskopi (endoskopi): Gastroskopi memungkinkan dokter menilai kondisi mukosa usus halus secara visual dan mengambil biopsi untuk analisis laboratorium. Pada penyakit celiac, peradangan dan lesi dapat terlihat pada mukosa.
- Biopsi mukosa usus halus: Ini adalah standar emas untuk mendiagnosis penyakit celiac. Selama gastroenteroskopi, sampel kecil jaringan dari usus halus diambil untuk dianalisis guna mengetahui perubahan karakteristik seperti peradangan dan kerusakan vili.
- Tes lainnya: Tes tambahan mungkin mencakup tes genetik untuk mendeteksi kecenderungan bawaan terhadap penyakit celiac dan tes untuk kadar zat besi serum dan feritin untuk menilai kekurangan zat besi yang mungkin diakibatkan oleh penyerapan yang buruk di usus halus.
Perbedaan diagnosa
Diagnosis banding enteropati melibatkan proses mengidentifikasi dan membedakan berbagai bentuk enteropati, karena gejalanya mungkin serupa. Hal ini penting untuk menentukan diagnosis yang tepat dan meresepkan pengobatan yang tepat. Berikut ini beberapa langkah dalam diagnosis banding enteropati:
- Pengumpulan informasi medis dan riwayat medis: Dokter memulai dengan mengumpulkan informasi medis dan riwayat medis yang terperinci, termasuk gejala, durasi gejala, kebiasaan makan, riwayat medis, dan asupan obat.
- Pemeriksaan Fisik: Dokter melakukan pemeriksaan fisik terhadap pasien untuk mencari tanda-tanda seperti nyeri perut, perut kembung, ruam kulit, dan gejala fisik lainnya.
- Tes laboratorium: Berbagai tes laboratorium dilakukan untuk mengevaluasi kondisi usus dan tubuh secara keseluruhan. Ini dapat mencakup tes darah, tes tinja, tes urine, dan lain-lain.
- Pemeriksaan instrumental: Pemeriksaan endoskopi seperti gastrofibroskopi atau kolonoskopi dapat digunakan untuk memeriksa secara visual struktur internal usus dan mengambil sampel biopsi.
- Tes imunologi: Tes imunologi seperti tes antibodi dapat dilakukan untuk menentukan enteropati autoimun.
- Pengujian Genetik: Untuk mendiagnosis penyakit celiac, pengujian genetik dilakukan untuk mencari gen yang terkait dengan penyakit tersebut.
- Pengecualian penyakit lain: Diagnosis banding juga mencakup pengecualian penyakit lain yang mungkin menyerupai gejala enteropati, seperti sindrom iritasi usus besar (IBS), gastritis, penyakit tukak lambung, penyakit menular, dan lainnya.
- Memantau respons terhadap pengobatan: Setelah diagnosis dibuat dan pengobatan dimulai, penting untuk memantau bagaimana pasien merespons terapi untuk memastikan efektivitasnya.
Pengobatan enteropati
Pengobatan untuk enteropati bergantung pada jenis, penyebab, dan gejalanya. Enteropati dapat disebabkan oleh berbagai faktor, termasuk infeksi, peradangan, alergi, kelainan genetik, dan kondisi lainnya. Pengobatan biasanya diresepkan oleh dokter dan dapat mencakup hal-hal berikut:
Pengobatan dengan obat-obatan:
- Antibiotik: Jika enteropati disebabkan oleh bakteri atau infeksi, antibiotik dapat diresepkan.
- Obat antiinflamasi: Obat antiinflamasi seperti mesalamin atau steroid dapat digunakan untuk mengobati bentuk enteropati inflamasi, seperti penyakit Crohn atau kolitis ulseratif.
- Imunomodulator dan biologik: Dalam kasus penyakit GI inflamasi kronis, dokter Anda mungkin meresepkan obat imunomodulator atau biologik untuk menekan peradangan dan mengendalikan gejala.
Terapi nutrisi:
- Jika Anda memiliki alergi makanan atau intoleransi terhadap makanan tertentu, mungkin perlu untuk menghilangkan makanan tersebut dari pola makan Anda. Misalnya, jika Anda memiliki penyakit celiac, gluten harus dihilangkan sepenuhnya dari pola makan Anda.
- Pembatasan laktosa mungkin diperlukan pada pasien dengan defisiensi laktase.
Pengobatan simtomatik:
- Obat-obatan untuk meredakan gejala, seperti obat pereda nyeri, antispasmodik, atau antiemetik, dapat digunakan untuk meningkatkan kenyamanan pasien.
Pengobatan penyebab yang mendasarinya:
- Jika enteropati disebabkan oleh kondisi yang mendasarinya, seperti penyakit autoimun atau kelainan genetik, penting untuk mengobati dan mengelola kondisi yang mendasari tersebut.
Intervensi bedah:
- Dalam beberapa kasus, seperti massa eksternal, polip, atau komplikasi tertentu, pembedahan mungkin diperlukan untuk mengangkat area saluran pencernaan yang terkena.
Diet untuk enteropati
Tergantung pada jenis dan penyebab kondisi tertentu. Untuk terapi nutrisi yang efektif, diagnosis spesifik harus ditentukan dan rencana diet harus dikembangkan berdasarkan diagnosis tersebut. Berikut adalah beberapa rekomendasi umum untuk diet dalam berbagai jenis enteropati:
Enteropati gluten (penyakit celiac):
- Hal utama dalam kasus ini adalah menghilangkan gluten sepenuhnya dari makanan. Gluten ditemukan dalam gandum, jelai, dan gandum hitam.
- Makanan yang dapat Anda makan: jagung, nasi, kentang, soba, gandum (jika berlabel bebas gluten), daging, ikan, buah-buahan, sayur-sayuran, susu dan produk susu (jika tidak mengandung aditif gluten).
- Hindari makanan dan hidangan yang mengandung tepung terigu, jelai, gandum hitam, maltodekstrin dan bahan lain yang mengandung gluten.
Enteropati enzim:
- Untuk membantu pencernaan, suplemen enzim (seperti laktosa atau bromelain) dapat digunakan untuk membantu tubuh mencerna makanan.
- Hindari makanan yang dapat menyebabkan fermentasi parah di lambung, seperti kacang-kacangan, kubis, soda, dan minuman berkarbonasi.
Enteropati alkoholik:
- Penting untuk menghindari alkohol sepenuhnya.
- Perhatikan kondisi hati dan sistem pencernaan.
Enteropati uremik:
- Diet untuk gagal ginjal kronis dapat mencakup pembatasan protein, fosfor, dan kalium.
- Asupan natrium dan cairan dapat dibatasi tergantung pada stadium penyakit.
Enteropati dengan gangguan pencernaan membran:
- Suplemen enzim dapat digunakan untuk meningkatkan pencernaan.
- Hindari makanan yang dapat mengiritasi selaput lendir, seperti rempah-rempah panas dan makanan asam.
Penting untuk dicatat bahwa anjuran diet dapat sangat bervariasi tergantung pada diagnosis dan stadium penyakit tertentu. Sebelum melakukan perubahan apa pun pada diet Anda, pastikan untuk berkonsultasi dengan dokter atau ahli gizi untuk mendapatkan anjuran yang disesuaikan dan mengikuti anjuran yang tepat untuk Anda.
Pedoman Klinis
Pedoman klinis untuk penanganan enteropati bergantung pada bentuk spesifik penyakit ini dan dapat mencakup berbagai metode diagnosis, pengobatan, dan perawatan. Berikut ini adalah pedoman klinis umum yang dapat diterapkan dalam konteks enteropati:
Diagnosis dan evaluasi:
- Evaluasi riwayat medis dan keluarga pasien.
- Kumpulan gejala dan keluhan secara rinci.
- Melakukan pemeriksaan fisik.
- Tes laboratorium darah, tinja, urine, dan lainnya untuk mengevaluasi fungsi usus dan mendeteksi proses inflamasi atau autoimun.
- Investigasi instrumental seperti endoskopi dengan biopsi untuk memvisualisasikan dan menilai kesehatan usus.
Perlakuan:
- Pengobatan bergantung pada bentuk enteropati spesifik dan mungkin mencakup hal berikut:
- Penggunaan terapi obat seperti antibiotik, obat antiinflamasi, obat imunosupresif dan lain-lain, tergantung pada diagnosis.
- Rekomendasi diet dan perubahan pola makan. Misalnya, pada penyakit celiac, penting untuk menghilangkan gluten dari makanan.
- Pengendalian gejala seperti diare atau sakit perut.
- Intervensi bedah mungkin diperlukan dalam beberapa kasus, terutama jika ada komplikasi atau kerusakan pada usus.
Pemantauan dan tindak lanjut pengobatan:
- Pemantauan dan pemeriksaan medis rutin untuk menilai efektivitas pengobatan dan perubahan kondisi pasien.
- Ubah perawatan sesuai kebutuhan berdasarkan hasil pemantauan.
Gaya hidup dan dukungan:
- Pasien dengan enteropati dapat menerima panduan tentang cara menjaga gaya hidup sehat, termasuk nutrisi yang tepat, tingkat aktivitas fisik, dan manajemen stres.
- Dukungan dari psikolog atau psikiater dapat membantu, terutama pada bentuk enteropati kronis seperti penyakit Crohn.
Investigasi penyebab dan pencegahan: Dalam beberapa kasus, seperti penyakit celiac, penting untuk menentukan penyebab penyakit dan mengambil langkah-langkah untuk mencegahnya pada kerabat pasien.
Edukasi pasien: Mendidik pasien tentang penyakitnya, pantangan makanan, dan praktik perawatan yang tepat dapat menjadi aspek kunci keberhasilan penanganan enteropati.
Pedoman klinis dapat bervariasi tergantung pada diagnosis dan kondisi spesifik pasien, jadi penting untuk mendapatkan saran medis dari spesialis, seperti ahli gastroenterologi atau ahli alergi, untuk pendekatan individual terhadap diagnosis dan pengobatan enteropati.

