Ahli medis artikel
Publikasi baru
HPV tipe 18: struktur, patogenesis, prognosis
Terakhir ditinjau: 03.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Munculnya kutil dan papiloma pada tubuh dikaitkan dengan masuknya virus papiloma ke dalam tubuh. Namun, tidak semua orang tahu bahwa neoplasma yang relatif tidak berbahaya pada kulit bukanlah satu-satunya manifestasi dari virus yang jauh dari aman ini. Lagi pula, yang disatukan di bawah nama human papillomavirus (HPV) adalah berbagai macam jenis infeksi yang menyebabkan berbagai penyakit, termasuk kanker, dengan gejala khasnya. HPV tipe 18 dan 16 dianggap sangat berbahaya. Dan kami hanya bisa berharap agar pembaca kami tidak pernah mengenalnya secara dekat.
Struktur HPV tipe 18
Ketika para ilmuwan, setelah lama mencari kebenaran, akhirnya berhasil mengidentifikasi bentuk kehidupan seperti virus, mereka tidak terkejut bahwa mikropartikel ini tidak terdeteksi selama ini. Ukurannya yang kecil (hingga 500 nm) memungkinkan mereka melewati berbagai filter. Dan bahkan penyemaian di lingkungan yang baik tidak memberikan hasil, karena ditemukan bahwa virus tidak dapat bereproduksi di luar sel hidup.
Virus merupakan makhluk hidup yang tidak termasuk dalam golongan sel. Meskipun sangat sulit untuk menilai seberapa besar makhluk hidup yang ada di dalam virus. Virus yang berukuran mikroskopis dan mampu menembus sel hidup, hanya aktif di dalam tubuh manusia atau organisme hidup lainnya, termasuk bakteri (bakteri memiliki virusnya sendiri yang menyebabkan penyakit dan kematian mikroorganisme, disebut bakteriofag dan digunakan untuk tujuan pengobatan). Di lingkungan sekitar kita, virus tidak aktif dan tidak menunjukkan tanda-tanda kehidupan.
Virus papiloma terutama menyerang mamalia, yang lebih cocok daripada makhluk hidup lainnya untuk masuk dan berkembang biaknya partikel virus yang disebut virion. Kulit dan terutama selaput lendir halus seseorang ternyata mudah ditembus virion HPV, itulah sebabnya ada persentase pembawa virus yang tinggi di antara manusia. Selain itu, mereka adalah orang-orang dari berbagai usia, karena bahkan bayi yang baru lahir dapat terinfeksi virus papiloma selama pergerakan melalui saluran genital ibu, jika ada kondiloma runcing pada selaput lendir rahim atau vaginanya.
HPV 18 merupakan salah satu dari 18 jenis virus papiloma yang berisiko tinggi terkena kanker. Virionnya berbentuk bulat dan berukuran sangat kecil (tidak lebih dari 30 nanometer). Dari segi ukurannya, virus ini mendekati molekul protein besar.
Biasanya sel hidup, termasuk bakteri, memiliki 2 jenis asam nukleat (DNA dan RNA) dalam strukturnya, yang membawa informasi genetik tentang sifat keturunan. Virus hanya mengandung satu jenis NC. Papillomavirus termasuk dalam golongan virus yang mengandung DNA.
Genom HPV direpresentasikan sebagai molekul DNA berbentuk cincin yang terdiri dari 2 rantai, dikelilingi oleh cangkang protein (kapsid). Ini adalah partikel paling sederhana, yang tidak memiliki pertukaran energi sendiri dan tidak mampu melakukan sintesis protein. Satu-satunya hal yang dapat dilakukannya adalah menembus tubuh makhluk hidup dengan tidak sengaja menempel pada kulit dan menempel pada sel inang, memakan energinya dan secara bertahap menghancurkannya.
Genom human papillomavirus mengkodekan dua jenis protein:
- awal (mereka dicirikan oleh fungsi regulasi dan reproduksi; pada HPV 18, protein yang sama ini memiliki efek karsinogenik dan memicu degenerasi ganas sel inang),
- terlambat (ini adalah protein yang membentuk membran virion).
Tubuh manusia merupakan struktur kompleks yang memberikan perlindungan terhadap berbagai proses patologis. Dengan demikian, pertumbuhan dan reproduksi sel dikendalikan oleh gen tertentu. Protein awal E6 dan E7 dari virion HPV 18 menghancurkan gen yang mencegah perkembangan proses tumor pada organisme hidup.
Virion tidak menembus dalam. Mereka menjadi parasit di lapisan dalam kulit dan selaput lendir, yang memengaruhi keratinosit muda dan dewasa di epidermis. Sampai partikel virus menembus sel, ia tidak dapat bereproduksi, perilakunya identik dengan yang diamati saat virion berada di luar organisme hidup. Namun, saat menembus ke dalam sel hidup, yang menjadi sumber nutrisi dan energi bagi virion, ia membuang cangkang proteinnya dan menyatu dengan genom sel, mengubah sifat-sifatnya. Artinya, informasi yang dikodekan dalam virion NC menjadi informasi genetik sel itu sendiri. Dan informasi ini dalam tipe HPV yang sangat onkogenik memiliki sifat yang merusak, merangsang pembelahan sel yang konstan, yang tidak lagi dapat dikendalikan oleh sistem kekebalan tubuh.
Dalam sel yang terinfeksi virus, DNA dan kapsid baru disintesis dan digabungkan menjadi virion baru yang terbentuk sempurna dengan sifat yang sama. Virion baru tersebut menangkap sel lain, mengubah informasi genetik mereka seperti nenek moyang mereka.
Siklus hidup HPV tipe 18
Siklus hidup papillomavirus terkait dengan tahap perkembangan sel utama epidermis - keratinosit. Virion paling mudah menembus ke dalam sel muda selama pembelahan aktifnya. Sel-sel tersebut terletak di dekat membran dasar, yang terletak di bawah epidermis (di bawah lapisan atasnya). Namun saat mereka dewasa, keratinosit muda yang terinfeksi virus naik lebih tinggi, tempat virion baru terbentuk.
Masa inkubasi HPV 18, yang menyebabkan kutil anogenital, dapat berlangsung selama 1 hingga 4 bulan atau lebih. Ini berarti bahwa seseorang yang terinfeksi virus tidak akan curiga bahwa dirinya membawa virus tersebut selama beberapa minggu atau bulan sebelum gejala pertama penyakit tersebut muncul. Namun, munculnya kutil pun tidak akan mengindikasikan kanker. Diperlukan waktu beberapa tahun lagi bagi tumor jinak yang disebabkan oleh virus untuk berubah menjadi tumor ganas.
Sangat sulit untuk memprediksi seberapa cepat hal ini akan terjadi, karena semuanya bergantung pada sistem kekebalan tubuh manusia dan kemampuannya untuk menekan pertumbuhan sel. Pada beberapa pasien, keganasan sel dapat dideteksi sedini 5 tahun setelah infeksi, sementara yang lain memerlukan waktu 25-30 tahun, dan pada yang lain, tubuh akan mampu mengatasi virus dan menghilangkannya selama waktu ini, seperti yang terjadi pada virus dengan onkogenik rendah (biasanya, dalam waktu satu tahun, hampir semua virion tersebut mati secara alami).
Patogenesis
Saat ini, lebih dari seratus jenis infeksi papillomavirus diketahui. Sekitar 80 di antaranya menyebabkan berbagai penyakit pada manusia. Namun, tidak semuanya sama berbahayanya, sehingga dalam virologi ada pembagian tipe HPV menjadi onkogenik tinggi dan onkogenik rendah. Sebelum HPV tipe 16, semuanya lebih atau kurang damai, karena dari tipe 1 hingga 15, virus hanya menyebabkan kutil pada tubuh. Benar, tipe 6, 11, dan 13 juga bertanggung jawab atas munculnya kutil kelamin pada selaput lendir organ genital internal pada wanita, tetapi tidak menimbulkan bahaya tertentu.
Namun, dimulai dengan HPV tipe 16, virus bermasalah dengan risiko tinggi mengembangkan patologi onkologis mulai bermunculan. Semua virus berikutnya menimbulkan ancaman onkologi. Selain tipe 16, 18, 31, 33, 39, 45 dan beberapa lainnya dianggap sangat onkogenik (total 18 tipe).
Seperti yang dapat kita lihat, daftar ini juga mencakup human papillomavirus tipe 18 yang menarik bagi kita. Selain itu, HPV 18 dengan risiko onkogenik tinggi, bersama dengan HPV 16, adalah yang paling sering muncul dalam catatan ginekologis sebagai agen penyebab kanker serviks.
HPV 18 dan Kanker
Ada sekitar 40 jenis infeksi papilomavirus yang menyerang organ urogenital, menyebabkan munculnya kondiloma runcing dan datar pada selaput lendir. Namun, tergantung pada jenis patogennya, neoplasma tersebut dapat berupa cacat kosmetik sederhana atau tumor kanker.
Kondiloma runcing adalah pertumbuhan cembung pada kulit dalam bentuk papila, yang warnanya hampir tidak bisa dibedakan dari kulit atau agak lebih terang darinya. Bila terkena virus, baik kondiloma tunggal maupun kondiloma ganda yang terdiri dari beberapa pertumbuhan yang berdekatan dapat terlihat pada selaput lendir. Neoplasma semacam itu dapat ditemukan di daerah anus dan perineum, serta pada selaput lendir organ genital bagian dalam pada wanita.
Pertumbuhan ini sangat menular. Dengan "papila" seperti itu, risiko penularan virus mendekati seratus persen. Bagaimana HPV ditularkan? Virus papiloma manusia dianggap sebagai salah satu infeksi urogenital yang paling umum. Infeksi biasanya terjadi selama hubungan seksual, tetapi penularan kontak juga mungkin terjadi saat menyentuh area yang terkena.
Kehadiran kondiloma runcing tidak berarti seseorang dapat terkena kanker. Ini adalah neoplasma dengan onkogenisitas sedang, yang tidak sering menyebabkan onkologi. Namun, munculnya kondiloma datar, yang terletak rata dengan permukaan selaput lendir di sekitarnya, sudah merupakan risiko nyata penyakit mematikan.
Kondiloma datar merupakan fenomena langka yang sebagian besar ditemukan pada wanita di vagina dan serviks. Dokter menyalahkan munculnya neoplasma tersebut pada jenis virus yang sangat onkogenik, termasuk HPV 18.
Munculnya kondiloma pada alat kelamin wanita dan pria belum menunjukkan kanker. Bahkan kecenderungan onkologi terungkap di laboratorium, saat jenis virus ditentukan. Misalnya, deteksi HPV tipe 6, 43 atau 11 tidak akan menyebabkan dokter khawatir tentang kesehatan pasien, meskipun ia akan menyarankan untuk menghilangkan pertumbuhan pada selaput lendir untuk berjaga-jaga. Lain halnya jika analisis menunjukkan adanya HPV tipe 18.
Apa bahayanya HPV 18? Telah disebutkan sebelumnya bahwa jenis human papillomavirus ini tergolong sangat onkogenik. Selain itu, ini adalah infeksi yang cukup umum yang dapat bersembunyi di dalam tubuh dalam waktu lama, menghancurkan sel-sel sehat, mengubah informasi genetiknya, dan mendorongnya untuk bereproduksi secara tidak terkendali.
Menurut berbagai data, 70 hingga 90% penduduk dunia adalah pembawa berbagai jenis infeksi papilomavirus. Di antara wanita yang didiagnosis menderita kanker rahim, 2/3 adalah pembawa virus tipe 18 dan 16, yang menunjukkan bahwa jenis HPV ini adalah yang paling berbahaya.
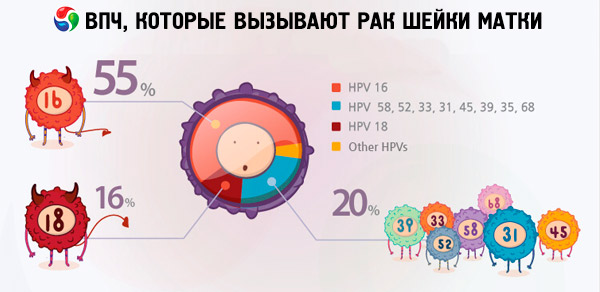
HPV tipe 18 dan 16 sering kali menyebabkan perkembangan tumor kanker dengan latar belakang penyakit yang tidak menyebabkan komplikasi tersebut pada orang tanpa virus. Misalnya, erosi atau displasia serviks dapat tiba-tiba berkembang menjadi kanker serviks justru karena HPV tipe 16 dan 18. Wanita yang belum didiagnosis dengan jenis papillomavirus yang sangat onkogenik dapat hidup dengan patologi ini selama bertahun-tahun tanpa risiko tertentu terhadap kehidupan.
Namun, parasit seperti apakah yang tidak hanya hidup dengan mengorbankan manusia, tetapi juga membunuh mereka secara bertahap? Mari kita coba melihat virus papiloma dari sudut pandang biologis.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Komplikasi dan konsekuensinya
Virus papiloma manusia merupakan salah satu infeksi urogenital yang paling umum. Namun, hingga penyakit tersebut memiliki gejala eksternal, mustahil untuk mendeteksinya tanpa pemeriksaan khusus. Tidak mungkin untuk mengatakan bahwa ini buruk, karena hingga tidak ada manifestasi, masih terlalu dini untuk menarik kesimpulan tentang kemungkinan konsekuensinya. Ada kemungkinan penyakit tersebut tidak menunjukkan gejala sama sekali, yang berarti pengobatannya tidak akan ada gunanya, karena papiloma yang muncul di tubuh dan selaput lendir pun dapat menghilang tanpa jejak setelah beberapa saat.
Baca juga:
Diagnostik
Bila gejala sudah muncul dan pasien berkonsultasi dengan dokter tentang gejala tersebut atau terkait dengan masalah lain, dokter kandungan atau dokter spesialis urologi pasti akan memperhatikan munculnya benjolan di tempat-tempat yang tidak biasa seperti alat kelamin dan anus selama pemeriksaan fisik. Bila benjolan tersebut muncul di mulut (laring dan pita suara), kemunculannya juga dapat menarik perhatian terapis atau dokter spesialis THT.
Saat memeriksa wanita, kecurigaan virus papiloma dapat menurun jika erosi serviks terdeteksi (terutama jika sudah lama tidak diobati), proses hiperplastik di pintu masuk saluran serviks, formasi kistik yang terus bertambah besar. Pada pria, ahli urologi atau andrologi akan memperhatikan munculnya bintik dan plak di area kepala dan badan penis pasien.
Pemeriksaan fisik pada area yang terkena memungkinkan seseorang untuk mencurigai (dengan akurasi yang memadai) adanya infeksi papilomavirus. Namun pada saat yang sama, dokter tidak dapat menentukan dengan mata telanjang jenis virus mana yang menyebabkan munculnya gejala eksternal tertentu. Biasanya, dengan HPV tipe 18 atau 16, kondiloma datar muncul pada selaput lendir, tetapi dalam kebanyakan kasus, beberapa jenis virus terdeteksi pada satu pasien sekaligus, yang berarti bahwa kondiloma runcing (tunggal atau ganda) dan kutil anogenital juga dapat muncul pada selaput lendir.
Dalam kondisi seperti itu, sangat sulit untuk menentukan jenis virus apa yang dimiliki pasien tertentu. Namun, hal ini harus dilakukan, karena selain strain yang aman dengan onkogenisitas rendah, jenis dengan onkogenisitas sedang atau tinggi juga dapat dideteksi, yang dapat mengubah neoplasma yang tidak berbahaya menjadi tumor kanker.
Diagnosis HPV tidak terbatas pada pemeriksaan luar saja. Untuk mendeteksi virus dalam tubuh dan menentukan jenisnya, berikut ini dilakukan:
- Pemeriksaan jaringan selaput lendir organ genital bagian dalam menggunakan mikroskop khusus (kolposkopi). Metode ini memungkinkan Anda untuk memeriksa lesi dengan saksama dan mengidentifikasi tidak hanya kondiloma runcing (biasanya terlihat dengan mata telanjang), tetapi juga yang datar. Dengan menggunakan kolposkopi, dokter dapat memeriksa jaringan dengan proses displastik dan reaksinya terhadap reagen khusus (uji Schiller): larutan Lugol atau cuka (larutan air 3%). Jika terdapat sel ganas, area yang terkena akan berwarna keputihan.
- Mikroskopi apus (pemeriksaan sitologi biomaterial yang diambil dari permukaan mukosa vagina, saluran serviks, atau uretra). Sitologi dalam kasus infeksi papilomavirus tidak memainkan peran yang menentukan dalam mendiagnosis penyakit. Namun, hal itu memungkinkan seseorang untuk mengidentifikasi sel-sel yang dimodifikasi (koilosit dan diskeratosit) dan menilai tingkat perkembangan proses ganas berdasarkan jumlahnya.
- Pemeriksaan histologis juga merupakan mikroskopi jaringan, tetapi biomaterialnya bukan lagi lendir, melainkan sepotong kecil epidermis yang terkena dan jaringan yang lebih dalam yang diambil selama pemeriksaan ginekologis atau urologis (biopsi). Analisis semacam itu dilakukan jika sitologi menunjukkan hasil yang meragukan atau positif. Ini adalah metode yang paling akurat untuk mendeteksi penyakit onkologis.
- Tes darah untuk antibodi. Tes ini bersifat indikatif bahkan ketika belum ada manifestasi eksternal dari infeksi virus, tetapi virus telah memasuki tubuh manusia dan dapat bersirkulasi secara hematogen (melalui darah). Tes ini memungkinkan Anda untuk mengidentifikasi human papillomavirus, tetapi tidak dapat menentukan tingkat infeksi (indikator kuantitatif virion) dan jenis virus secara langsung dengan akurasi 100%.
- Tes PAP. Tes ini relevan tidak hanya untuk wanita yang diduga menderita kanker serviks, tetapi juga untuk mendeteksi HPV 18 pada pria. Seperti fokus displasia, neoplasma pada penis dilumasi dengan larutan asam asetat 3%. Tes positif untuk HPV 18 akan menunjukkan jaringan pembuluh darah yang benar di area aplikasi reagen.
- Uji HPV Digene atau metode penangkapan hibrida. Teknik inovatif yang memungkinkan pembedaan galur virus papiloma yang sangat onkogenik dari galur yang rendah onkogenik. Dua pengujian dilakukan. Satu (395) mengidentifikasi jenis HPV yang rendah onkogenik, dan yang lainnya (394) mengidentifikasi jenis HPV yang tinggi onkogenik, termasuk HPV 18 dan 16.
Biasanya pemeriksaan ini dilakukan bersamaan dengan analisis sitologi apusan.
- Analisis PCR (polymerase chain reaction, uji PCR) bukanlah metode baru yang telah terbukti berkali-kali untuk mendeteksi jenis human papillomavirus yang sangat onkogenik: HPV 18, 16, 31, 33, 56, dll., yang memungkinkan untuk mendeteksi penyakit berbahaya bahkan pada tahap awal. Sebagai biomaterial, apusan dari selaput lendir digunakan, lebih jarang darah atau urin.
Saat ini, pengujian PCR merupakan analisis paling populer dan akurat yang memungkinkan Anda mengisolasi DNA virus. Pengujian ini tidak hanya menentukan jenis dan jenis virus, tetapi juga jumlahnya.
Struktur tes PCR membedakan antara:
- PCR HPV 16 dan 18 kualitatif (penentuan strain virus yang sangat onkogenik)
- PCR HPV dengan genotyping (penentuan genotipe virus, yang diperlukan untuk pengobatan yang efektif, dengan mempertimbangkan resistensi strain yang diidentifikasi terhadap obat),
- PCR kuantitatif HPV 18 (penentuan tingkat infeksi atau jumlah virion) dan beberapa pilihan penelitian lainnya, termasuk yang gabungan.
Jenis penelitian kualitatif memungkinkan untuk menentukan hanya keberadaan jenis virus tertentu dalam tubuh. Penguraian hasil untuk HPV 18 atau jenis virus lain akan berisi salah satu kata: "positif" atau "negatif". Misalnya, HPV 16 18 positif (+), jika fragmen DNA virus terdeteksi dalam biomaterial, atau HPV 16 18 negatif (-), jika tidak terdeteksi.
Untuk mengetahui seberapa serius situasi saat mengidentifikasi strain virus yang sangat onkogenik, perlu dilakukan analisis kuantitatif tambahan. Di sini, semuanya akan bergantung pada kekebalan orang tersebut (baik umum maupun lokal). Semakin lemah sistem kekebalan, semakin banyak jumlah virion dalam biomaterial yang akan terdeteksi.
Penganalisis selama pengujian PCR memungkinkan untuk mendeteksi lebih dari 0,3 salinan DNA HPV per ml, yang dianggap sebagai norma untuk HPV 18, karena jumlah salinan yang lebih kecil tidak lagi memiliki signifikansi klinis dan tidak mampu menyebabkan patologi yang serius.
Deteksi DNA virus papiloma dalam jumlah minimal itu sendiri menunjukkan kekebalan yang baik. Namun, ada kemungkinan juga infeksi tersebut terjadi baru-baru ini (dalam hal ini, hasil PCR akan dinyatakan meragukan), jadi setelah beberapa saat, atas rekomendasi dokter, ada baiknya melakukan tes ulang.
Terkait kanker serviks, jenis infeksi papilomavirus yang paling umum muncul dalam hasil penelitian adalah 16 dan 18. Apa perbedaan antara HPV 16 dan HPV 18, karena kedua jenis virus tersebut dianggap sangat onkogenik dan dianggap sebagai penyebab perkembangan kanker serviks? Harus dikatakan bahwa tingkat onkogenisitas strain virus ini tidak sama. Menurut beberapa sumber internet, HPV 16 dianggap paling berbahaya, mencakup 50% kasus deteksi kanker, sedangkan HPV 18 merupakan penyebab penyakit berbahaya ini hanya dalam 10% kasus.
Namun, para ilmuwan asing, setelah melakukan sejumlah penelitian, sampai pada kesimpulan bahwa penyebab perkembangan adenokarsinoma invasif (dan jenis kanker serviks inilah yang dideteksi dokter pada sebagian besar pasien) dalam kebanyakan kasus masih HPV-18, dan dalam kasus-kasus di mana kedua jenis virus terdeteksi, jenis ke-18 berkontribusi pada perkembangan penyakit yang cepat. Dalam kasus jenis kanker kelenjar non-invasif, yang tidak hanya memengaruhi sistem reproduksi, tetapi juga organ-organ lain, peran utama adalah HPV-16.
Munculnya proses displastik dini di rahim selama penelitian dalam beberapa kasus diamati bahkan sebelum masuknya genom HPV 16 ke dalam sel, dan ini menunjukkan bahwa integrasi jenis virus ini ke dalam sel organisme hidup bukanlah kondisi yang diperlukan untuk perkembangan penyakit. Proses patologis dimulai bahkan sebelum tanda-tanda pertamanya muncul.
Namun, perkembangan displasia serviks tingkat 3 yang parah, yang sering berkembang menjadi adenokarsinoma invasif, dalam banyak kasus menyiratkan integrasi HPV 18 dan jenis infeksi papilomavirus lainnya, yang menyebabkan proses patologis di rahim (HPV 31, 33, 52b, 58 yang sangat onkogenik dan HPV 6 dan 11 yang rendah onkogenik), ke dalam sel. Hal ini diperlukan untuk mentransfer informasi genetiknya ke dalamnya, informasi yang selanjutnya akan mengubah sifat-sifatnya dan mengubahnya menjadi tumor kanker.
Namun, bahkan masuknya virus yang sangat onkogenik ke dalam sel tidak selalu menyebabkan kanker. Hanya 1 dari 100 wanita dengan displasia yang kemudian didiagnosis menderita kanker serviks. Semuanya tergantung pada durasi keberadaan virus di dalam tubuh dan kemampuannya untuk mengekspresikan gen karsinogenik E6 dan E7 (masuknya mereka ke dalam genom sel inang dan transfer informasi yang menyebabkan mutasi), aktivasi mekanisme transformasi hormon seks wanita estradiol menjadi 16α OH sterone, ada atau tidak adanya kerusakan mutasi ganda pada kromosom sel hidup. Dengan demikian, penyakit onkologis dengan latar belakang infeksi papilomavirus berkembang hanya dengan interaksi simultan dari beberapa faktor yang menciptakan lahan subur untuk dimulainya proses degenerasi sel ganas.
Pencegahan HPV tipe 18
Infeksi Palillomavirus merupakan masalah yang dialami banyak orang. Dan ini didukung oleh sumber-sumber Internet yang relevan, di mana mereka yang telah didiagnosis dengan jenis virus yang sangat onkogenik berbagi masalah mereka dan meminta saran tentang apa yang harus dilakukan selanjutnya, bagaimana cara melawan parasit kecil ini yang dapat menyebabkan penyakit yang mengerikan.
Orang-orang yang memiliki pembawa virus dalam keluarga atau teman dekat mereka juga tidak kalah khawatir. Postingan mereka menunjukkan kekhawatiran terhadap kehidupan orang yang mereka cintai, tetapi pada saat yang sama mereka juga khawatir tentang kesehatan mereka, menyadari bahwa virus tersebut sangat menular. Dan meskipun jalur utama penularan virus dianggap seksual (terutama jika ada manifestasi eksternal), yang berarti bahwa bahayanya terutama bagi pasangan seksual, orang-orang memahami bahwa virion HPV juga dapat ditemukan dalam darah atau cairan fisiologis lainnya dan sekresi pasien. Inilah yang membuat banyak orang takut, memaksa mereka untuk membatasi komunikasi dengan pembawa virus.
Faktanya, risiko penularan infeksi melalui kontak sangat minimal. Tidak ada bukti pasti bahwa jalur kontak-rumah tangga relevan dalam kasus ini, jadi dokter sama sekali tidak memperhitungkannya. Saat berciuman, virus hanya dapat ditularkan jika salah satu pasangan memiliki neoplasma papilomavirus di tenggorokan, tetapi bahkan di sana biasanya berakhir sebagai akibat dari seks oral. Artinya, semuanya kembali ke kontak seksual: oral, vaginal, dan rektal, yang dapat menempatkan virus di rektum.
Dan sekali lagi, keberadaan virus dalam tubuh bukanlah indikator bahwa seseorang selanjutnya akan menjadi klien klinik onkologi. Perlu diingat fakta bahwa di antara wanita dengan HPV 16 atau 18, hanya 1% yang terkena kanker serviks, jadi Anda tidak boleh terlalu kesal karena tertular virus dan mengakhiri hidup Anda terlebih dahulu. Depresi dan kekhawatiran yang tidak perlu hanya akan memperburuk situasi.
Jauh lebih logis untuk secara teratur mengunjungi dokter kandungan atau dokter spesialis penyakit kelamin, menjalani pengobatan yang diresepkan oleh mereka dan di masa depan lebih selektif dalam memilih pasangan seksual.
Tindakan pencegahan apa yang dapat direkomendasikan kepada mereka yang belum terdiagnosis infeksi papilomavirus, agar tidak terdeteksi di kemudian hari:
- Sekali setahun, atau lebih baik lagi, setiap enam bulan, Anda perlu menjalani pemeriksaan oleh dokter kandungan (wanita) atau dokter spesialis urologi/andrologi (pria), bahkan jika tidak ada gejala penyakit tersebut. Pemeriksaan semacam itu sangat penting bagi mereka yang memiliki keluarga dengan kanker, yang menunjukkan adanya kecenderungan terhadap kanker.
- Kami sarankan untuk lebih berhati-hati saat memilih pasangan seksual. Pilihlah satu pasangan, tetapi pasangan yang dapat diandalkan yang tidak akan lari ke samping, daripada banyak pasangan yang meragukan. Perlu diingat bahwa seseorang mungkin tidak menyadari penyakitnya, tetapi sudah menjadi sumber bahaya, menjadi pembawa virus. Misalnya, wanita tidak dapat memvisualisasikan kondisi selaput lendir organ genital internal, yang berarti bahwa bahkan munculnya kondiloma internal dapat tetap tidak diperhatikan untuk waktu yang lama. Dan seorang pria, bahkan tanpa adanya manifestasi eksternal, harus memahami bahwa bagi pasangan dengan kekebalan yang lemah, ia masih merupakan faktor risiko infeksi, karena bahkan 1 virion mampu mereproduksi sejumlah besar klon.
- Jika salah satu pasangan seksual memiliki HPV 18 atau 16, tetapi selama eksaserbasi infeksi, ia harus membatasi hubungan seksual sampai tanda-tanda penyakit menghilang. Di masa mendatang, disarankan untuk menggunakan alat perlindungan yang andal terhadap berbagai infeksi seperti kondom. Pertanyaannya tetap apakah kondom dapat sepenuhnya menunda penyebaran infeksi, tetapi risiko infeksi jauh lebih rendah, yang juga penting.
- Kebersihan intim sebelum dan sesudah berhubungan seksual juga dianggap sebagai tindakan pencegahan terhadap infeksi. Dan ini berlaku tidak hanya untuk virus, tetapi juga untuk infeksi yang tidak kalah berbahayanya yang menyebabkan penyakit menular seksual.
- Kekebalan tubuh yang kuat merupakan syarat utama bagi kesehatan tubuh, karena sistem kekebalan tubuh kita, jika berfungsi dengan baik, dapat melindungi kita dari berbagai kemalangan. Dan bahkan jika jenis papilomavirus yang sangat onkogenik berhasil menembus jauh ke dalam jaringan tubuh, sistem kekebalan tubuh tidak akan membiarkannya berkembang biak dan memicu proses patologis. Setiap infeksi dapat aktif di dalam tubuh hanya dengan latar belakang kekebalan tubuh yang berkurang. Ini berarti bahwa pertama-tama kita harus menjaga kesehatan sistem kekebalan tubuh.
Nutrisi yang tepat, gaya hidup sehat dan aktif, meninggalkan kebiasaan buruk, prosedur pengerasan, pengobatan tepat waktu terhadap penyakit apa pun untuk mencegahnya menjadi kronis, yang sangat memengaruhi sistem kekebalan tubuh - ini adalah kunci untuk kekebalan yang kuat dan pencegahan penyakit virus dari etiologi apa pun.
- Karena stres dianggap sebagai faktor kuat yang melemahkan pertahanan tubuh, seseorang harus belajar untuk bereaksi dengan benar terhadap situasi yang membuat stres. Jika seseorang tidak dapat mengatasi perasaan dan emosinya sendiri, tidak ada salahnya untuk mencari bantuan dari seorang spesialis - seorang psikolog, yang telah lama berpraktik di luar negeri, tetapi masih belum menjadi tren di tanah air kita.
- Vaksinasi merupakan salah satu cara yang paling dapat diandalkan untuk mencegah berbagai infeksi. Saat ini, banyak vaksin telah ditemukan untuk berbagai penyakit, dan infeksi papilomavirus tidak terkecuali. Dan jika sebelumnya vaksin tersebut bekerja terutama terhadap HPV tipe 6 dan 11, saat ini sudah ada beberapa vaksin yang dapat mencegah infeksi HPV tipe 16 dan 18 yang sangat onkogenik.
Mari kita bahas lebih rinci tentang vaksinasi, yang seharusnya dipahami bukan sebagai tindakan terapeutik, tetapi sebagai tindakan pencegahan terhadap infeksi virus. Di negara-negara asing, praktik ini telah diterapkan secara luas. Misalnya, di Finlandia, vaksinasi HPV dianggap wajib bagi semua anak perempuan yang berusia 10 tahun.
Di negara kita, vaksinasi bersifat sukarela. Dokter hanya dapat menawarkan tindakan pencegahan seperti itu, dan orang tersebut sendiri yang memutuskan apakah ia mampu membeli vaksin, yang biayanya mulai dari 750 hryvnia atau lebih.
Saat ini, dokter menawarkan kepada rekan-rekan kita terutama 2 jenis vaksin yang dapat mencegah infeksi dengan jenis utama papillomavirus, yang menyebabkan munculnya neoplasma pada selaput lendir alat kelamin (6, 11, 16 dan 18). Ini adalah vaksin "Gardasil" dan analognya yang lebih murah "Cervarix".
Program pencegahan terdiri dari 3 suntikan. Interval antara vaksinasi pertama dan kedua adalah 1 bulan. Suntikan ketiga diberikan enam bulan setelah yang pertama. Prosedur berlangsung sekitar satu jam, di mana dokter memberikan suntikan dan mengamati reaksi pasien. Vaksinasi anak-anak di bawah usia 18 tahun dilakukan hanya di hadapan orang tua mereka. Setelah program vaksinasi lengkap, pasien tetap terlindungi selama 3-6 tahun, tanpa memandang usia.
Produsen vaksin menganjurkan untuk memulai vaksinasi pada usia 9-10 tahun, sebagaimana tercantum dalam petunjuk obat. Namun, dokter percaya bahwa tindakan tersebut akan relevan untuk semua anak perempuan, remaja putri, dan wanita berusia 9 hingga 26 tahun, serta untuk anak laki-laki berusia 9 hingga 15-17 tahun. Jika diinginkan, pria yang peduli dengan kesehatannya juga dapat melakukan vaksinasi pada usia muda (vaksin Gardasil). Efektivitas kedua vaksin tersebut sekitar 99%.
Perlu dicatat bahwa jika infeksi sudah ada di dalam tubuh, vaksinasi tidak akan berguna, karena tidak memengaruhi perjalanan penyakit. Pengobatan infeksi virus harus dilakukan dengan obat lain yang ditujukan untuk tujuan ini. Dan vaksinasi merupakan tindakan pencegahan yang efektif.
Namun, tindakan ini memiliki sisi negatifnya. Remaja yang telah divaksinasi mulai merasa kebal, mengabaikan tindakan kontrasepsi dasar (kita berbicara tentang kondom), tidak terlalu memikirkan kesehatan pasangan seksualnya, "mengumpulkan" pasangan seksual, dll., dengan keyakinan bahwa mereka tidak dalam bahaya. Seiring berjalannya waktu, perilaku seperti itu dapat menjadi kebiasaan, tetapi vaksin memiliki durasi tindakan yang terbatas, dan dokter biasanya memberikan jaminan 99% selama 3 tahun. Lebih jauh, perilaku seksual yang tidak pandang bulu seperti itu dapat menyebabkan infeksi virus papiloma.
Ramalan cuaca
Prognosis penyakit yang disebabkan oleh infeksi papilomavirus bergantung pada banyak faktor, yang utama adalah predisposisi keturunan dan latar belakang hormonal. Hal ini terutama relevan bagi wanita yang mengalami gangguan sintesis hormon estrogen wanita dan metabolismenya. Semakin dini infeksi terdeteksi, semakin mudah untuk mencegah konsekuensi yang tidak menyenangkan dan berbahaya dari reproduksinya.
Namun, meskipun pasien sudah menunjukkan gejala eksternal penyakit ini, hal ini bukan alasan untuk panik. Pertama, jika tidak ada infeksi HIV, penyakit ini akan sembuh bahkan setelah mengonsumsi imunomodulator, terutama jika kondiloma dan kutil kelamin yang terbentuk diobati terlebih dahulu. Prognosis terburuk dialami oleh orang-orang dengan defisiensi imun, karena tubuh mereka tidak mampu melawan infeksi, sehingga penyakit menular apa pun pada pasien tersebut akan menimbulkan komplikasi.
Kedua, munculnya kondiloma atau perkembangan proses displastik di rahim itu sendiri tidak menunjukkan onkologi. Biasanya, setidaknya 5 tahun berlalu sebelum neoplasma jinak berubah menjadi ganas. Selama waktu ini, Anda dapat berhasil menjalani lebih dari satu rangkaian pengobatan, yang dapat mencegah konsekuensi berbahaya tersebut.
Lain halnya jika seorang wanita tidak memeriksakan diri ke dokter selama 5-10 tahun setelah terinfeksi virus papiloma, dan penyakitnya terus berlanjut. Namun ada satu hal yang perlu diperhatikan, bahaya kanker serviks sering kali dilebih-lebihkan. Jika penyakit ini terdeteksi pada stadium awal, tingkat kelangsungan hidup dalam kasus ini adalah 90-92%, yang jauh lebih tinggi daripada banyak kanker lainnya. Namun, pada stadium ketiga, kemungkinan keberhasilan pengobatan sudah berkurang tiga kali lipat.
Perlu dikatakan bahwa wanita (apalagi pria) punya waktu untuk mencegah kemungkinan komplikasi HPV 18. Prosesnya tidak berkembang dengan cepat, yang berarti selalu ada peluang untuk menghentikannya sebelum timbulnya konsekuensi yang menyedihkan. Dan meskipun sangat sulit untuk menghilangkan virus dari tubuh, selalu ada cara untuk meminimalkan dampak negatifnya.
Sedikit sejarah
Hingga akhir abad ke-19, umat manusia masih bingung. Orang-orang sakit dan sekarat, tetapi dokter tidak dapat memahami apa yang menyebabkan semakin banyak penyakit baru yang tidak dapat diobati dengan obat-obatan yang ada saat itu. Beberapa orang meninggal karena flu, sementara yang lain muncul benjolan aneh di tubuh mereka. Dan dokter tidak dapat menjawab apa yang menyebabkan patologi ini, karena penelitian laboratorium saat itu tidak dapat mengidentifikasi patogennya.
Dan patogen yang sulit dipahami itu ternyata adalah virus. Kata ini digunakan untuk menggambarkan partikel mikroskopis, yang ukurannya ternyata seratus kali lebih kecil dari ukuran sel bakteri. Mereka ditemukan oleh ilmuwan Rusia Dmitry Iosifovich Ivanovsky pada tahun 1892, meskipun nama bentuk kehidupan baru itu diberikan agak kemudian.
Sejak saat itu, perkembangan ilmu pengetahuan mulai aktif bermunculan, yang pada abad ke-20 sudah disebut virologi. Pada abad inilah banyak ditemukan virus yang ternyata menjadi penyebab penyakit demam kuning, cacar, polio, infeksi virus pernapasan akut dan influenza, infeksi HIV, kanker, dan lain-lain.
Perlu dikatakan bahwa manusia telah mengetahui tentang infeksi virus papiloma sejak abad ke-19. Kondiloma dan kutil dapat ditemukan dalam karya-karya dokter Yunani kuno (abad pertama SM). Di sana juga disebutkan bahwa penyakit ini ditularkan secara seksual. Namun, agen penyebab kondiloma itu sendiri baru dapat ditemukan dua dekade kemudian.
Baru pada pertengahan abad ke-20 diketahui bahwa penyebab pertumbuhan mirip kutil pada kulit dan selaput lendir adalah virus, ketika partikel mikroskopis ini diisolasi dari kutil, dan kemudian dari papiloma yang terbentuk pada selaput lendir alat kelamin. Namun, virus papiloma pertama kali diisolasi pada tahun 1933 berkat ahli virus Amerika Richard Shope.
Perkembangan ilmu virologi selanjutnya menunjukkan bahwa tidak hanya ada satu, tetapi beberapa jenis HPV. Jenis-jenis tersebut disebut HPV 6, HPV 18, HPV 35, HPV 69, dst. Beberapa jenis, setelah masuk ke dalam tubuh manusia, berakar, tetapi tidak menunjukkan gejala apa pun. Hampir semua dari kita memilikinya, tetapi kita tidak menduga bahwa kita adalah pembawa virus tersebut. Jenis-jenis lainnya dapat disebut bukan hanya parasit, tetapi musuh manusia, karena dapat menyebabkan penyakit yang paling berbahaya.

