Ahli medis artikel
Publikasi baru
Leukoplakia esofagus
Terakhir ditinjau: 04.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
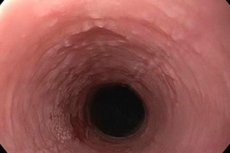
Jika lapisan epitel jaringan mukosa saluran pencernaan bagian atas mulai mengalami keratinisasi secara intensif, maka kita berbicara tentang perkembangan leukoplakia esofagus. Pada tahap awal penyakit, terbentuk plak padat yang dapat dihilangkan dan praktis tidak disertai tanda-tanda proses inflamasi. Seiring berjalannya waktu, perubahan destruktif pada selaput lendir muncul di pipi, lidah, dan rongga mulut. Jika tidak diobati, ada risiko tinggi berkembangnya proses ganas. [ 1 ]
Epidemiologi
Jika kita mempertimbangkan statistik umum pasien yang mencari bantuan untuk leukoplakia esofagus, penyakit ini paling sering ditemukan di antara pasien berusia 30 hingga 70 tahun, dan lebih sering di antara pria (lebih dari 4% pada pria dibandingkan dengan 2% pada wanita).
Untuk setiap seratus kasus pasien yang didiagnosis dengan leukoplakia, mungkin terdapat hingga 6% patologi prakanker dan hingga 5% stadium awal kanker. Kita berbicara terutama tentang pasien dengan tipe leukoplakia esofagus yang berkutil dan erosif-ulseratif: pada pasien tersebut, kondisi prakanker dapat diklasifikasikan ulang sebagai proses karsinoma sel skuamosa invasif.
Karsinoma awal atau yang berkembang pada jaringan mukosa esofagus akibat keratinisasi intensif terkadang mirip dengan leukoplakia. Mengingat hal ini, setiap orang yang dicurigai menderita penyakit ini dirujuk untuk menjalani pemeriksaan histologis dan pemeriksaan lainnya guna mendiagnosis kondisi prakanker atau ganas secara tepat waktu.
Perlu dicatat bahwa leukoplakia esofagus merupakan patologi yang sangat langka jika dibandingkan dengan leukoplakia rongga mulut. Dapat dikatakan bahwa kedua penyakit ini sering diidentifikasi karena kesamaan manifestasi klinis. Di beberapa negara, untuk formulasi diagnosis yang lebih akurat, istilah "leukoplakia esofagus" diganti dengan istilah "metaplasia epidermoid esofagus".
Penyebab leukoplakia esofagus
Para ahli belum menentukan etiologi pasti dari perkembangan leukoplakia esofagus. Namun, sudah mungkin untuk mengatakan dengan yakin bahwa patologi muncul di bawah pengaruh faktor-faktor eksternal yang merusak - khususnya, iritasi termal, mekanis atau kimia. Risiko penyakit meningkat secara signifikan oleh pengaruh simultan dari beberapa faktor tersebut. Misalnya, leukoplakia esofagus dan rongga mulut sering ditemukan pada perokok "jahat": selaput lendir mereka secara teratur terkena efek termal dan kimia dari resin nikotin dan asap rokok. [ 2 ]
Jika kita melihat lebih detail, alasan berikut dapat menyebabkan perkembangan leukoplakia esofagus:
- gangguan neurodistrofik yang mempengaruhi jaringan mukosa;
- proses peradangan kronis pada kulit dan selaput lendir, sistem pencernaan;
- kecenderungan genetik (yang disebut dyskeratosis “familial”);
- hipovitaminosis vitamin A;
- involusi jaringan mukosa;
- gangguan hormonal, ketidakseimbangan hormon yang berkepanjangan atau parah;
- lesi infeksi pada rongga mulut dan saluran pencernaan;
- pengaruh pekerjaan yang merugikan, termasuk penyakit kronis akibat kerja;
- merokok, penyalahgunaan alkohol;
- makan makanan yang terlalu pedas, terlalu sering menggunakan bumbu dan rempah pedas;
- konsumsi makanan kering secara sistematis, konsumsi makanan kering kasar secara teratur;
- penyakit gigi, adanya implan gigi;
- masalah gigi atau kehilangan gigi, yang menghalangi Anda mengunyah makanan dengan baik;
- kekebalan tubuh yang melemah secara patologis.
Faktor risiko
Orang yang berusia di atas 30 tahun dapat dianggap berisiko mengalami leukoplakia esofagus. Pada masa kanak-kanak, patologi ini jarang terjadi.
Para ahli mengidentifikasi sejumlah faktor yang dapat berkontribusi terhadap terjadinya gangguan ini:
- penyakit virus, pembawa infeksi virus (khususnya virus herpes, dll.);
- patologi infeksi dan inflamasi, terutama yang memiliki perjalanan panjang atau kronis;
- cedera mekanis, kimia, atau termal yang teratur (prosedur gastroduodenoskopi yang sering diulang, konsumsi makanan kering yang terlalu kasar atau makanan panas, minum cairan agresif - misalnya, alkohol kuat, dll.);
- merokok sistematis;
- induksi muntah secara teratur (misalnya pada gangguan makan);
- efek samping dan patologi profesional yang berbahaya (menghirup uap kimia, debu, bekerja dengan asam dan basa);
- gangguan penyerapan vitamin, asupan vitamin yang tidak mencukupi ke dalam tubuh;
- melemahnya sistem kekebalan tubuh secara tajam atau parah (khususnya pada pasien dengan HIV dan kondisi defisiensi imun lainnya);
- faktor keturunan (adanya patologi serupa pada kerabat dekat).
Selain penyebab langsung leukoplakia esofagus, dokter menyoroti signifikansi khusus faktor risiko yang terkait dengan predisposisi genetik, karakteristik individu, dan gaya hidup pasien. Koreksi atau eliminasi faktor-faktor ini tepat waktu dapat menjadi langkah efektif dalam mencegah patologi ini: konsultasi sistematis dengan terapis atau ahli gastroenterologi membantu pasien tidak hanya mempelajari lebih lanjut tentang kesehatan mereka, tetapi juga mendeteksi patologi sedini mungkin. Jika perlu, dokter akan segera meresepkan prosedur diagnostik yang tepat dan melakukan perawatan yang tepat sasaran. [ 3 ]
Patogenesis
Pembentukan fokus patologis leukoplakia esofagus dipengaruhi oleh berbagai faktor etiologi yang berdampak negatif pada jaringan mukosa dan tubuh secara keseluruhan. Namun, mekanisme patogenetik penyakit ini belum dipelajari secara menyeluruh: keterlibatan interferon dan mediator imun lainnya dalam patogenesis tidak membuktikan spesifisitas perkembangan leukoplakia.
Agaknya, di bawah pengaruh iritan tertentu, ekspresi protein adhesi yang khusus untuk jaringan epitel terganggu. Hal ini menyebabkan peningkatan interaksi antarsel epitel, yang mengaktifkan proses hiperdiferensiasi sel.
Akibatnya, terjadi keratinisasi berlebihan, yang secara fisiologis tidak normal, dan pada saat yang sama “kematangan” sel meningkat dengan penekanan apoptosis. Sebagai hasil dari proses ini, sel-sel keratin “berumur panjang” yang “terikat” satu sama lain tidak terkelupas, dan lapisan hiperkeratotik yang padat terbentuk. [ 4 ]
Seiring berjalannya waktu, sebagai akibat dari berbagai pengaruh eksternal, terjadi perubahan destruktif pada jaringan, yang menyebabkan peningkatan proliferasi sel di lapisan basal. Perlu dicatat bahwa semua proses di atas terjadi tanpa aktivasi reaktivitas imun, yang merupakan ciri khas leukoplakia. Mengingat hal ini, pengobatan patologi harus didasarkan pada normalisasi interaksi antar sel.
Gejala leukoplakia esofagus
Bagi banyak pasien, leukoplakia esofagus disertai dengan penurunan kualitas hidup yang signifikan, dan risiko keganasan penyakit berdampak negatif pada status psikologis umum pasien.
Jenis utama leukoplakia esofagus adalah:
- leukoplakia datar, atau sederhana pada esofagus;
- jenis penyakit kutil;
- tipe erosif-ulseratif;
- leukoplakia lunak.
Leukoplakia sederhana adalah yang paling umum. Selama pemeriksaan eksternal, biasanya tidak mungkin untuk mendeteksi kelainan patologis apa pun. Tidak ada pembesaran kelenjar getah bening di dekatnya dengan palpasi. Selama pemeriksaan faring, dokter memperhatikan selaput lendir, yang biasanya harus cukup lembab, berkilau, dan berwarna merah muda pucat. Ketika leukoplakia esofagus menyebar ke faring dan rongga mulut, bintik-bintik cahaya terbatas terbentuk yang memiliki konfigurasi yang jelas, tanpa tonjolan (sejenis lapisan keputihan yang tidak dapat dipisahkan). Seringkali, zona keratosis menyebar lebih jauh - ke permukaan bagian dalam pipi, bibir. Penting: bintik keputihan tidak dapat dihilangkan, bahkan dengan paksa.
Leukoplakia esofagus tipe verukosa dapat berkembang dari tipe patologi sederhana (datar). Pasien mengeluhkan sensasi terbakar di belakang tulang dada, iritasi konstan atau kekeringan di tenggorokan, ketidaknyamanan saat menelan makanan (terutama saat makan kering). Tidak ada rasa sakit atau gejala lain yang terdeteksi. Selama survei pasien, terungkap adanya kebiasaan buruk (merokok, penyalahgunaan alkohol), penyakit penyerta pada sistem pencernaan, endokrin atau kardiovaskular.
Leukoplakia tipe verukosa dapat terjadi dalam dua varian:
- leukoplakia plak pada esofagus (disertai dengan terbentuknya lesi menyerupai plak putih);
- leukoplakia verukosa pada esofagus (pertumbuhan padat terbentuk seperti kutil).
Perubahan semacam itu pada selaput lendir hanya dapat diketahui saat melakukan endoskopi, atau saat proses menyebar ke bagian belakang lidah dan permukaan lateralnya, ke rongga mulut, prosesus alveolar, dan langit-langit.
Pada varian plak, fokus patologis terbatas, menonjol sedikit di atas permukaan mukosa, dan ditandai dengan konfigurasi tidak teratur dan kontur yang jelas.
Pada varian kutil, tuberkel muncul di atas selaput lendir, padat, tidak mungkin membentuk lipatan di atasnya. Warna elevasi bervariasi dari keputihan hingga kuning tua.
Leukoplakia esofagus tipe erosif ditandai dengan terbentuknya cacat erosif dan retakan, yang merupakan konsekuensi dari kurangnya pengobatan varian patologi yang sederhana atau berkutil. Karena kerusakan jaringan yang nyata, pasien mengalami nyeri, sensasi terbakar, pemadatan, dan tekanan. Nyeri terjadi setelah terpapar pada iritan apa pun - khususnya, saat makan dan minum. Pendarahan pada luka mungkin terjadi.
Tanda-tanda awal leukoplakia esofagus tidak sama pada semua orang. Seringkali, masalah ini muncul tanpa gejala yang jelas, karena dapat tidak diketahui selama bertahun-tahun.
Dalam kasus lain, leukoplakia menunjukkan gejala berupa rasa tidak nyaman tertentu – misalnya, kesulitan menelan, sakit tenggorokan, dan rasa terbakar di belakang tulang dada, dll. Namun, tanda-tanda ini biasanya muncul pada tahap penyakit yang relatif lanjut. [ 5 ]
Tahapan
Tahapan leukoplakia esofagus dan rongga mulut ditentukan oleh jenis penyakitnya:
- Pada tahap pertama, lapisan tipis muncul pada selaput lendir, yang tidak dapat dihilangkan dengan kapas. Tanda-tanda patologis lainnya biasanya tidak ada. Perawatan pada tahap ini paling efektif, karena hanya lapisan submukosa esofagus yang terpengaruh.
- Tahap kedua ditandai dengan munculnya benjolan-benjolan yang menonjol, yang dapat menyebar dan menyatu. Pada saat yang sama, kelenjar getah bening terdekat dapat terpengaruh.
- Pada tahap ketiga, kerusakan mikro berupa retakan atau erosi terbentuk di area tuberkel. Gejala nyeri tambahan muncul, seperti nyeri, rasa terbakar, yang dipicu oleh partikel makanan dan minuman yang masuk ke dalam luka. Dengan latar belakang ketidaknyamanan yang terus-menerus, kondisi psikoneurologis pasien terganggu, mudah tersinggung dan insomnia terjadi. Penyempitan lumen esofagus yang signifikan mungkin terjadi.
Gambaran klinis pada satu atau beberapa tahap leukoplakia esofagus dapat bermanifestasi baik secara komprehensif maupun tunggal, karena tergantung pada banyak faktor: adanya patologi lain, karakteristik individu pasien, prevalensi proses penyakit, dll. Oleh karena itu, jika ketidaknyamanan terjadi selama atau setelah makan, konsultasi profesional dengan dokter dengan profil yang sesuai diperlukan - khususnya, ahli gastroenterologi atau dokter gigi.
Formulir
Klasifikasi modern yang disajikan oleh Organisasi Kesehatan Dunia membagi leukoplakia menjadi bentuk homogen dan non-homogen. Bentuk non-homogen juga dibagi lagi menjadi tipe eritroplakia, nodular, berbintik, dan berkutil.
Terdapat informasi bahwa beberapa kasus leukoplakia non-homogen pada setiap kasus kedua merupakan displasia epitel dan memiliki risiko keganasan yang tinggi.
Ada klasifikasi lain yang mencakup konsep seperti "kondisi prakanker epitel": yang meliputi eritroplakia dan leukoplakia. Menurut pembagian histologis ini, leukoplakia dibagi menjadi hiperplasia epitel fokal tanpa tanda-tanda atipisitas sel, serta displasia rendah, sedang, dan berat. Displasia, pada gilirannya, dicirikan sebagai displasia intraepitel skuamosa (memiliki tiga tingkat keparahan).
Klasifikasi yang ditentukan digunakan untuk deskripsi patomorfologi dan pelengkap diagnosis klinis.
Komplikasi dan konsekuensinya
Jika tidak ada perawatan yang diperlukan, atau jika terapi leukoplakia tidak tepat, proses patologis akan berkembang, terjadi pemadatan jaringan, yang selanjutnya dapat memicu penyempitan esofagus (stenosis lumen yang persisten). Tanda-tanda khas memburuknya kondisi adalah:
- munculnya suara serak, mengi;
- batuk terus-menerus tanpa alasan yang jelas;
- sensasi konstan adanya benda asing di tenggorokan;
- nyeri, terutama saat mencoba menelan makanan.
Pasien mulai mengalami kesulitan makan, kehilangan berat badan, menjadi mudah tersinggung, tidur terganggu, dan kapasitas kerja menurun.
Namun, konsekuensi paling kompleks dan berbahaya dari leukoplakia esofagus mungkin adalah proses tumor dengan etiologi ganas. Paling sering, komplikasi berkembang dengan latar belakang jenis penyakit kutil dan erosif-ulseratif. Dua bentuk kanker esofagus ditentukan:
- karsinoma sel skuamosa, yang berkembang dari sel epitel yang melapisi kerongkongan;
- adenokarsinoma yang terjadi di segmen bawah esofagus.
Jenis proses ganas lainnya di esofagus relatif jarang terjadi.
Tetapi pada tahap awal perkembangan, leukoplakia merespons terapi dengan baik, yang dilakukan bersamaan dengan penghapusan kemungkinan faktor pemicu, termasuk kebiasaan buruk.
Diagnostik leukoplakia esofagus
Diagnostik umum penyakit esofagus biasanya meliputi:
- pengumpulan anamnesis;
- pemeriksaan visual (inspeksi);
- esofagoskopi;
- elektrokardiografi (untuk diagnosis banding nyeri dada);
- Pemeriksaan rontgen esofagus;
- esofagomanometri.
Tes yang dilakukan meliputi tes darah dan urin umum. Jika diduga terjadi degenerasi ganas, tes darah untuk penanda tumor dapat dilakukan – zat yang dibentuk oleh sel tumor dan disekresikan ke dalam cairan biologis. Penanda tumor paling sering ditemukan dalam darah pasien yang menderita patologi onkologis. [ 6 ]
Diagnostik instrumental selalu efektif bila digunakan dalam kombinasi dengan metode diagnostik lainnya. Prosedur utama dianggap sebagai pemeriksaan endoskopi esofagus: endoskopi lunak dimasukkan ke dalam rongganya, dengan bantuan pemeriksaan lengkap seluruh jaringan mukosa dilakukan, dan bahkan, jika perlu, biopsi diambil - sepotong jaringan untuk analisis histologis.
Gambaran endoskopi tergantung pada jenis leukoplakia esofagus:
- Pada bentuk datar, akantosis dengan perubahan proliferatif pada lapisan basal dan spinosus, serta displasia dengan dominasi parakeratosis diamati pada sel epitel. Secara eksternal, ini dimanifestasikan oleh pembentukan bintik-bintik keputihan terbatas yang tampak seperti lapisan film yang direkatkan.
- Pada bentuk kutil, tidak seperti bentuk datar, hiperkeratosis mendominasi. Pembesaran selular khas pada lapisan spinosus dan basal diamati, dengan latar belakang sedikit atipia dan polimorfisme. Pada struktur yang mendasarinya, jaringan kapiler meluas, terdapat tanda-tanda infiltrasi limfoid fokal dengan adanya sedikit eosinofil dan sel plasma. Peninggian berbagai bentuk dan ukuran, padat, berwarna terang (dalam bentuk plak atau pertumbuhan kutil) ditemukan pada mukosa.
- Dalam bentuk erosif-ulseratif, semua tanda proses inflamasi kronis dengan pembentukan infiltrat histiosit-limfoid terdeteksi. Hiperkeratosis intensif berkembang di lapisan epitel yang rusak, displasia lapisan basal terjadi, dan fokus ulserasi muncul. Jaringan di bawahnya mengalami infiltrasi seluler. Pemeriksaan endoskopi menunjukkan erosi dan/atau retakan, terkadang berdarah. Fokus erosif dapat memiliki diameter dari satu milimeter hingga dua sentimeter. [ 7 ], [ 8 ]
Perubahan hiperplastik, parakeratotik, hiperkeratotik, peningkatan jumlah mitosis, kegagalan polaritas basal, polimorfisme nuklir, keratinisasi seluler, hiperkromatisme, dan tanda-tanda lainnya dianggap oleh para spesialis sebagai kondisi prakanker. Rasio yang salah dari triad, termasuk aktivitas proliferatif, diferensiasi seluler, dan proses anaplasia biokimia, dicatat. [ 9 ]
Perbedaan diagnosa
Leukoplakia tipe datar memerlukan diferensiasi dari perjalanan khas lichen planus, yang di dalamnya ditemukan struktur morfologi yang khas, penyatuan simetris papula poligonal. Lokalisasi dominan elemen patologis pada lichen planus adalah zona retromolar dan batas labial merah.
Jenis leukoplakia yang khas dibedakan dari hiperkeratosis terbatas, di mana terbentuk area datar, dilapisi sisik padat dan dikelilingi oleh peninggian tipis dan terang.
Leukoplakia tipe verukosa dibedakan dari infeksi kandida. Penyakit ini ditandai dengan munculnya lapisan keputihan keabu-abuan yang "menempel" dengan kuat pada jaringan mukosa. Saat mencoba melepaskan lapisan tersebut secara paksa, permukaan ulkus yang berdarah terang akan terlihat. Untuk diagnostik tambahan, analisis sitologi dilakukan.
Jenis leukoplakia erosif-ulseratif memerlukan diferensiasi dari jenis liken planus yang serupa, di mana nodul kecil muncul di sepanjang tepi lesi patologis (mungkin juga ada di kulit).
Selain itu, penyakit ini harus dibedakan dari manifestasi sifilis sekunder, kerusakan mekanis kronis pada selaput lendir dan esofagitis refluks, luka bakar kimia dan termal pada esofagus. Untuk mengidentifikasi patologi ini, penting untuk mempertimbangkan konfigurasi lesi, elevasinya di atas permukaan selaput lendir, adanya kilau, pemisahan partikel saat dikikis, dan adanya perubahan latar belakang.
Tidak selalu mungkin untuk mendasarkan diagnosis pada pemeriksaan eksternal dan pengumpulan anamnesis pasien. Kita tidak boleh melupakan varian patologi seperti leukoplakia idiopatik pada esofagus, yang berkembang tanpa alasan yang jelas. Dalam kasus ini, diagnosis diferensial sangat penting.
Tidak semua spesialis mencatat perlunya memisahkan konsep-konsep seperti leukoplakia esofagus dan rongga mulut: dalam banyak hal, istilah-istilah ini disalin. Dan dalam decoding histologis, tanda pelaporan seperti "leukoplakia esofagus" mungkin sama sekali tidak ada: jauh lebih penting bagi dokter yang hadir untuk mengetahui sifat proses histologis - yaitu, sebagai akibat dari fokus pemadatan yang terbentuk - sebagai akibat dari atrofi, edema, infiltrasi, akantosis daerah epitel tengah, hiperkeratosis daerah superfisial jaringan epitel skuamosa esofagus. Informasi tentang keberadaan sel-sel atipikal, displasia juga diperlukan. Untuk ini, perlu menerapkan pendekatan yang diperluas untuk memeriksa pasien.
Siapa yang harus dihubungi?
Pengobatan leukoplakia esofagus
Leukoplakia esofagus paling efektif diobati dengan intervensi bedah menggunakan nitrogen cair, laser atau koagulator listrik. Kriosurgeri dianggap sebagai metode yang paling optimal, karena risiko kekambuhan patologinya minimal.
Selama perawatan, perlu menggunakan taktik yang komprehensif. Selain membakar fokus patologis, perlu menjalani terapi antibiotik, serta mengikuti diet ketat untuk waktu yang cukup lama dengan sepenuhnya menghindari minuman beralkohol, makanan yang sulit dicerna, pedas, dan asam.
Secara umum, tindakan pengobatan untuk leukoplakia esofagus bersifat lokal dan umum.
Prasyarat untuk tindakan lokal yang efektif adalah netralisasi faktor yang merusak. Misalnya, pasien harus berhenti merokok dan minum alkohol. Jika ini tidak dilakukan, penyakit tidak hanya akan berkembang, tetapi risiko keganasan juga akan meningkat secara signifikan. Poin penting lainnya termasuk kepatuhan terhadap semua aturan kebersihan mulut, tindakan sanitasi tambahan, penggunaan obat-obatan, dan, jika perlu, bantuan dokter bedah.
Spesialis mempraktikkan berbagai metode dampak terapeutik pada area yang terkena leukoplakia esofagus. Cara yang paling umum dan mudah diakses dianggap sebagai aplikasi aplikator larutan minyak vitamin A ke fokus patologi, serta penggunaan internal obat gabungan Aevit (kombinasi vitamin A dan E).
Pengobatan radikal diresepkan jika leukoplakia esofagus telah mencapai tahap kritis, atau dalam kasus di mana penggunaan obat-obatan tidak memiliki efek terapeutik yang diperlukan. [ 10 ]
Perawatan bedah melibatkan eksisi area yang terkena menggunakan pisau bedah, sinar laser (CO2 atau helium-neon), elektrokoagulator, kriodestruksi. Beberapa metode pemaparan dapat digunakan. Namun, perawatan tersebut memiliki kekurangan: perubahan sikatrik terbentuk, jaringan berubah bentuk, kapasitas fungsional esofagus terganggu. Pemulihan jaringan biasanya lama, periode epitelisasi rata-rata sekitar 2 bulan. Edema serosa berkembang di area yang dioperasi, keropeng basah terbentuk, dan aktivitas seluler, proses metabolisme protein dan karbohidrat melambat. Semua ini secara langsung memengaruhi durasi periode regenerasi. Poin penting lainnya: bahkan intervensi bedah tidak menjamin tidak adanya kekambuhan dan tidak mengurangi kemungkinan berkembangnya tumor ganas. [ 11 ]
Teknik radikal lainnya juga digunakan, khususnya ultrasound frekuensi rendah, perawatan fotodinamik berdasarkan penghancuran selektif jaringan yang berubah menggunakan stimulasi elemen fotosensitif.
Perlu diperhatikan bahwa kemungkinan perawatan bedah terbatas: pertama-tama, ini mengacu pada kekhasan akses ke kerongkongan, trauma intervensi, dll. [ 12 ]
Pengobatan leukoplakia esofagus dengan obat-obatan
Untuk penggunaan internal, retinol, tokoferol dalam bentuk larutan minyak, dan vitamin kelompok B (khususnya, riboflavin, 0,25 g dua kali sehari selama sebulan) diresepkan.
Dimungkinkan untuk menggunakan tonik umum, stimulan biogenik, dan agen keratoplastik.
Aevit |
Konsumsi dalam jangka panjang, sekitar 1,5 bulan, 1 kapsul per hari. Ulangi pengobatan setelah 3 bulan. Efek samping yang mungkin terjadi: kelelahan, gangguan tidur, kehilangan nafsu makan. |
Plasmodium |
Berikan secara subkutan 1 ml setiap hari atau dua hari sekali. Satu rangkaian pengobatan memerlukan 10 suntikan. Beberapa pasien mungkin mengalami reaksi hipersensitivitas terhadap obat (gatal, ruam, peningkatan suhu tubuh). |
Panjang |
Diberikan secara subkutan atau intramuskular dalam jumlah 3 ribu IU. Dosisnya memerlukan lima hingga 25 suntikan. Interval antara suntikan adalah 3-10 hari. Dosis ulang dapat diberikan dalam 2-3 bulan. Efek samping yang mungkin terjadi: nyeri di area suntikan, sedikit kemerahan pada kulit. |
Lavomax (Tiloron) |
Dua hari pertama diminum 125 mg sekali sehari, kemudian 125 mg dua hari sekali. Obat ini memiliki efek imunomodulatori dan antivirus. Beberapa pasien mungkin mengalami alergi terhadap komponen obat. |
Solkoseril |
Digunakan untuk infus intravena dengan larutan natrium klorida atau glukosa 5%. Dosis dan frekuensi pemberian ditentukan oleh dokter yang merawat. Efek samping sangat jarang terjadi, mungkin ada sedikit rasa sakit di area suntikan. |
Volume terapi ditentukan oleh dokter yang merawat, tergantung pada bentuk leukoplakia esofagus, ukuran lesi, dan tingkat perkembangan proses penyakit. Vitamin A diminum secara oral dalam bentuk larutan minyak retinol asetat 3,4% atau retinol palmitat 5,5%, 10 tetes tiga kali sehari selama 6-8 minggu. Kursus pengobatan diulang setiap 4-6 bulan.
Perawatan fisioterapi
Metode fisioterapi meliputi penghilangan zona leukoplakia esofagus menggunakan diatermokoagulasi atau kriodestruksi. Diatermokoagulasi dilakukan secara berkala, hingga zona hiperkeratosis membeku sepenuhnya. Proses penyembuhan berlangsung selama 1-1,5 minggu.
Kriodestruksi saat ini aktif digunakan dalam terapi kompleks kondisi prakanker. Prosedur ini hampir tidak memiliki kontraindikasi, prosedur ini juga dapat diresepkan untuk pasien yang menderita patologi sistemik kompleks. Selama kriodestruksi, pembekuan kontak dapat digunakan di area yang sulit diakses melalui pembedahan. Indikator paparan suhu adalah 160-190 ° C, durasinya 1-1,5 menit. Periode pencairan sekitar tiga menit, periode penyembuhan hingga 10 hari.
Perawatan fotodinamik pada pasien dengan leukoplakia esofagus dianggap sebagai salah satu metode paling maju. Ini melibatkan penerapan fotosensitizer ke area yang mengalami perubahan patologis. Selama paparan cahaya pada gelombang dengan panjang tertentu (sesuai dengan batas penyerapan pewarna), terjadi konsentrasi energi molekuler. Ketika dilepaskan, itu memengaruhi transisi oksigen molekuler dari lingkungan eksternal menjadi bentuk aktif yang tidak stabil - khususnya, menjadi oksigen tunggal, yang mampu menghancurkan sel mikroba. Ini adalah teknik fisioterapi yang relatif baru, yang belum tersedia di semua institusi medis.
Pengobatan herbal
Metode pengobatan tradisional untuk leukoplakia esofagus tidak selalu tepat dan efektif. Penggunaannya hanya diperbolehkan setelah mendapat persetujuan dari dokter yang merawat. Faktanya, penggunaan tanaman obat yang tidak tepat waktu dan tidak tepat dapat memperburuk jalannya proses patologis, memperburuk masalah yang ada pada saluran pencernaan, dan menyebabkan perkembangan komplikasi.
Sementara itu, resep tradisional berikut ini paling berhasil digunakan untuk leukoplakia esofagus:
- Hemlock. [ 13 ] Perbungaan tanaman dihancurkan, dituang ke dalam toples setengah liter hingga penuh, diisi dengan vodka dan ditutup dengan penutup. Simpan di lemari es selama tiga minggu. Kemudian tingtur disaring dan diminum sesuai dengan skema berikut: hari pertama, ambil 2 tetes tingtur dalam 150 ml air, kemudian dosis produk ditingkatkan setiap hari sebanyak satu tetes, sehingga menjadi 40 tetes per dosis. Setelah ini, jumlah produk dikurangi lagi, menjadi 2 tetes asli.
- Infus jarum pinus. Kumpulkan jarum pinus segar, masukkan ke dalam termos dan tuangkan air mendidih ke atasnya (130 g jarum per 500 ml air mendidih). Infus selama 8 jam (sebaiknya biarkan semalaman). Kemudian saring obatnya dan mulailah meminumnya, minum beberapa teguk sepanjang hari dalam beberapa pendekatan. Dianjurkan untuk menyiapkan infus segar setiap hari.
- Jus wortel dan bit. Siapkan dan minum jus wortel dan bit segar setiap hari (sekitar 50:50), saat perut kosong, satu jam sebelum makan, 150 ml.
Obat tradisional paling baik digunakan sebagai pelengkap metode pengobatan tradisional. Anda tidak boleh hanya mengandalkan resep tradisional, terutama jika menyangkut leukoplakia esofagus stadium lanjut.
Pencegahan
Pencegahan perkembangan leukoplakia esofagus meliputi berhenti merokok, minum alkohol, membatasi makanan pedas dan asam dalam makanan, melakukan prosedur higienis secara teratur untuk membersihkan rongga mulut, dan pengobatan tepat waktu terhadap patologi saluran pencernaan apa pun. Serangkaian tindakan yang tercantum dilengkapi dengan penggunaan jangka panjang larutan minyak vitamin A atau sediaan vitamin lainnya:
- Aevit adalah kompleks larutan minyak vitamin A dan E;
- Asepta adalah kombinasi kompleks vitamin, kalsium koral, koenzim Q10, dan ekstrak tumbuhan.
Ekstrak tanaman obat dan minyak esensial yang berasal dari alam memiliki efek positif pada kondisi rongga mulut dan seluruh tubuh. Dianjurkan untuk menggunakan pasta gigi berkualitas tinggi dengan efek antibakteri, yang memberikan perlindungan pada selaput lendir dari bakteri patogen dan tidak memiliki efek negatif pada mikroflora yang bermanfaat.
Berguna untuk berkumur secara teratur dan minum teh herbal berdasarkan chamomile, sage, calendula, dan tanaman lain dengan sifat anti-inflamasi dan regeneratif.
Ekstrak sea buckthorn dan minyak esensial geranium dianggap sebagai tindakan pencegahan yang sangat baik. Produk-produk ini membantu menjaga kondisi normal mukosa esofagus dan juga memiliki sifat antiseptik yang cukup kuat.
Ramalan cuaca
Pengobatan leukoplakia esofagus dilakukan dengan berbagai metode. Dalam kasus ringan, terapi konservatif berdasarkan konsumsi vitamin yang larut dalam lemak (khususnya vitamin A), serta penguatan pertahanan alami tubuh, dapat digunakan. Perjalanan patologi itu sendiri tidak dapat diprediksi dan bersifat individual untuk setiap pasien: beberapa pasien hidup dengan tahap awal penyakit hingga akhir hayat mereka, tanpa mengeluhkan ketidaknyamanan atau memburuknya kondisi mereka. Dan pada pasien lain, kanker sel skuamosa dapat berkembang dalam waktu satu tahun.
Jika ada kecurigaan bahwa terapi konservatif tidak efektif, dokter meresepkan intervensi bedah dengan pengangkatan fokus patologis dan pemeriksaan histologis menyeluruh.
Tanpa pengobatan, risiko berkembangnya patologi ganas meningkat secara signifikan. Itulah sebabnya leukoplakia esofagus diklasifikasikan sebagai kondisi prakanker. Yang paling berbahaya dalam hal ini adalah jenis leukoplakia ulseratif dan berkutil, serta penyebaran patologi ke area lidah.

