Ahli medis artikel
Publikasi baru
Pemeriksaan mata di bawah pencahayaan lateral (fokus) dan cahaya yang ditransmisikan
Terakhir ditinjau: 06.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
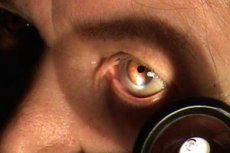
Metode ini dirancang untuk mendeteksi perubahan halus pada bagian anterior bola mata.
Pemeriksaan dilakukan di ruangan gelap dengan menggunakan lampu meja yang dipasang di sebelah kiri dan di depan pasien pada jarak 40-50 cm setinggi wajahnya. Untuk pemeriksaan, digunakan kaca pembesar mata dengan kekuatan 13,0 atau 20,0 D. Dokter berdiri di seberang pasien, kakinya berada di sebelah kiri kaki pasien. Kemudian dokter mengambil kaca pembesar dengan tangan kanannya, sedikit memutar kepala pasien ke arah sumber cahaya dan mengarahkan berkas cahaya ke bola mata. Kaca pembesar harus diletakkan di antara sumber cahaya dan mata pasien, dengan mempertimbangkan panjang fokusnya (7-8 atau 5-6 cm) sehingga sinar cahaya, yang melewati kaca, difokuskan pada area tertentu di bagian anterior bola mata yang akan diperiksa. Penerangan yang terang di area ini yang kontras dengan area di sekitarnya memungkinkan untuk memeriksa struktur individu secara rinci. Metode ini disebut lateral karena kaca pembesar terletak di sisi mata.
Saat memeriksa sklera, perhatian diberikan pada warna dan kondisi pola pembuluh darahnya. Biasanya, sklera berwarna putih, hanya pembuluh konjungtiva yang terlihat, jaringan pembuluh darah melingkar marginal di sekitar kornea tidak terlihat.
Kornea bersifat transparan, berkilau, halus, seperti cermin, dan berbentuk bulat. Kornea yang normal tidak memiliki pembuluh darah sendiri. Bilik mata depan terlihat melalui kornea, yang kedalamannya lebih baik dilihat dari samping. Jarak antara pantulan cahaya pada kornea dan iris menentukan kedalaman bilik mata depan (normalnya, kedalamannya di bagian tengah adalah 3-3,5 mm). Kelembapan yang mengisi bilik mata depan biasanya sepenuhnya transparan. Pada beberapa penyakit, mungkin mengandung nanah, darah, serpihan eksudat. Saat memeriksa iris melalui kornea, perhatikan apakah ada perubahan warna dan pola, adanya inklusi pigmen kasar, nilai kondisi batas pigmen, lebar dan mobilitas pupil. Warna iris bergantung pada jumlah pigmen di dalamnya dan dapat berkisar dari biru muda hingga coklat tua. Perubahan warna iris dapat dideteksi dengan membandingkannya dengan warna iris mata lainnya. Bila tidak ada pigmen, iris bersifat transparan, berwarna merah karena tembus cahaya membran pembuluh darah (albino). Struktur trabekular dan lakuna iris membuatnya tampak seperti kerawang. Zona pupil dan akar (silia) terlihat jelas di dalamnya. Batas berwarna cokelat terlihat di sepanjang tepi pupil, yang merupakan bagian dari lapisan pigmen internal iris, yang terbalik ke permukaan anteriornya. Seiring bertambahnya usia, batas ini menjadi tidak berpigmen.
Dengan iluminasi lateral, pupil didefinisikan sebagai lingkaran hitam. Pupil dapat diperiksa menggunakan tiga metode: pupiloskopi, pupilometri, dan pupilografi, tetapi dalam praktik klinis, dua metode pertama biasanya digunakan.
Pemeriksaan untuk menentukan ukuran (lebar) pupil biasanya dilakukan di ruangan terang, dengan pasien melihat ke kejauhan di atas kepala dokter. Bentuk dan posisi pupil diperhatikan. Biasanya, pupil berbentuk bulat, dan pada kondisi patologis bisa berbentuk oval, berlekuk, atau terletak eksentrik. Ukurannya bervariasi tergantung pencahayaan, dari 2,5 hingga 4 mm. Pada cahaya terang, pupil mengecil, dan pada gelap, pupil mengembang. Ukuran pupil tergantung pada usia, refraksi, dan akomodasi pasien. Lebar pupil dapat diukur dengan penggaris milimeter, atau lebih tepatnya, dengan pupilometer.

Sifat penting pupil adalah reaksinya terhadap cahaya; tiga jenis reaksi dibedakan: langsung, konsensual, reaksi konvergensi dan akomodasi.
Untuk mengetahui reaksi langsungnya: pertama, kedua mata ditutup dengan telapak tangan selama 30-40 detik, lalu dibuka satu per satu. Dalam hal ini, pupil mata yang terbuka akan menyempit sebagai respons terhadap sinar cahaya yang masuk ke mata.
Reaksi konsensual diperiksa sebagai berikut: pada saat menutup dan membuka satu mata, saya mengamati reaksi mata yang lain. Penelitian dilakukan di ruangan gelap menggunakan cahaya dari oftalmoskop atau lampu celah. Saat membuka satu mata, pupil di mata yang lain akan melebar, dan saat membuka, pupil akan menyempit.
Reaksi pupil terhadap konvergensi dan akomodasi dinilai sebagai berikut. Pasien pertama-tama melihat ke kejauhan, lalu mengalihkan pandangannya ke objek dekat (ujung pensil, gagang oftalmoskop, dll.), yang terletak pada jarak 20-25 cm darinya. Dalam hal ini, pupil kedua mata menyempit.
Lensa transparan tidak terlihat saat diperiksa menggunakan metode iluminasi lateral. Area kekeruhan individual ditentukan jika terletak di lapisan superfisial: Saat katarak sudah sepenuhnya matang, pupil menjadi putih.
Studi cahaya yang ditransmisikan
Metode ini digunakan untuk memeriksa media bola mata yang tembus pandang (kornea, cairan bilik mata depan, lensa, badan vitreus ). Mengingat kornea dan bilik mata depan dapat diperiksa secara detail dengan iluminasi lateral (fokus), metode ini terutama digunakan untuk memeriksa lensa dan badan vitreus.
Sumber cahaya diletakkan (di ruangan yang gelap) di belakang dan di sebelah kiri pasien. Dokter mengarahkan berkas cahaya yang dipantulkan ke pupil pasien menggunakan oftalmoskop cermin yang diletakkan di mata kanannya. Untuk pemeriksaan yang lebih rinci, pupil harus terlebih dahulu dilebarkan dengan obat. Saat berkas cahaya mengenai pupil, pupil mulai bersinar merah, yang disebabkan oleh pantulan sinar dari koroid (refleks dari fundus). Menurut hukum fokus konjugasi, sebagian sinar yang dipantulkan masuk ke mata dokter melalui lubang di oftalmoskop. Jika kekeruhan tetap atau mengambang ditemukan di jalur sinar yang dipantulkan dari fundus, maka formasi gelap tetap atau bergerak dengan berbagai bentuk muncul melawan cahaya merah seragam dari fundus. Jika kekeruhan di kornea dan bilik mata depan tidak terdeteksi dengan penerangan lateral, maka formasi yang terdeteksi dalam cahaya yang ditransmisikan adalah kekeruhan di lensa atau badan vitreus. Kekeruhan di badan vitreus bersifat bergerak, mereka bergerak bahkan ketika bola mata tidak bergerak. Area keruh pada lensa bersifat tetap dan hanya bergerak saat bola mata bergerak. Untuk menentukan kedalaman kekeruhan pada lensa, pasien diminta untuk melihat ke atas, lalu ke bawah. Jika kekeruhan berada di lapisan anterior, maka dalam cahaya yang ditransmisikan, kekeruhan akan bergerak ke arah yang sama. Jika kekeruhan berada di lapisan posterior, maka kekeruhan akan bergeser ke arah yang berlawanan.

