Ahli medis artikel
Publikasi baru
Perikarditis purulen
Terakhir ditinjau: 29.06.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
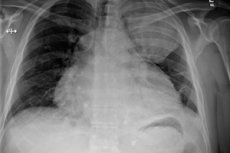
Proses inflamasi di perikardium - bursa perikardial - mungkin memiliki mekanisme asal dan perkembangan yang berbeda, berbeda dalam pendekatan pengobatan dan prognosis. Namun, perikarditis purulen memiliki perjalanan yang paling tidak menguntungkan: banyak kasus penyakit ini berakhir dengan kematian. Spesialis menyebut sangat penting untuk melakukan tindakan diagnostik operatif tepat waktu dengan terapi lebih lanjut yang dipikirkan dengan matang. [ 1 ]
Epidemiologi
Perikarditis purulen merupakan kondisi langka yang terjadi pada kurang dari 1% pasien dengan masalah jantung. Menurut perkiraan Eropa Barat, patologi ini paling sering dipicu oleh stafilokokus, streptokokus, dan pneumokokus. Di antara lesi terkait, empiema dan pneumonia adalah yang umum.
Pada pasien dengan defisiensi imun atau setelah intervensi bedah toraks, dalam kebanyakan kasus, Staphylococcus aureus (30%) dan infeksi jamur (20%) dapat diisolasi. Patogen anaerobik dapat diisolasi dari daerah orofaring.
Agen infeksius menyebar secara hematogen, baik melalui area retrofaring, katup jantung, atau subdiafragma.
Neisseria meninghitidis dapat menyerang perikardium dengan memicu efusi steril terkait imun, atau melalui infeksi langsung dan pengembangan respons purulen.
Pola mikroskopis pada pasien dengan penekanan imun iatrogenik dan terkait HIV mungkin lebih beragam dan eksotis.
Secara umum, perikarditis purulen dipahami sebagai peradangan eksudatif perikardium yang bersifat infeksius (lebih sering bersifat mikroba), yang selama perkembangannya terjadi penumpukan nanah eksudatif di bursa perikardial. Perikarditis purulen dalam kebanyakan kasus merupakan penyakit sekunder, yang merupakan komplikasi dari patologi kardiovaskular, pernapasan (pulmonologis), gastroenterologis, dan traumatis lainnya.
Di antara jenis perikarditis lainnya, varian purulen terjadi pada sekitar 8% kasus.
Sampai saat ini, telah terjadi sedikit peningkatan pada jumlah total perikarditis, dan pada saat yang sama terjadi penurunan pada jumlah peradangan perikardial purulen.
Penyakit ini ditandai dengan prognosis yang buruk apabila perawatan medis tidak diberikan tepat waktu, dan prognosis cukup baik apabila perawatan tepat waktu diberikan.
Perikarditis purulen disertai dengan akumulasi nanah eksudatif, baik di sinus yang terpisah maupun di seluruh rongga perikardial. Pada saat yang sama, volume eksudat bisa berbeda - dari 100 hingga 1000 ml. Pasien dari segala usia dan jenis kelamin bisa sakit. [ 2 ]
Penyebab perikarditis purulen
Perikarditis purulen terutama merupakan penyakit sekunder yang berkembang ketika beberapa agen infeksius - dari fokus infeksi lain dalam tubuh - memasuki rongga perikardial.
Banyak mikroorganisme yang ditemukan di lingkungan dapat berperan sebagai agen infeksius. Agen infeksius dapat berupa bakteri, spiroket, riketsia, jamur patogen, protozoa, dan virus. Agen infeksius dapat memiliki efek merusak langsung pada perikardium, atau menyebabkan perubahan yang merugikan pada sistem imun, yang berujung pada kegagalan sistem pertahanan tubuh.
Fungsi sistem imun diatur oleh mekanisme endokrin dan saraf. Banyaknya tekanan dan faktor patogenetik lainnya memicu gangguan imunitas, sehingga melemahkan pertahanan terhadap pengaruh infeksi. Oleh karena itu, sangat sering perikarditis purulen berkembang dengan latar belakang kelebihan beban psiko-emosional, stres berat.
Pertahanan antipatogen tubuh terhadap invasi infeksi dilakukan oleh dua jenis kekebalan:
- Kekebalan bawaan ditentukan oleh faktor genetik (keturunan);
- Kekebalan yang didapat terbentuk selama proses kehidupan.
Pada sebagian besar pasien, proses purulen di perikardium terjadi akibat peradangan paru, empiema pleura, mediastinitis, abses paru atau subdiafragma, endo dan miokarditis. Dalam situasi ini, patogen memasuki bursa perikardial dari struktur anatomi di dekatnya.
Kadang-kadang infeksi menyebar dari fokus yang jauh dengan aliran darah atau getah bening. Hal ini dapat diamati pada peritonitis atau osteomielitis, radang amandel dan sepsis, difteri dan tonsilitis, penyakit periodontal dan phlegmon odontogenik, abses peritonsillar atau jaringan lunak. Dalam beberapa kasus, infeksi mikroba bergabung dengan latar belakang penurunan kekebalan karena patologi virus (cacar air, influenza, campak, dll.): perikarditis purulen kokus berkembang. [ 3 ], [ 4 ]
Perkembangan proses purulen dapat terjadi sebagai komplikasi tusukan perikardial, manipulasi bedah jantung dan toraks, trauma mekanis jantung. Ada beberapa kasus peradangan mikroba yang disebabkan oleh adanya aneurisma aorta, tumor ganas esofagus, dan penyakit jamur. [ 5 ]
Patogen infeksius yang memicu sebagian besar kasus perikarditis purulen:
- Flora kokus, mikroorganisme gram (-) (Proteus, Pseudomonad, Klebsiella, Escherichia coli);
- Neisseria meningitidis (pada pasien dengan meningitis);
- Flora jamur dan protozoa (jauh lebih jarang daripada bakteri).
Agen penyebab perikarditis purulen sangat jarang:
- Patogen mikroba (legionellae, actinobacilli, hemophilus influenzae, histoplasmosis dan patogen tularemia);
- Patogen non-mikroba dari blastomikosis, amoebiasis, aspergillosis, nocardiosis, koksidiosis, kandidiasis, toksoplasmosis.
Faktor risiko
Perikarditis purulen merupakan penyakit langka yang sebagian besar menyerang orang-orang yang sebelumnya menderita patologi perikardial, atau memiliki kekebalan tubuh yang lemah - misalnya, setelah menjalani kemoterapi.
Faktor risiko tambahan mungkin termasuk:
- Riwayat intervensi koroner;
- Hemodialisis;
- Penekanan parah pada pertahanan kekebalan tubuh;
- Alkoholisme kronis, kecanduan narkoba, stres berat;
- Mengobati diri sendiri dengan antibiotik;
- Trauma dada, penyakit paru.
Sebelumnya, sebelum diperkenalkannya terapi antibiotik di dunia kedokteran, perikarditis purulen kerap kali memperumit penyakit seperti pneumonia, endokarditis, meningitis, dan patologi infeksi-inflamasi lainnya, termasuk osteomielitis, dermatitis, dan otitis media.
Penting untuk menyadari bahwa faktor-faktor itu sendiri tidak menyebabkan perikarditis purulen, tetapi berkontribusi secara signifikan terhadapnya. Penting untuk menyadari faktor-faktor ini, karena banyak di antaranya mengarah pada perkembangan efek samping yang mengancam kesehatan dan nyawa pasien.
Tingkat keparahan perikarditis, gejalanya, dan hasil akhirnya bergantung pada kondisi kesehatan umum, kondisi pertahanan kekebalan tubuh, dan kekhasan fisiologi orang tertentu. Orang yang menjalani gaya hidup sehat, makan dengan benar, dan mematuhi norma-norma higienis cenderung tidak mengalami masalah seperti perikarditis purulen.
Bukan rahasia lagi bahwa stres yang sering terjadi, penggunaan alkohol dan narkoba, pola makan yang tidak tepat, dan adanya penyakit kronis secara maksimal melemahkan kekebalan tubuh manusia, mencegah tubuh untuk cukup melawan masuknya infeksi. Alkohol dan narkoba mengganggu operasi normal sistem saraf, mengurangi aktivitasnya, menghalangi aliran proses kehidupan dasar. Akibatnya, organ dalam rusak, keracunan meningkat, dan tubuh kehilangan kemampuannya untuk mempertahankan diri.
Hal umum lainnya adalah penggunaan antibiotik yang tidak terkontrol, tidak tepat dan tidak tepat, yang menyebabkan "kebiasaan" mikroorganisme patogen dan kerusakan flora yang bermanfaat. Sebagai hasil dari pengobatan sendiri dengan obat antibakteri, sistem kekebalan tubuh kehilangan kemampuan untuk secara mandiri dan efektif melawan invasi infeksi, dan risiko mengembangkan proses purulen dalam tubuh meningkat beberapa kali lipat.
Untuk mencegah timbulnya patologi, perlu diperhatikan dengan seksama aturan dan norma kebersihan pribadi dan umum, menolak kebiasaan buruk, menghindari situasi yang membuat stres dan cedera, mengobati tepat waktu setiap proses infeksi dan inflamasi dalam tubuh, dan tidak mengobati sendiri.
Faktor risiko umum yang perlu diwaspadai:
- Kadar kolesterol dan trigliserida tinggi dalam darah;
- Tekanan darah tinggi;
- Merokok;
- Aktivitas fisik rendah;
- Kegemukan;
- Diabetes.
Risiko tambahan selalu ada pada orang dengan penyakit jantung koroner, terutama dengan latar belakang merokok, aterosklerosis, hipertensi, hipodinamik, obesitas, kekebalan yang melemah tajam atau permanen. [ 6 ]
Patogenesis
Perkembangan perikarditis purulen disebabkan oleh masuknya agen infeksius ke dalam ruang perikardial. Infeksi mengaktifkan proses produksi eksudat purulen - efusi ke dalam bursa perikardium. Patologi lebih sering bersifat sekunder - yaitu, berkembang karena proses infeksi lain dalam tubuh. Penyakit primer sangat jarang terjadi.
Para ahli menunjukkan adanya lima mekanisme patogenetik utama perikarditis purulen:
- Patogen menular menyebar dari area terdekat - misalnya, terlokalisasi di dalam dada.
- Infeksi menyebar secara hematogen - dengan aliran darah mencapai perikardium.
- Infeksi menyusup dari otot jantung - misalnya, miokarditis dapat menyebabkan perkembangan perikarditis purulen.
- Intervensi bedah pada jantung dan pembuluh darah, trauma tembus (luka) berkontribusi terhadap masuknya agen infeksius langsung ke perikardium atau struktur di dekatnya.
- Infeksi dari diafragma menjalar ke subdiafragma dan perikardium.
Penyebaran flora pneumokokus biasanya terjadi dari organ pernapasan, tetapi Staphylococcus aureus lebih sering bermigrasi melalui jalur hematogen.
Patomorfologi pada perikarditis purulen meliputi stadium fibrin, serosa, dan inflamasi purulen. Efusi sedang tidak mengganggu kapasitas isap lapisan perikardium, sehingga pada stadium ini hanya terlihat kemerahan, edema, dan deskuamasi mesothelium, serta pengendapan fibrin di antara lapisan perikardium. Di antara epikardium dan perikardium, keberadaan untaian fibrin menciptakan efek yang disebut jantung "berbulu".
Proses efusi yang intens di bursa perikardial pertama-tama disertai dengan akumulasi eksudat, yang di dalamnya terdapat serat fibrin, mesothelium yang terkelupas, dan sel darah. Dengan masuknya infeksi ke bursa perikardial, eksudat menjadi purulen: patogen, protozoa, infeksi jamur, dll. Muncul dalam komposisi.
Pada tahap pembentukan nanah dan jaringan parut lebih lanjut, kalsifikasi dan osifikasi jaringan parut dapat terjadi, yang secara signifikan mengganggu fungsi jantung. Proses jaringan parut dapat menyebar tidak hanya ke lapisan epikardium dan perikardium, tetapi juga melibatkan endokardium. Kekuatan dan amplitudo kontraksi jantung menurun, dan septum interventrikular menanggung beban utama: perikarditis konstriktif berkembang. [ 7 ]
Gejala perikarditis purulen
Perikarditis purulen dimulai secara akut, dengan demam dan menggigil, sesak napas. Penyakit ini sering didahului oleh tonsilitis, radang paru-paru, serta perubahan destruktif pada paru-paru, sepsis, dan sebagainya. Sering kali ada nyeri jantung, murmur perikardial terdengar. Komplikasi berkembang cukup cepat (penting untuk tidak melewatkannya): mediastinitis purulen, empiema pleura. Penambahan komplikasi secara dramatis meningkatkan kemungkinan kematian, bahkan dengan terapi antibiotik. Penyebab kematian pasien sering kali menjadi:
- Tamponade jantung;
- Perubahan konstriktif;
- Keracunan tubuh.
Jika penyakit yang mendasarinya (akar penyebab) telah diobati dengan antibiotik, perikarditis purulen dapat muncul secara kabur dan terhapus, sehingga jauh lebih sulit untuk dideteksi.
Tanda utama perikarditis secara umum adalah nyeri intratoraks yang parah dan batuk. Gambarannya tidak spesifik, jadi perlu diperhatikan gejala-gejala lain yang mungkin terjadi - misalnya, pasien menjadi agak lebih mudah jika ia memiringkan tubuhnya ke depan. Selain itu, mungkin ada:
- Sesak napas, termasuk saat istirahat;
- Rasa tidak nyaman pada tungkai kiri, bahu, tulang belikat, leher;
- Sindrom nyeri meningkat saat menghirup atau menghembuskan napas dalam.
Saat proses peradangan bernanah berkembang, demam meningkat. Penting: demam dengan latar belakang proses infeksi lain yang terjadi bersamaan dapat mengalihkan perhatian dan menutupi perikarditis bernanah. Oleh karena itu, diagnosis harus didekati secermat mungkin.
Penampilan klinis dasar dianggap sebagai berikut:
- Demam meningkat;
- Sesak napas;
- Nyeri intrathoraks dengan kemungkinan "mundur" ke sisi kiri batang tubuh (terutama ke ekstremitas atas kiri atau skapula);
- Paradoksalitas denyut nadi;
- Pembesaran hati;
- Peningkatan tekanan vena sentral;
- Meningkatnya penumpukan cairan di rongga perut;
- Auskultasi: murmur gesekan perikardial.
Sebagian besar pasien melaporkan demam dan keadaan demam, dan banyak yang mengalami kesulitan bernapas. Nyeri dada terjadi pada sekitar satu dari dua pasien, dan denyut nadi paradoks serta peningkatan tekanan vena sentral ditemukan pada tiga hingga empat dari sepuluh pasien.
Gejala klinis dapat dilengkapi dengan gambaran patologi infeksi yang menyertai, khususnya:
- Pneumonia (terutama pneumonia pneumokokus);
- Otitis media tengah;
- Infeksi dermatologis;
- Meningitis (terutama meningokokus);
- Osteomielitis (stafilokokus);
- Abses subdiafragma.
Tanda-tanda pertama
Perikarditis purulen paling sering memiliki perjalanan penyakit yang akut dan parah, yang disertai dengan keracunan yang nyata, demam berat, tanda-tanda akan terjadinya tamponade jantung dalam bentuk akut atau subakut.
Varian patologi bernanah sering terjadi akibat trauma jantung, dengan nanah eksudatif yang terkumpul di bursa perikardial. Dalam situasi seperti itu, pasien dapat bertahan hidup hanya berkat diagnosis dan intervensi bedah yang tepat waktu. Semakin cepat peradangan bernanah berkembang, semakin buruk prognosis bagi pasien.
Bentuk patologi akut dimulai dengan peningkatan suhu dan munculnya nyeri hebat di daerah puncak jantung atau sepertiga bagian bawah tulang dada. Terkadang nyeri tersebut tajam, mengingatkan pada infark miokard atau radang selaput dada. Penyinaran ke tungkai kiri, bahu atau leher, serta daerah epigastrium mungkin terjadi.
Pada beberapa pasien, nyeri tidak terlalu terasa, tetapi muncul dalam bentuk ketidaknyamanan yang parah, perasaan berat dan tekanan di dada. Bernapas menjadi sangat sulit saat berjalan atau berdiri. Sesak napas sedikit berkurang jika pasien duduk dan sedikit membungkuk ke depan.
Saat nanah menekan sistem pernapasan bagian atas, terjadi batuk kering akibat iritasi saraf diafragma. Pada beberapa pasien, muntah terjadi secara refleks.
Dengan meningkatnya volume eksudat purulen yang terkumpul di bursa perikardial, tamponade jantung berkembang. Komplikasi ini disertai dengan suplai darah yang tidak tepat ke ventrikel kiri dan, sebagai akibatnya, insufisiensi sirkulasi sistemik. Masalah ini memanifestasikan dirinya dengan perkembangan edema, pembengkakan vena leher, akumulasi cairan di rongga perut, pembesaran hati.
Pada saat yang sama atau sesaat sebelumnya, suhu mulai naik. Awalnya subfebris - sekitar 37,5°C, kemudian demam. Denyut nadi paradoks (menurun saat menghirup), tekanan darah menurun.
Tanda-tanda yang menjadi ciri khas sebagian besar pasien dengan perikarditis purulen:
- Demam tinggi disertai menggigil hebat;
- Kelemahan parah, kehilangan energi secara tiba-tiba;
- Berkeringat banyak;
- Kehilangan selera makan.
Pada disfungsi jantung, ekstremitas tampak membiru, napas pendek, jantung berdebar, berat, dan nyeri jantung. Gambarannya sering menyerupai serangan angina.
Kompresi struktur di dekatnya disertai dengan pembengkakan pembuluh vena serviks, batuk, gangguan menelan.
Pemeriksaan menunjukkan adanya pelebaran daerah tumpul jantung di semua sisi, pelebaran berkas pembuluh darah di ruang interkostal II, dan perubahan konfigurasi jantung.
Pada auskultasi, bunyi jantung teredam, irama "gallop" dan aritmia mungkin terjadi, terdengar bronkofoni dan tonus pernapasan bronkial.
Perkusi mengungkap adanya suara tumpul, yang berkurang jika pasien mencondongkan tubuh ke depan.
Jika perawatan tepat waktu tidak diberikan, perikarditis purulen berubah menjadi varian fibrotik atau perekat, yang memerlukan perikardektomi. [ 8 ]
Tahapan
Dalam klasifikasi medis modern, perikarditis berkembang melalui tahap-tahap berikut:
- Tahap fibrotik (eksudat terakumulasi dalam jumlah yang relatif kecil, endapan fibrin terlihat di antara lembaran perikardium, dan kapasitas hisap perikardium dipertahankan);
- Tahap serosa (eksudat terakumulasi lebih intens, mengandung elemen mesothelial, sel darah dan serpihan fibrin);
- Tahap purulen (dalam eksudat terdapat agen infeksius, mungkin ada proses kalsifikasi, jaringan parut, yang membatasi fungsi kontraksi jantung).
Proses peradangan dimulai dari bagian visceral dekat pangkal organ. Sejumlah kecil eksudat diserap ke dalam sistem peredaran darah, endapan fibrin dimulai pada lembaran perikardium. Lambat laun, reaksi peradangan menangkap seluruh perikardium, penyerapan kembali cairan menjadi sulit. Eksudat mulai terkumpul. Infeksi bergabung, yang disertai dengan demam dan tanda-tanda keracunan tubuh. [ 9 ]
Formulir
- Perikarditis tipe efusif, cair, eksudatif.
Selama proses peradangan, terjadi penumpukan sekresi eksudatif di rongga perikardial. Jika normalnya 15 hingga 50 ml cairan ini, maka dengan patologi volume ini meningkat menjadi 0,5 liter dan lebih. Akibatnya, cairan memberi tekanan pada struktur jantung, fungsinya memburuk, timbul kesulitan bernapas, nyeri di belakang tulang dada, denyut jantung meningkat, tekanan darah menurun. Kemungkinan kematian meningkat.
- Perikarditis akut.
Varian patologi akut terjadi akibat proses infeksi, termasuk sepsis, rematik, tuberkulosis. Reaksi peradangan menyebar ke lapisan perikardial eksternal dan internal. Awalnya, penyakit ini berlanjut dengan tipe "kering", kemudian berubah menjadi perikarditis eksudatif.
- Bentuk kronis.
Jika tidak ada penanganan patologi perikardial akut yang tepat waktu, prosesnya berubah menjadi kronis: lapisan perikardial menebal, dan selanjutnya - saling menempel. Terjadi peningkatan suhu, pasien mengeluhkan nyeri intratoraks yang parah.
- Bentuk konstriktif.
Varian konstriktif bertindak sebagai komplikasi dari bentuk akut perikarditis eksudatif. Patologi sering terjadi pada pasien dengan penyakit ginjal atau hematologi, tuberkulosis, rematik, atau setelah cedera sebelumnya. Masalahnya terletak pada adhesi (perekatan) lembaran bursa jantung, yang berdampak negatif pada fungsi organ vital. Perikardium menebal, garam kalsium terakumulasi di dalamnya, proses kalsifikasi dimulai: "jantung cangkang" tertentu terbentuk.
- Bentuk traumatis.
Cedera dada di area jantung (tumpul, tembus, tembak, dll.) dapat menyebabkan perkembangan bentuk peradangan traumatis. Gejalanya klasik: nyeri jantung, sesak napas.
- Bentuk purulen.
Seringkali perikarditis purulen merupakan komplikasi dari operasi jantung atau peradangan pascatrauma, tetapi dalam sebagian besar kasus, "pelakunya" adalah infeksi - khususnya, staphylococcus aureus yang sangat luas. Patologi disertai dengan akumulasi nanah eksudatif di bursa perikardial. Pasien mengalami tanda-tanda keracunan, demam dan dispnea muncul, nyeri jantung yang cukup parah.
- Bentuk tidak spesifik.
Proses patologis tipe kering berkembang sebagai akibat reaksi alergi atau infeksi dan berlanjut dalam bentuk kambuh dan remisi yang bergantian. Selama kambuh, pasien mengalami peningkatan suhu, nyeri jantung, dan bising gesekan perikardial.
- Bentuk fibrosa.
Fibrin, atau bentuk patologi kering lebih khas pada masa kanak-kanak dan sering berkembang pada pasien yang menderita rematik. Inti dari penyakit ini adalah hilangnya eksudat sepenuhnya dari bursa jantung, yang secara signifikan mempersulit kerjanya. Masalah ini disertai dengan rasa sakit yang menusuk dan nyeri yang parah, kesulitan bernapas.
Berdasarkan sifat efusi eksudatif, peradangan perikardial dapat bersifat serosa, fibrinosa, purulen, dan campuran - misalnya, purulen-fibrinosa atau serosa-purulen.
Perikarditis purulen-fibrotik dimanifestasikan oleh kondensasi eksudat dengan pembentukan kantong purulen.
Sedangkan perikarditis serosa purulen merupakan kondisi sementara dimana eksudat serosa secara bertahap berubah menjadi cairan purulen, dan efusi bening menjadi lebih keruh: peradangan purulen berkembang. [ 10 ]
Komplikasi dan konsekuensinya
Dengan intervensi tepat waktu, perikarditis purulen dapat diobati dengan sukses. Jika pengobatan tidak ditunda, peradangan purulen akan berlalu tanpa komplikasi dan tidak berdampak buruk pada fungsi tubuh dan kualitas hidup.
Perubahan yang tidak dapat dipulihkan pada organ dan berbagai komplikasi terjadi jika pasien terlambat mencari pertolongan medis, serta bila ada penyakit koroner kronis dan patologi lainnya.
Perikarditis purulen dapat menyebabkan:
- Tamponade jantung (bursa perikardium terisi nanah, jantung tertekan hingga aktivitasnya berhenti total);
- Untuk peradangan pada lapisan lain - endokardium, miokardium;
- Untuk penebalan perikardium fibrotik dan gangguan fungsi koroner selanjutnya;
- Gagal jantung, disertai dengan kegagalan sirkulasi hebat yang memengaruhi semua organ dan sistem;
- Untuk komplikasi septik.
Tamponade jantung terjadi akibat akumulasi sejumlah besar nanah di rongga perikardial dan peningkatan tekanan di bursa. Hal ini mengakibatkan kompresi jantung dan kolaps sirkulasi akibat penurunan curah jantung dan stasis vena sistemik. Tamponade terjadi secara cepat atau bertahap, tergantung pada tingkat akumulasi eksudat. Gambaran klinis komplikasi ini bervariasi mulai dari kesulitan bernapas dan munculnya edema perifer hingga perkembangan kolaps sirkulasi. Tanda-tanda awal meliputi palpitasi, masalah pernapasan parah, edema, peningkatan tekanan vena dan vena jugularis yang menonjol, serta pelebaran batas tumpul jantung relatif. Tekanan darah dapat turun ke keadaan kolaptoid.
Dengan timbulnya tamponade secara bertahap, perhatikan gejala defisit ventrikel kanan, pembesaran hati, asites dan efusi pleura, serta paradoksalitas denyut nadi (penurunan tekanan darah sistolik yang nyata - lebih dari 10 mm Hg. - saat inspirasi). [ 11 ]
Diagnostik perikarditis purulen
Diagnosis standar meliputi pemeriksaan, wawancara pasien, pendengaran, dan perkusi. Di antara metode laboratorium, berikut ini adalah yang terkemuka:
- Tes darah umum untuk menentukan tingkat sel darah putih dan sedimentasi;
- Skor protein C-reaktif;
- Evaluasi troponin dan kreatin kinase (protein dan enzim spesifik jantung).
Tes darah menunjukkan peningkatan laju sedimentasi eritrosit dan leukositosis, rumus leukosit bergeser ke kiri, α-globulin, fibrinogen dan haptoglobin dalam plasma meningkat.
Diagnosis instrumental biasanya diwakili oleh prosedur berikut:
- Elektrokardiografi;
- Ekokardiografi;
- Tinjau radiografi organ dada;
- Kadang-kadang pemindaian CT atau MRI.
Radiografi menunjukkan kelainan berikut:
- Pelebaran kontur jantung;
- Transformasi sudut kardiopulmonal akut menjadi sudut tumpul;
- Hilangnya lingkar pinggang jantung;
- Penurunan tajam dalam amplitudo pulsasi kontur jantung (hingga kehilangan total dengan latar belakang pelestarian pulsasi pembuluh darah besar).
Elektrokardiogram menunjukkan penurunan tegangan kompleks QRS dan gigi T.
Yang paling informatif adalah ekokardiografi. Studi ini membantu menilai sifat dan volume eksudat, mendeteksi endapan kalsium.
Karakter cairan intraperikardial adalah purulen, protein hadir dalam jumlah besar, kadar leukosit dalam efusi melebihi 10.000/mL (terutama diwakili oleh makrofag dan granulosit). Kadar adenosin deaminase tidak meningkat.
Tomografi terkomputasi dan pencitraan resonansi magnetik digunakan untuk menentukan ukuran dan luas penyebaran eksudatif.
Perikardiosentesis dilakukan untuk perikarditis purulen yang terkonfirmasi.
Bila diduga berasal dari radang purulen tuberkulosis di perikardium, eksudat perikardium diperiksa secara langsung. Mycobacterium tuberculosis dapat dideteksi melalui apusan, kultur, dan histologi. [ 12 ]
Perbedaan diagnosa
Diagnosis banding dilakukan dengan berbagai jenis proses inflamasi perikardium, serta dengan patologi etiologi non-inflamasi (hidroperikardium, hemoperikardium, kiloperikardium). Diferensiasi dilakukan dengan eksklusi berdasarkan hasil tindakan diagnostik umum.
Perhatian diberikan pada kemungkinan kardiomegali lainnya:
- Kardiomiopati;
- Miokarditis terisolasi;
- Tentang kelainan jantung bawaan tertentu;
- Sindrom vena cava superior pada proses tumor mediastinum;
- Efusi pleura sisi kiri (volume efusi berubah seiring dengan pernapasan, terdeteksi di bagian posterior ventrikel kiri dan pada saat yang sama tidak ada di depannya, tidak terakumulasi di bagian posterior atrium kiri);
- Kardiopati akibat sirosis hati.
Diagnosis banding dilakukan dengan mempertimbangkan ciri-ciri simptomatik, dengan melibatkan prosedur diagnostik laboratorium dan studi pencitraan.
Tamponade awal memerlukan diagnosis tambahan.
Jika eksudat non-inflamasi terkumpul di bursa perikardial, perikarditis eksudatif mungkin terjadi. Hal ini harus dipertimbangkan saat membuat diagnosis dan meresepkan pengobatan. Dengan demikian, kemungkinan berkembangnya kondisi tersebut dipantau:
- Hidroperikardium - akumulasi sejumlah besar eksudat perikardial bebas fibrin (disebut transudat) di bursa kardiak. Masalah ini dapat terjadi dengan gagal ventrikel kanan yang parah dan disertai dengan edema perifer, asites, dan eksudasi pleura. Tidak ada nyeri dada, murmur gesekan perikardial, atau perubahan EKG yang merupakan ciri khas perikarditis.
- Hemoperikardium - penumpukan darah di rongga perikardial, misalnya, jika terjadi luka atau trauma, setelah operasi jantung. Gangguan ini memerlukan perikardiosentesis segera.
- Kiloperikardium - terjadi ketika ruang perikardial menyatu dengan saluran limfatik toraks. Kondisi ini dapat terjadi karena trauma, cacat bawaan, atau sebagai komplikasi limfangioma mediastinum, hamartoma, dll.
Pengobatan perikarditis purulen
Tindakan terapeutik untuk perikarditis purulen meliputi:
- Kepatuhan terhadap aturan dan diet;
- Terapi anti-inflamasi, simptomatik dan etiotropik;
- Mengurangi volume nanah eksudatif dengan kontrol lebih lanjut terhadap dinamikanya;
- Secara individual dan, jika diindikasikan, terapi untuk gagal jantung.
Istirahat di tempat tidur diresepkan dengan posisi setengah berbaring yang direkomendasikan - terutama selama demam, kegagalan peredaran darah, dan sindrom nyeri.
Perubahan gizi mengasumsikan diet fraksional dengan penghapusan garam dan normalisasi minum.
Drainase darurat rongga perikardial diindikasikan untuk mencegah tamponade jantung. Antibiotik diberikan secara parenteral selama minimal 14-28 hari, serta secara intraperikardial bersamaan dengan detoksifikasi intensif, imunotropik, dan tindakan terapeutik simtomatik.
Bila kondisi septik berkembang, dosis obat antibakteri serupa dengan yang diresepkan untuk meningitis.
Jika sifat jamur dari patologi dipastikan, perikardiektomi dilakukan.
Perikarditis purulen bakteri diobati dengan penisilin terlindungi yang dikombinasikan dengan aminoglikosida. Setelah menentukan etiologi pasti dari proses inflamasi purulen, terapi etiotropik diresepkan (tergantung pada agen penyebabnya).
Durasi terapi antibiotik setidaknya 14-28 hari.
Terapi antibiotik intravena dilakukan hingga kondisi demam benar-benar hilang dan kadar leukosit darah kembali normal. Jika pasien dalam kondisi kritis, atau pemberian obat penisilin tidak memungkinkan, maka jika tidak ada patogen yang dikonfirmasi, vankomisin, fluorokuinolon, dan sefalosporin generasi ketiga diresepkan.
Pengobatan dengan antibiotik dilanjutkan dengan pengawasan gambaran diagnostik bakteriologis dan pemeriksaan sekret purulen. [ 13 ]
Perawatan bedah
Prosedur pembedahan yang paling umum digunakan untuk perikarditis purulen adalah perikardiosentesis, atau tusukan perikardial, yang dapat dengan cepat mencegah dan mengatasi tamponade jantung dan bahkan menjelaskan penyebab proses inflamasi.
Prosedur ini tidak dapat dilakukan pada pasien dengan koagulopati, serta mereka yang menjalani terapi antikoagulan aktif. Kontraindikasi relatif adalah jumlah trombosit darah kurang dari 50x109/L.
Perikardiosentesis tidak dapat dilakukan jika pasien hadir:
- Aneurisma aorta;
- Ruptur otot jantung pasca infark;
- Hemoperikardium traumatik.
Kasus-kasus ini merupakan indikasi untuk operasi jantung.
Dokter spesialis jantung harus meninjau hasil rontgen dada dan ekokardiografi sebelum melanjutkan tusukan. Prosedur ini dapat dilakukan dalam mode standar atau di bawah kendali elektrokardiografi.
Agar nanah eksudatif dapat bergerak dengan baik di bursa perikardial, pasien harus mengambil posisi setengah duduk. Selain itu, tekanan darah dan nilai saturasi diperiksa.
Peralatan yang diperlukan untuk melakukan perikardiosentesis:
- Jarum intra-jarum;
- Alat yang dapat berkembang;
- Instrumen konduktif;
- Kateter radiopak melengkung;
- Adaptor tabung multiarah.
Titik tusukan perikardial (jika metode Larrey digunakan) adalah puncak sudut dari lengkung tulang rusuk di sisi kiri ke dasar sumsum tulang belakang. Jika metode Marfan akan digunakan, tusukan dilakukan di dasar sumsum tulang belakang di sisi kiri.
Perikardiosentesis merupakan manipulasi yang cukup rumit dengan risiko kerusakan pada jaringan koroner dan pembuluh arteri koroner. Di antara komplikasi yang paling tidak diharapkan adalah perforasi atau ruptur arteri koroner atau miokardium, tetapi masalah seperti itu sangat jarang terjadi. Komplikasi lain yang mungkin terjadi meliputi:
- Pneumotoraks;
- Pembentukan emboli udara;
- Gangguan irama jantung;
- Perforasi organ perut;
- Edema paru;
- Pembentukan fistula arteri mamaria interna.
Penting untuk disadari bahwa melakukan perikardiosentesis pada pasien dengan perikarditis purulen merupakan tindakan yang perlu dilakukan, yang tanpanya terdapat risiko kematian.
Dalam beberapa kasus, diperlukan perikardiektomi - pengangkatan bedah atau reseksi luas lapisan parietal dan visceral. Prosedur ini diindikasikan pada pasien dengan eksudat purulen dalam jumlah besar, dengan kekambuhan yang sering, resistensi terhadap pengobatan, serta tidak adanya efek dari perikardiosentesis berulang.
Pencegahan
Pencegahan perikarditis purulen terdiri dari serangkaian tindakan yang bersifat umum, karena tindakan pencegahan khusus belum dikembangkan.
Pertama-tama, perlu dilakukan penanganan tepat waktu terhadap setiap proses infeksi-inflamasi di dalam tubuh, jangan menunggu masalah bertambah parah dan agen infeksi menyebar ke seluruh tubuh.
Dianjurkan untuk berolahraga secara moderat, menjalani gaya hidup aktif, berjalan-jalan di udara segar, berenang dan bersepeda, serta melakukan perjalanan hiking. Hampir semua aktivitas fisik yang memberikan kesenangan dan meredakan ketegangan saraf dianjurkan.
Sangatlah tepat untuk membiasakan diri dengan prosedur pengerasan: efek pemulihan yang sangat baik diberikan dengan mandi kontras atau menyiram, berjalan tanpa alas kaki di atas rumput, air atau salju, menggosok dan membungkus dengan basah.
Jangan lupakan istirahat yang cukup. Durasi tidur yang cukup bagi orang sehat adalah minimal 8 jam (maksimal 9 jam) per hari. Beberapa orang yang sangat aktif tidak boleh mengabaikan kesempatan untuk beristirahat di siang hari.
Nutrisi memegang peranan penting dalam pembentukan banyak penyakit, termasuk perikarditis. Sudah lama diketahui bahwa konsumsi makanan berlemak, asin, pedas secara teratur berdampak negatif pada sistem kardiovaskular: seseorang mengalami obesitas, elastisitas pembuluh darah menurun, sirkulasi darah terganggu, dan terjadi masalah dengan tekanan darah. Selain itu, sejumlah besar garam dalam makanan berdampak buruk pada fungsi ginjal, mengakibatkan edema, dan jantung mengalami beban yang tidak perlu. Konsumsi teh dan kopi kental serta minuman beralkohol secara teratur juga tidak dianjurkan.
Tindakan pencegahan khusus jika terjadi proses infeksi-inflamasi dan imunosupresi harus didiskusikan dengan dokter yang merawat - dokter spesialis jantung, dokter spesialis penyakit dalam, dokter spesialis penyakit menular, dokter spesialis reumatologi, dokter spesialis imunologi. Jangan abaikan tindakan pencegahan, karena masalah apa pun lebih mudah dicegah. Dalam kasus apa pun Anda tidak boleh mengonsumsi antibiotik "untuk profilaksis". Setiap resep terapi antibiotik harus dilakukan oleh dokter spesialis berdasarkan indikasi yang ada.
Ramalan cuaca
Perikarditis purulen memerlukan intervensi medis yang mendesak dan pemantauan pasien secara konstan. Tanpa perawatan yang tepat waktu dan memadai, ada hasil yang mematikan. Jika patologi dikenali tepat waktu dan melakukan semua manipulasi terapeutik yang diperlukan, maka 85% pasien pulih tanpa perkembangan konsekuensi jangka panjang yang merugikan. Terapi antibiotik intravena harus dimulai secara empiris bahkan sebelum saat memperoleh informasi bakteriologis diagnostik. Langkah lain yang sangat penting, selain terapi antibiotik, adalah penggunaan drainase. Nanah eksudatif mengalir dan sering kali terkumpul dengan cepat. Trombolisis intraperikardial digunakan untuk mencegah drainase eksudat: terapi obat ini digunakan sampai keputusan akhir tentang intervensi bedah dibuat. Dalam beberapa kasus, perikardiotomi subklavia dan lavage perikardial berongga sesuai. Prosedur ini memungkinkan drainase nanah yang lebih lengkap.
Kurangnya penanganan yang kompeten merupakan jaminan hasil yang mematikan bagi pasien dengan bentuk penyakit bernanah: kematian pasien terjadi akibat meningkatnya keracunan dan perkembangan tamponade jantung. Dengan penanganan obat yang memadai dan tepat waktu, peluang hasil yang baik meningkat secara dramatis. Terapi kompleks, yang dilakukan oleh spesialis berkualifikasi di departemen atau klinik kardiologi khusus, membantu mengurangi angka kematian hingga 10-15%.
Perikarditis purulen yang diderita dan bahkan berhasil diobati merupakan indikasi untuk pendaftaran lebih lanjut dengan dokter spesialis kardiologi atau bedah jantung.

