Ahli medis artikel
Publikasi baru
Achondroplasia
Terakhir ditinjau: 12.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
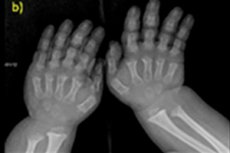
Ada banyak penyakit bawaan langka, dan salah satunya adalah pelanggaran pertumbuhan tulang - akondroplasia, yang menyebabkan perawakan pendek tidak proporsional yang parah.
Pada bagian anomali perkembangan ICD-10, kode untuk jenis displasia osteochondral herediter dengan cacat pertumbuhan tulang tubular dan tulang belakang adalah Q77.4 [ 1 ]
Epidemiologi
Mengenai prevalensi akondroplasia, data statistik dari berbagai penelitian masih ambigu. Ada yang berpendapat bahwa anomali ini terjadi pada satu dari 10 ribu bayi baru lahir, yang lain - pada satu dari 26-28 ribu, dan yang lain lagi - pada 4-15 kasus dari 100 ribu. [ 2 ]
Ada pula informasi bahwa bila ayah berusia di atas 50 tahun, kejadian akondroplasia pada anak adalah satu kasus per 1.875 bayi baru lahir.
Penyebab achondroplasia
Penyebab akondroplasia adalah pelanggaran osteogenesis, khususnya, salah satu jenis osifikasi intrauterin diafisis tulang tubular kerangka - osifikasi endokondral, di mana tulang rawan dimodifikasi menjadi jaringan tulang. Untuk keterangan lebih lanjut, lihat - Perkembangan dan pertumbuhan tulang
Gangguan osifikasi tulang panjang, yaitu akondroplasia janin, terjadi akibat mutasi pada gen tirosin kinase membran - reseptor faktor pertumbuhan fibroblast 3 (FGFR3 pada kromosom 4p16.3), yang memengaruhi pertumbuhan dan diferensiasi sel. Adanya mutasi FGFR3 dikaitkan dengan ketidakstabilan genetik dan perubahan jumlah kromosom (aneuploidi).
Akondroplasia diwariskan kepada anak sebagai sifat dominan autosomal, yaitu, ia menerima satu salinan gen mutan (yang dominan) dan satu gen normal pada sepasang kromosom non-seks (autosomal). Dengan demikian, jenis pewarisan cacat ini adalah dominan autosomal, dan anomali dapat memanifestasikan dirinya pada 50% keturunan ketika kombinasi alel gen ini (genotipe) disilangkan.
Selain itu, mutasi dapat bersifat sporadis, dan, sebagaimana diperlihatkan oleh praktik, dalam 80% kasus, anak-anak dengan akondroplasia dilahirkan dari orang tua dengan tinggi badan normal.
Faktor risiko
Faktor risiko utama kelahiran anak dengan akondroplasia adalah faktor keturunan. Jika salah satu orang tua memiliki kelainan ini, maka kemungkinan memiliki anak yang sakit diperkirakan sebesar 50%; jika kedua orang tua memiliki kelainan ini, maka kemungkinannya juga 50%, tetapi dengan risiko 25% mengalami akondroplasia homozigot, yang menyebabkan kematian sebelum lahir atau pada awal masa bayi.
Dengan bertambahnya usia ayah (mendekati 40 tahun dan lebih tua), risiko terjadinya mutasi baru (mutasi de novo) gen FGFR3 meningkat.
Patogenesis
Menjelaskan patogenesis akondroplasia, para ahli menekankan pentingnya protein transmembran tirosin protein kinase (dikodekan oleh gen FGFR3) dalam mengatur pembelahan, diferensiasi dan apoptosis sel-sel jaringan tulang rawan lempeng pertumbuhan - kondrosit, serta perkembangan normal kerangka - osteogenesis dan mineralisasi jaringan tulang.
Selama perkembangan embrio, dengan adanya mutasi gen, reseptor faktor pertumbuhan fibroblast 3 menjadi lebih aktif. Peningkatan fungsinya mengganggu transmisi sinyal seluler dan interaksi bagian ekstraseluler protein ini dengan faktor pertumbuhan fibroblast polipeptida (FGF). Akibatnya, terjadi kegagalan: tahap proliferasi sel tulang rawan menjadi lebih pendek, dan diferensiasinya dimulai lebih awal dari yang diharapkan. Semua ini mengarah pada pembentukan dan fusi tulang tengkorak yang tidak tepat dan displasia rangka - penurunan tulang panjang, yang disertai dengan perawakan pendek atau dwarfisme yang nyata.
Dan dua pertiga kasus dwarfisme dikaitkan dengan akondroplasia.
Gejala achondroplasia
Pertumbuhan tulang yang tidak normal menyebabkan gejala klinis akondroplasia seperti:
- perawakan pendek yang menonjol (dwarfisme tidak proporsional) dengan tinggi badan orang dewasa rata-rata 123-134 cm;
- pemendekan bagian proksimal tungkai bawah dan atas dengan ukuran batang tubuh yang relatif normal;
- jari tangan dan kaki yang pendek;
- kepala membesar (makro atau megalosefali); [ 3 ]
- ciri wajah spesifik berupa dahi menonjol dan hipoplasia bagian tengah wajah - pangkal hidung cekung.
- persimpangan kranioservikal yang sempit. Beberapa bayi dengan akondroplasia meninggal pada tahun pertama kehidupan akibat komplikasi yang berhubungan dengan persimpangan kranioservikal; studi populasi menunjukkan bahwa risiko kematian berlebih ini mungkin setinggi 7,5% tanpa evaluasi dan intervensi.[ 4 ]
- Disfungsi telinga tengah sering menjadi masalah [ 5 ], dan jika tidak ditangani dengan tepat dapat menyebabkan gangguan pendengaran konduktif yang cukup parah hingga mengganggu perkembangan bicara. Lebih dari separuh anak-anak akan memerlukan tabung penyeimbang tekanan. [ 6 ] Secara keseluruhan, sekitar 40% orang dengan akondroplasia mengalami gangguan pendengaran yang signifikan secara fungsional. Perkembangan bahasa ekspresif juga sering tertunda, meskipun kekuatan hubungan antara gangguan pendengaran dan masalah bahasa ekspresif masih dipertanyakan.
- Pembengkokan tulang kering sangat umum terjadi pada orang dengan akondroplasia. Lebih dari 90% orang dewasa yang tidak diobati mengalami pembengkokan pada tingkat tertentu.[ 7 ] "Pembengkokan" sebenarnya adalah kelainan bentuk kompleks yang diakibatkan oleh kombinasi kemiringan lateral, torsi internal tulang kering, dan ketidakstabilan dinamis lutut.[ 8 ]
Bayi dengan akondroplasia ditandai dengan hipotonia otot, yang menyebabkan mereka mulai belajar keterampilan bergerak dan berjalan di kemudian hari. Kecerdasan dan kemampuan kognitif tidak terpengaruh oleh cacat perkembangan ini. [ 9 ], [ 10 ]
Konsekuensi dan komplikasi
Jenis displasia osteokondral herediter ini ditandai dengan komplikasi dan konsekuensi berikut:
- infeksi telinga berulang;
- apnea tidur obstruktif;
- hidrosefalus;
- maloklusi dan gigi bengkok:
- deformasi kaki (varus atau valgus) dengan perubahan gaya berjalan;
- lordosis hipertrofi tulang belakang lumbar atau kelengkungannya (kifosis torakolumbalis atau skoliosis lumbar) - dengan nyeri punggung saat berjalan;
- nyeri sendi (disebabkan oleh posisi tulang yang salah atau kompresi akar saraf);
- Stenosis tulang belakang dan kompresi sumsum tulang belakang; Keluhan medis yang paling umum pada orang dewasa adalah stenosis tulang belakang simptomatik yang melibatkan L1-L4. Gejalanya berkisar dari klaudikasio intermiten dan reversibel yang disebabkan oleh olahraga hingga disfungsi kaki yang parah dan ireversibel serta retensi urin.[ 11 ] Klaudikasio dan stenosis dapat menyebabkan gejala sensorik (mati rasa, nyeri, berat) dan motorik (lemah, tersandung, daya tahan berjalan terbatas). Klaudikasio vaskular disebabkan oleh pembengkakan pembuluh darah setelah berdiri dan berjalan dan sepenuhnya reversibel dengan istirahat. Stenosis tulang belakang adalah lesi aktual sumsum tulang belakang atau akar saraf oleh tulang stenotik kanal tulang belakang, dan gejalanya tidak dapat dipulihkan. Gejala yang terlokalisasi pada dermatom tertentu dapat disebabkan oleh stenosis foramen akar saraf tertentu.
- pengurangan dinding dada dengan pertumbuhan paru-paru terbatas dan penurunan fungsi paru-paru (sesak napas parah). Pada masa bayi, sekelompok kecil orang dengan akondroplasia memiliki masalah paru-paru restriktif. Payudara kecil dan peningkatan kepatuhan dada berpadu untuk menghasilkan kapasitas paru-paru yang berkurang dan penyakit paru restriktif [ 12 ]
Masalah ortopedi lainnya
- Kelemahan sendi. Sebagian besar sendi mengalami hipermobilitas pada masa kanak-kanak. Umumnya, hal ini tidak terlalu berpengaruh, kecuali pada ketidakstabilan lutut pada beberapa orang.
- Meniskus lateral diskoid: Kelainan struktural yang baru diidentifikasi ini dapat menyebabkan nyeri lutut kronis pada sebagian orang.[ 13 ]
- Artritis: Aktivasi konstitutif FGFR-3, seperti pada akondroplasia, dapat melindungi terhadap perkembangan artritis.[ 14 ]
- Akantosis nigrikans terlihat pada sekitar 10% orang dengan akondroplasia.[ 15 ] Pada populasi ini, hal ini tidak mencerminkan hiperinsulinemia atau keganasan.
Akondroplasia homozigot yang disebabkan oleh varian patogen biallelik pada nukleotida 1138 dari FGFR3 merupakan kelainan parah dengan temuan radiologis yang secara kualitatif berbeda dari yang terlihat pada akondroplasia. Kematian dini disebabkan oleh kegagalan pernapasan akibat dinding dada yang kecil dan defisit neurologis akibat stenosis servikomedular [Hall 1988].
Diagnostik achondroplasia
Pada sebagian besar pasien, diagnosis akondroplasia dibuat berdasarkan tanda-tanda klinis dan temuan radiografi yang khas. Pada bayi atau jika tidak ada beberapa gejala, pengujian genetik, seperti analisis kariotipe, digunakan untuk membuat diagnosis pasti.[ 16 ]
Saat melakukan diagnostik prenatal menggunakan metode genetika molekuler, analisis cairan ketuban atau sampel vili korionik dapat dilakukan.
Tanda-tanda akondroplasia pada USG janin - pemendekan anggota tubuh dan fitur wajah yang khas - terlihat setelah 22 minggu kehamilan.
Diagnostik instrumental juga mencakup sinar-X kerangka atau USG tulang. Sinar-X memastikan diagnosis berdasarkan data seperti tengkorak besar dengan foramen oksipital sempit dan dasar yang relatif kecil; tulang tubular pendek dan tulang rusuk pendek; badan vertebra pendek dan pipih; kanal tulang belakang menyempit, ukuran sayap iliaka mengecil.
Perbedaan diagnosa
Diagnosis banding dengan dwarfisme pituitari, displasia spondyloepiphyseal dan diastrofik kongenital, hipokondroplasia, sindrom Shereshevsky-Turner dan Noonan, pseudoachondroplasia diperlukan. Dengan demikian, perbedaan antara pseudoachondroplasia dan achondroplasia adalah bahwa pada pasien dengan dwarfisme pada pseudoachondroplasia, ukuran kepala dan fitur wajah normal.
Siapa yang harus dihubungi?
Pengobatan achondroplasia
Rekomendasi untuk perawatan anak-anak dengan akondroplasia telah diuraikan oleh Komite Genetika dari Akademi Pediatri Amerika. Rekomendasi ini dimaksudkan untuk memberikan panduan dan tidak dimaksudkan untuk menggantikan pengambilan keputusan individu. Tinjauan terkini [Pauli & Botto 2020] juga menyertakan pedoman. Ada klinik spesialis yang mengkhususkan diri dalam perawatan displasia skeletal; rekomendasi mereka mungkin sedikit berbeda dari rekomendasi umum ini.
Rekomendasi mencakup (tetapi tidak terbatas pada) hal-hal berikut ini.
Hidrosefalus. Jika muncul tanda atau gejala peningkatan tekanan intrakranial (misalnya, pertumbuhan kepala yang cepat, ubun-ubun yang terus-menerus menonjol, pelebaran vena superfisial yang nyata pada wajah, mudah tersinggung, muntah, perubahan penglihatan, sakit kepala), rujukan ke ahli bedah saraf diperlukan.
Dugaan etiologi hidrosefalus pada akondroplasia adalah peningkatan tekanan vena intrakranial akibat stenosis foramen jugularis. Oleh karena itu, penanganan standar adalah pirau ventrikuloperitoneal. Namun, ventrikulostomi ketiga endoskopik mungkin bermanfaat pada beberapa individu,[ 17 ] yang menyiratkan bahwa mekanisme lain, seperti obstruksi saluran keluar ventrikel keempat akibat stenosis kranioservikal, mungkin terlibat.[ 18 ]
Stenosis sambungan kranioservikal. Prediktor terbaik untuk kebutuhan dekompresi suboksipital:
- Hiperrefleksia atau klonus pada ekstremitas bawah
- Hipopnea sentral pada polisomnografi
- Pengurangan ukuran foramen magnum sebagaimana ditentukan oleh computed tomography dari persimpangan kranioservikal dan dibandingkan dengan norma untuk anak-anak dengan akondroplasia.[ 19 ]
- Bukti kompresi sumsum tulang belakang dan/atau kelainan sinyal tertimbang T2 baru-baru ini disarankan sebagai faktor lain yang perlu dipertimbangkan ketika memutuskan untuk melakukan operasi.
Jika terdapat tanda-tanda kompresi simptomatik yang jelas, rujukan segera ke ahli bedah saraf pediatrik harus dilakukan untuk operasi dekompresi. [ 20 ]
Pengobatan apnea tidur obstruktif dapat meliputi:
- Adenotonsilektomi
- Tekanan saluran napas positif
- Trakeostomi pada kasus ekstrim
- Penurunan berat badan
Intervensi ini dapat memberikan dampak pada perbaikan gangguan tidur dan perbaikan fungsi neurologis.[ 21 ]
Dalam kasus langka dimana obstruksi cukup parah hingga memerlukan trakeostomi, operasi memajukan bagian tengah wajah telah digunakan untuk meringankan obstruksi saluran napas atas.[ 22 ]
Disfungsi telinga tengah. Infeksi telinga tengah yang sering terjadi, cairan telinga tengah yang terus-menerus, dan gangguan pendengaran berikutnya harus ditangani secara agresif bila diperlukan. Pemasangan tabung jangka panjang dianjurkan karena sering dibutuhkan hingga usia tujuh atau delapan tahun.[ 23 ]
Bila masalah timbul pada usia berapa pun, dianjurkan untuk menggunakan metode perawatan yang tepat.
Perawakan pendek. Beberapa penelitian telah mengevaluasi terapi hormon pertumbuhan (GH) sebagai pengobatan yang mungkin untuk akondroplasia perawakan pendek.[ 24 ]
Secara keseluruhan, seri ini dan seri lainnya menunjukkan percepatan pertumbuhan awal, tetapi efeknya berkurang seiring waktu.
Rata-rata, Anda dapat mengharapkan peningkatan tinggi badan saat dewasa hanya sekitar 3 cm.
Pemanjangan anggota tubuh dengan berbagai teknik masih menjadi pilihan bagi sebagian orang. Peningkatan tinggi badan hingga 30-35 cm dapat dicapai. [ 25 ] Komplikasi umum terjadi dan bisa serius.
Sementara beberapa orang menganjurkan untuk melakukan prosedur ini sedini mungkin pada usia enam hingga delapan tahun, banyak dokter anak, ahli genetika klinis, dan ahli etika menganjurkan untuk menunda operasi tersebut sampai anak tersebut mampu berpartisipasi dalam pengambilan keputusan yang tepat.
Setidaknya di Amerika Utara, hanya sebagian kecil dari individu yang terkena memilih untuk menjalani operasi pemanjangan anggota tubuh tingkat lanjut. Dewan Penasihat Medis Little People of America telah mengeluarkan pernyataan mengenai penggunaan operasi pemanjangan anggota tubuh tingkat lanjut.
Obesitas: Tindakan pencegahan obesitas harus dimulai sejak dini. Perawatan standar untuk obesitas harus efektif pada penderita akondroplasia, meskipun kebutuhan kalorinya lebih rendah. [ 26 ]
Grafik berat badan dan berat badan terhadap tinggi badan standar yang khusus untuk akondroplasia harus digunakan untuk melacak kemajuan. Penting untuk dicatat bahwa kurva ini bukanlah kurva berat badan terhadap tinggi badan yang sempurna; kurva ini berasal dari ribuan titik data dari orang-orang dengan akondroplasia.
Standar indeks massa tubuh (BMI) dikembangkan untuk anak-anak berusia 16 tahun dan lebih muda. [ 27 ] BMI tidak distandarisasi untuk orang dewasa dengan akondroplasia; perbandingan dengan kurva BMI untuk tinggi rata-rata akan memberikan hasil yang menyesatkan. [ 28 ]
Deformitas varus. Tindak lanjut ortopedi tahunan oleh penyedia layanan kesehatan yang memahami akondroplasia atau ahli bedah ortopedi direkomendasikan. Kriteria untuk intervensi bedah telah dipublikasikan.[ 29 ]
Adanya kurva simtomatik progresif memerlukan rujukan ke dokter ortopedi. Deformitas varus asimtomatik sendiri biasanya tidak memerlukan koreksi bedah. Berbagai intervensi dapat dipilih (misalnya, pertumbuhan terarah menggunakan delapan pelat, osteotom valgus, dan osteotom derotasi). Tidak ada studi terkontrol yang membandingkan hasil pilihan pengobatan.
Kifosis. Bayi dengan akondroplasia sering mengalami kifosis fleksibel. Tersedia protokol untuk membantu mencegah perkembangan kifosis sudut tetap, yang meliputi menghindari kereta dorong, ayunan, dan gendongan bayi yang fleksibel. Saran untuk tidak duduk tanpa penyangga; selalu berikan tekanan balik ke punggung saat menggendong bayi.
- Kifosis membaik secara signifikan atau hilang pada sebagian besar anak setelah mengadopsi postur ortograde dan mulai berjalan. [ 30 ]
- Pada anak-anak yang tidak mengalami remisi spontan setelah kekuatan batang tubuh meningkat dan mulai berjalan, penggunaan penyangga biasanya cukup untuk mencegah kifosis torakolumbalis menetap.[ 31 ]
- Jika kifosis parah berlanjut, operasi tulang belakang mungkin diperlukan untuk mencegah komplikasi neurologis.[ 32 ]
Stenosis Tulang Belakang: Jika timbul tanda dan/atau gejala stenosis tulang belakang yang parah, rujukan segera ke dokter spesialis bedah diperlukan.
Laminektomi yang diperluas dan luas biasanya direkomendasikan. Relevansi prosedur bergantung pada tingkat (misalnya toraks atau lumbar) dan derajat stenosis. Pasien memiliki hasil yang lebih baik dan fungsi yang membaik jika mereka menjalani operasi lebih awal setelah timbulnya gejala [ 33 ]
Imunisasi: Tidak ada hal tentang akondroplasia yang menghalangi semua imunisasi rutin. Mengingat meningkatnya risiko pernapasan, vaksin DTaP, pneumokokus, dan influenza sangatlah penting.
Kebutuhan Adaptif: Karena perawakan pendek, modifikasi lingkungan mungkin diperlukan. Di sekolah, ini dapat mencakup bangku, sakelar lampu yang lebih rendah, toilet dengan ketinggian yang sesuai atau sarana aksesibilitas lainnya, meja yang lebih rendah, dan sandaran kaki di depan kursi. Semua anak harus dapat keluar dari gedung secara mandiri jika terjadi keadaan darurat. Tangan yang kecil dan tendon yang lemah dapat menyulitkan keterampilan motorik halus. Akomodasi yang tepat meliputi penggunaan papan ketik yang lebih kecil, pena berbobot, dan permukaan tulis yang lebih halus. Sebagian besar anak harus memiliki rencana IEP atau 504.
Ekstensi pedal hampir selalu dibutuhkan untuk bersepeda. Modifikasi tempat kerja seperti meja yang lebih rendah, papan ketik yang lebih kecil, tangga, dan akses toilet mungkin juga diperlukan.
Sosialisasi: Karena perawakan pendek yang sangat kentara terkait dengan akondroplasia, individu yang terkena dan keluarga mereka mungkin mengalami kesulitan bersosialisasi dan menyesuaikan diri dengan sekolah.
Kelompok dukungan seperti Little People of America, Inc (LPA) dapat membantu keluarga mengatasi masalah ini melalui dukungan teman sebaya, contoh pribadi, dan program kesadaran sosial.
Informasi tentang pekerjaan, pendidikan, hak-hak disabilitas, adopsi anak pendek, masalah medis, pakaian yang pantas, perangkat adaptif dan pengasuhan anak tersedia melalui buletin nasional, seminar dan lokakarya.
Tidak ada obat atau perawatan non-obat yang dapat menyembuhkan cacat bawaan ini.
Terapi fisik paling sering digunakan; pengobatan mungkin juga diperlukan untuk hidrosefalus (dengan shunt atau ventrikulostomi endoskopik), obesitas, [ 34 ] apnea, [ 35 ] infeksi telinga tengah, atau stenosis tulang belakang.
Di beberapa klinik, setelah anak mencapai usia lima hingga tujuh tahun, mereka melakukan perawatan bedah: memanjangkan tulang kering, paha, dan bahkan tulang bahu atau memperbaiki kelainan bentuk - dengan bantuan operasi dan perangkat ortopedi khusus - dalam tiga hingga empat tahap, yang masing-masing berlangsung hingga 6-12 bulan.
Terapi yang sedang diselidiki
Pemberian analog peptida natriuretik tipe C sedang menjalani uji klinis. Hasil awal menunjukkan bahwa analog ini dapat ditoleransi dengan baik dan menghasilkan peningkatan kecepatan pertumbuhan dari awal pada anak-anak dengan akondroplasia ( lokasi uji ). [ 36 ] Peptida natriuretik tipe C terkonjugasi juga saat ini sedang menjalani uji klinis. [ 37 ] Pertimbangan lain termasuk penghambatan tirosin kinase [ 38 ], meklizin [ 39 ], dan umpan FGFR3 rekombinan manusia yang larut. [ 40 ]
Cari clinicaltrials.gov di AS dan Registri Uji Klinis UE di Eropa untuk informasi tentang uji klinis untuk berbagai penyakit dan kondisi.
Pencegahan
Satu-satunya tindakan pencegahan adalah diagnosis prenatal penyakit bawaan. [ 41 ], [ 42 ]
Ramalan cuaca
Berapa lama penderita akondroplasia bisa hidup? Sekitar 10 tahun lebih pendek dari harapan hidup rata-rata.
Karena perubahan patologis pada jaringan tulang dan sendi menyebabkan keterbatasan perawatan diri dan mobilitas, anak-anak dengan diagnosis ini diberi status cacat. Dalam jangka panjang, sebagian besar pasien memiliki prognosis normal, tetapi seiring bertambahnya usia, ada peningkatan risiko penyakit jantung. [ 43 ]

