Ahli medis artikel
Publikasi baru
Penyakit refluks gastroesofagus dan kehamilan
Terakhir ditinjau: 12.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Penyakit refluks gastroesofageal (GERD) merupakan penyakit kronik kambuhan yang disebabkan oleh gangguan fungsi motorik-evakuasi organ-organ zona gastroesofageal dan ditandai oleh refluks spontan atau berulangnya isi lambung atau duodenum ke dalam esofagus, yang mengakibatkan kerusakan pada esofagus distal dengan perkembangan gangguan erosif-ulseratif, kataral dan/atau fungsional.
Epidemiologi
Sakit maag, gejala utama penyakit refluks gastroesofageal, terjadi pada sekitar 50% ibu hamil, bahkan menurut beberapa penelitian mencapai 80%. [ 1 ] Sekitar 25% ibu hamil mengalami sakit maag setiap hari. [ 2 ] Sakit maag merupakan masalah yang sangat umum dialami ibu hamil sehingga baik pasien sendiri maupun banyak dokter kandungan menganggapnya sebagai manifestasi normal kehamilan yang tidak memerlukan perhatian khusus.
Sekitar 17% ibu hamil mengalami nyeri ulu hati dan regurgitasi secara bersamaan.[ 3 ] Baru-baru ini, insiden gejala refluks pada trimester ke-3 dilaporkan sekitar 25%, dengan tingkat keparahan nyeri ulu hati terus meningkat selama kehamilan.[ 4 ],[ 5 ]
Indeks massa tubuh sebelum kehamilan, penambahan berat badan selama kehamilan terakhir, ras tidak memengaruhi frekuensi kejadian dan tingkat keparahan gejala. Perkembangan nyeri ulu hati pada kehamilan pertama meningkatkan risiko kekambuhan pada kehamilan berikutnya.
Sakit maag sering kali merupakan konsekuensi dari eksaserbasi GERD yang sudah ada sebelumnya. Pengalaman kami menunjukkan bahwa dari 55 wanita hamil dengan esofagitis refluks yang dikonfirmasi melalui endoskopi, hanya 10 (18,2%) yang mengalami penyakit tersebut untuk pertama kalinya dalam hidup mereka selama kehamilan. Sudut pandang lain adalah bahwa sebagian besar wanita mulai mengeluh sakit maag hanya ketika hal itu benar-benar memperburuk kualitas hidup mereka dan menyebabkan kecemasan yang signifikan, yaitu jauh lebih lambat daripada yang sebenarnya muncul.
Penyebab GERD dalam kehamilan
GERD selama kehamilan kemungkinan disebabkan oleh penurunan tekanan pada sfingter esofagus bagian bawah akibat peningkatan kadar estrogen dan progesteron ibu selama kehamilan. Perubahan hormonal selama kehamilan juga dapat menurunkan motilitas lambung, yang menyebabkan peningkatan waktu pengosongan lambung dan peningkatan risiko GERD.
Patogenesis
Terjadinya GERD selama kehamilan bersifat multifaktorial, melibatkan faktor hormonal dan mekanis. Hal ini sering kali merupakan akibat dari penurunan progresif tekanan sfingter esofagus bagian bawah akibat peningkatan bertahap estrogen dan progesteron yang bersirkulasi.[ 8 ] Tekanan sfingter esofagus bagian bawah terendah terjadi pada usia kehamilan 36 minggu.[ 9 ] Faktor lain yang mungkin juga berperan dalam GERD meliputi peningkatan tekanan intragastrik akibat pembesaran rahim dan perubahan motilitas gastrointestinal akibat motilitas esofagus yang tidak efektif dengan waktu pengosongan yang lama.[ 10 ]
Gejala GERD dalam kehamilan
Gejala penyakit gastroesophageal reflux selama kehamilan hampir sama dengan gejala di luar kehamilan. Gejala utamanya adalah nyeri ulu hati, yang biasanya muncul setelah makan, terutama setelah makan makanan berlemak, digoreng, dan pedas, yang ditandai dengan rasa terbakar di dada dan/atau regurgitasi. [ 11 ] Beberapa wanita, untuk menghindari nyeri ulu hati, lebih suka makan sekali sehari, yang dapat menyebabkan penurunan berat badan yang signifikan. Nyeri ulu hati berlangsung beberapa menit hingga berjam-jam, berulang berkali-kali dalam sehari, memburuk dalam posisi horizontal, saat menoleh dari satu sisi ke sisi lain. Beberapa wanita hamil memperhatikan fakta bahwa nyeri ulu hati lebih mengganggu di sisi kiri. Selain itu, membungkukkan tubuh ke depan, misalnya untuk memakai atau mengencangkan sepatu (gejala "renda"), memicu kemunculannya.
Dalam beberapa kasus, untuk meredakan nyeri ulu hati yang terjadi pada malam hari saat tidur, pasien dipaksa untuk bangun, berjalan-jalan sebentar di dalam kamar, dan minum air putih. Beberapa wanita harus tidur sambil duduk di kursi. Rasa nyeri ulu hati disertai dengan perasaan melankolis yang menyakitkan dan suasana hati yang tertekan. Dengan latar belakang nyeri ulu hati yang berkepanjangan, dapat terjadi nyeri di belakang tulang dada, odinofagia, dan sendawa udara. Seringkali nyeri menjalar ke bagian belakang kepala, ruang interskapular, dan meningkat selama atau segera setelah makan. Terkadang, pasien dengan nyeri ulu hati mengalami peningkatan air liur.
Dengan demikian, selama kehamilan, diagnosis utama penyakit refluks gastroesofageal harus didasarkan pada manifestasi klinis penyakit tersebut, karena sensitivitas dan spesifisitas gejala seperti nyeri ulu hati, yang muncul setelah makan atau saat pasien berbaring telentang, mencapai 90%.
Pemeriksaan fisik dapat mengungkapkan nyeri sedang pada palpasi di daerah epigastrium.
Eksaserbasi GERD (gastroesophageal reflux disease), reflux esophagitis lebih sering terjadi pada paruh kedua kehamilan. Pada trimester pertama, nyeri ulu hati dan eksaserbasi GERD sering kali dipicu oleh toksikosis dini - muntah pada ibu hamil. Oleh karena itu, jika muntah terjadi pada akhir masa kehamilan (6-7 minggu terakhir), gejala ini tidak boleh diabaikan, karena muntah dapat menjadi tanda hernia pada bukaan esofagus diafragma atau komplikasi yang berkembang.
Apa yang mengganggumu?
Formulir
Pada tahun 2002, di Kongres Dunia Gastroenterologi di Los Angeles, klasifikasi klinis baru penyakit refluks gastroesofageal diadopsi, yang membedakannya menjadi beberapa jenis berikut:
- bentuk penyakit nonerosif (atau negatif secara endoskopi) (NERD), yaitu GERD tanpa tanda-tanda esofagitis; definisi ini berlaku untuk kasus-kasus di mana pasien dengan manifestasi penyakit, terutama nyeri ulu hati, memenuhi kriteria klinis penyakit refluks gastroesofageal, tidak mengalami kerusakan pada mukosa esofagus;
- bentuk penyakit erosif-ulseratif (atau positif secara endoskopi), termasuk komplikasi berupa tukak dan penyempitan esofagus;
- Esofagus Barrett (metaplasia epitel skuamosa berlapis menjadi epitel kolumnar di esofagus distal akibat penyakit refluks gastroesofageal. Isolasi bentuk penyakit ini disebabkan oleh fakta bahwa bentuk metaplasia ini dianggap sebagai kondisi prakanker. Hingga saat ini, tidak ada kasus penyakit ini pada wanita hamil yang dijelaskan dalam literatur).
Komplikasi dan konsekuensinya
Komplikasi GERD selama kehamilan, termasuk ulserasi, pendarahan, dan striktur esofagus, jarang terjadi, mungkin karena durasi esofagitis pada wanita hamil relatif singkat.
Diagnostik GERD dalam kehamilan
Diagnosis GERD pada kehamilan ditegakkan berdasarkan keluhan, data anamnesis, dan hasil pemeriksaan instrumental.
Pemeriksaan sinar X tidak digunakan pada wanita hamil karena kemungkinan menimbulkan efek yang merusak pada janin; pH-metri dapat digunakan, tetapi kebutuhan penggunaannya dipertanyakan.
Esofagogastroduodenoskopi
Esophagogastroduodenoscopy (EGDS) merupakan metode pilihan untuk mendiagnosis GERD (gastroesophageal reflux disease), terutama komplikasinya. Meskipun metode ini memberatkan ibu, namun keamanannya bagi janin, kandungan informasinya yang tinggi, kemungkinan diagnosis yang akurat, dan diagnosis banding penyakit menempatkannya di posisi pertama di antara metode instrumental untuk mendiagnosis patologi saluran pencernaan bagian atas pada wanita hamil. Setelah mulai menggunakan endoskopi dalam situasi mendesak, kami sampai pada kesimpulan tentang perlunya menggunakannya dalam pemeriksaan rutin wanita hamil dengan indikasi yang tepat.
Indikasi untuk EGDS:
- pendarahan esofagus-lambung akut;
- dugaan cedera atau perforasi pada esofagus, lambung atau duodenum; dugaan adanya benda asing;
- untuk mengkonfirmasi atau mengecualikan proses tumor;
- serangan nyeri perut akut, keluhan dispepsia persisten disertai nyeri pada perut bagian atas dengan hasil pemeriksaan ultrasonografi organ perut yang negatif;
- diduga esofagitis peptikum berat, striktur esofagus;
- pada wanita hamil dengan sirosis hati untuk menyingkirkan atau memastikan adanya varises esofagus.
Fibroendoskopi terencana dikontraindikasikan bagi wanita hamil dengan kelainan tulang belakang servikotoraks, kifosis, skoliosis, atau lordosis yang parah; stenosis esofagus yang ukurannya lebih kecil dari diameter endoskopi; kekakuan faring; gondok besar; muntah berlebihan pada wanita hamil; nefropati, eklamsia, atau preeklamsia; plasenta previa, miopia tinggi. Insufisiensi isthmus-serviks yang dikombinasikan dengan ancaman penghentian kehamilan dapat dibedakan sebagai kontraindikasi relatif.
Metode instrumental lain yang aman dan sangat informatif untuk mendiagnosis GERD pada wanita hamil adalah USG. Tanda ekografik hernia yang dapat diandalkan adalah peningkatan diameter penampang saluran pencernaan pada tingkat bukaan esofagus diafragma lebih dari 1,58 +/– 0,18 cm, dan tanda USG refluks gastroesofagus adalah perluasan esofagus abdomen dalam waktu 9 menit sejak dimulainya pemeriksaan ekokontras dan peningkatan diameter esofagus lebih dari 0,35 +/– 0,06 cm.
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Tes apa yang dibutuhkan?
Siapa yang harus dihubungi?
Pengobatan GERD dalam kehamilan
Dasar pengobatan GERD (heartburn) adalah penguatan maksimal faktor perlindungan terhadap refluks dan melemahnya faktor asam-peptik agresif, yang harus dimulai dengan mengikuti anjuran perubahan gaya hidup dan pola makan. [ 12 ]
Perubahan gaya hidup (lihat tabel ) dan pola makan harus dipertimbangkan sebagai pengobatan lini pertama selama kehamilan, namun, jika nyeri ulu hati cukup parah, pengobatan harus dimulai setelah konsultasi dengan dokter (tingkat rekomendasi C). [ 13 ], [ 14 ]
Seorang wanita harus menghindari posisi yang dapat menyebabkan nyeri ulu hati. Jika tidak ada kontraindikasi, tidurlah dengan kepala tempat tidur ditinggikan (kepala tempat tidur harus ditinggikan pada sudut 15°, bantal yang “tinggi” saja tidak cukup). [ 15 ] Sangat tidak diinginkan untuk tetap dalam posisi miring dalam waktu lama, dipaksa berbaring di tempat tidur dengan kepala tempat tidur diturunkan, melakukan latihan senam yang berhubungan dengan ketegangan perut, memakai ikat pinggang dan korset yang ketat. [ 16 ] Sembelit harus dihindari, jika terjadi, karena mengejan dapat menyebabkan peningkatan tekanan intra-abdomen, pelepasan isi lambung yang asam ke kerongkongan, dan munculnya nyeri ulu hati.
Setelah makan, Anda tidak boleh berbaring - lebih baik duduk atau bahkan berdiri: ini membantu pengeluaran makanan lebih cepat dari lambung.
Makanan fraksional (5-7 kali sehari) dalam porsi kecil dianjurkan; seorang wanita harus menghindari makan berlebihan. Dianjurkan untuk memasukkan makanan reaksi alkali dalam diet ("antasida makanan"): susu, krim, krim asam, keju cottage, telur dadar protein kukus, daging rebus, ikan, unggas, mentega dan minyak sayur, roti putih. Hidangan sayur dan lauk harus direbus atau dihaluskan. Lebih baik memanggang apel. Tidak dianjurkan untuk makan daging goreng berlemak, unggas, ikan, makanan asap, saus dan bumbu pedas, jus buah asam dan kolak, sayuran yang mengandung serat kasar (kubis putih, lobak, lobak pedas, bawang merah, bawang putih), jamur, roti hitam, cokelat, minuman berkarbonasi dan bersoda, teh panas, kopi hitam. [ 17 ]
Dalam kasus nyeri ulu hati ringan, tindakan ini mungkin cukup memadai. Dalam kasus nyeri ulu hati parah, munculnya gejala GERD (gastroesophageal reflux disease) lainnya, perlu untuk mendiskusikan dengan pasien semua aspek positif dan kemungkinan negatif dari terapi obat.
Pengobatan GERD secara medis selama kehamilan
Berbagai intervensi farmakologis tersedia untuk mengendalikan gejala, tetapi potensi risiko pada pasien, janin, dan anak yang baru lahir harus didiskusikan dengan pasien. Periode teratogenik kritis selama kehamilan adalah dari hari ke-31 (dalam siklus menstruasi 28 hari) hingga hari ke-71 dari periode menstruasi terakhir. Paparan terhadap teratogen potensial sebelum periode ini biasanya menghasilkan hasil semua-atau-tidak sama sekali (baik kematian janin atau kelangsungan hidup bebas anomali); dengan demikian, setiap agen farmakologis yang tidak mutlak diperlukan harus ditunda hingga periode teratogenisitas potensial telah berlalu. Oleh karena itu, pengobatan yang dipilih untuk GERD selama kehamilan harus meminimalkan potensi risiko. Dengan demikian, pilihan pengobatan harus mengikuti pendekatan bertahap (rekomendasi Kelas C). [ 18 ], [ 19 ] Dalam pendekatan ini, langkah pertama adalah modifikasi gaya hidup. Jika tidak ada respon atau gejala mengganggu berlanjut, pengobatan farmakologis dimulai, dimulai dengan antasida, kemudian antagonis reseptor histamin-2 (H2RA), dan terakhir penghambat pompa proton (PPI) (tabel).[ 20 ]
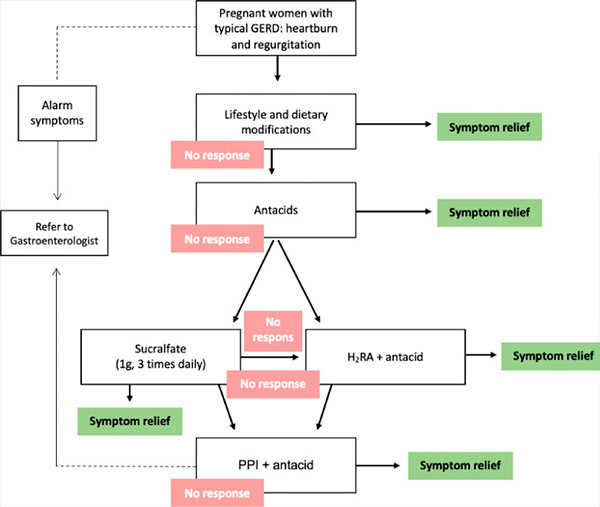
Pendekatan bertahap untuk mengobati GERD selama kehamilan. GERD = penyakit refluks gastroesofageal, H2RA = antagonis reseptor histamin-2, PPI = penghambat pompa proton.
Sayangnya, obat-obatan yang digunakan untuk mengobati GERD (gastroesophageal reflux disease) belum diuji dalam uji coba terkontrol acak pada wanita hamil. Sebagian besar rekomendasi untuk penggunaannya didasarkan pada laporan kasus dan studi kohort yang dilakukan oleh perusahaan farmasi atau rekomendasi dari Badan Pengawas Obat dan Makanan AS (FDA).
Pengobatan tradisional untuk GERD (penyakit refluks gastroesofageal) meliputi antasida, sukralfat, prokinetik, penghambat reseptor histamin H2, dan penghambat pompa proton. FDA telah membagi semua obat yang digunakan selama kehamilan ke dalam lima kategori keamanan: A, kuat, C, D, dan X, berdasarkan ketersediaan dan penyerapan sistemiknya, serta laporan malformasi kongenital pada manusia dan hewan.
Antasida
Antasida merupakan salah satu kelompok obat yang paling sering diresepkan (digunakan) untuk ibu hamil, setelah suplemen zat besi. Sekitar 30–50% ibu hamil mengonsumsinya untuk mengatasi nyeri ulu hati dan gejala refluks lainnya.
Antasida yang mengandung aluminium, kalsium, dan magnesium belum terbukti bersifat teratogenik dalam penelitian pada hewan dan direkomendasikan sebagai pengobatan lini pertama untuk nyeri ulu hati dan refluks asam selama kehamilan.[ 21 ] Dosis tinggi dan penggunaan magnesium trisilikat dalam jangka panjang telah dikaitkan dengan nefrolitiasis, hipotensi, dan gangguan pernapasan pada janin dan penggunaannya tidak direkomendasikan selama kehamilan. Antasida yang mengandung bikarbonat juga tidak direkomendasikan karena risiko asidosis metabolik ibu dan janin serta kelebihan cairan. Ada juga laporan kasus sindrom susu-alkali pada wanita hamil yang mengonsumsi dosis harian lebih dari 1,4 g kalsium elemental yang berasal dari kalsium karbonat.[ 22 ]
Pilihan antasida yang paling tepat untuk pengobatan GERD pada masa kehamilan adalah antasida yang mengandung kalsium dengan dosis terapi biasa, mengingat manfaat pengobatan ini dalam mencegah hipertensi dan preeklamsia (tingkat rekomendasi A). [ 23 ]
Sebuah tinjauan sistematis menemukan bahwa suplemen kalsium efektif dalam mencegah hipertensi dan preeklamsia. Konsensus merekomendasikan penggunaan antasida yang mengandung kalsium mengingat efek sampingnya yang terbatas. Namun, asupan kalsium karbonat yang berlebihan dapat menyebabkan sindrom susu-alkali; antasida yang mengandung kalsium karbonat tidak mungkin memiliki efek yang signifikan pada neonatus.[ 24 ] Mirip dengan antasida yang mengandung kalsium, magnesium sulfat menghasilkan penurunan risiko eklamsia sebesar 50% dan dengan demikian penurunan angka kematian ibu dalam uji coba acak yang dikontrol plasebo.[ 25 ]
Penggunaan antasida yang mengandung magnesium bikarbonat atau trisilikat tidak dianjurkan selama kehamilan (tingkat rekomendasi C).
Antasida yang mengandung bikarbonat dapat menyebabkan kelebihan cairan pada janin dan ibu serta alkalosis metabolik. Dosis tinggi dan penggunaan magnesium trisilikat dalam jangka panjang telah dikaitkan dengan gangguan pernapasan pada janin, hipotensi, dan nefrolitiasis.[ 26 ]
Obat antasida biasanya dibagi menjadi yang dapat diserap (sistemik, larut) dan yang tidak dapat diserap (non-sistemik, tidak larut). Obat yang dapat diserap termasuk magnesium oksida, kalsium karbonat, natrium bikarbonat, yang terakhir sering digunakan dalam kehidupan sehari-hari untuk menghilangkan sakit maag, tetapi tidak cocok untuk penggunaan sistematis jangka panjang. Pertama, meskipun soda kue memiliki kemampuan untuk meredakan sakit maag dengan cepat, efeknya bersifat jangka pendek, dan karena karbon dioksida terbentuk saat berinteraksi dengan cairan lambung, yang memiliki efek produksi jus yang nyata, bagian baru asam klorida dilepaskan lagi, dan sakit maag segera berlanjut dengan kekuatan baru. Kedua, natrium yang terkandung dalam soda, yang diserap di usus, dapat menyebabkan munculnya edema, yang sangat tidak diinginkan bagi wanita hamil.
Antasida yang tidak dapat diserap meliputi magnesium karbonat basa, aluminium fosfat, dan aluminium hidroksida. Antasida-antasida tersebut sangat efektif dan memiliki sedikit efek samping, serta dapat diresepkan kepada ibu hamil tanpa takut akan menimbulkan risiko khusus bagi ibu dan janin. Penelitian pada hewan telah membuktikan tidak adanya efek teratogenik dari antasida yang mengandung magnesium, aluminium, dan kalsium. Saat ini, sebagian besar antasida tersebut dianggap aman dan dapat diterima untuk digunakan dalam dosis terapeutik rata-rata oleh ibu hamil. Selain itu, ada pengamatan yang menunjukkan bahwa wanita yang mengonsumsi magnesium oksida lebih jarang mengalami komplikasi kehamilan berupa nefropati dan eklampsia. Akan tetapi, telah diketahui bahwa magnesium sulfat dapat menyebabkan persalinan tertunda dan kelemahan persalinan, serta timbulnya kejang. Oleh karena itu, antasida yang mengandung magnesium harus dihindari pada minggu-minggu terakhir kehamilan.
Berbicara tentang antasida, kita tidak bisa tidak menyebutkan obat-obatan populer di negara kita, yang meliputi bismut nitrat utama (Vikalin, Roter, Bismofalk) dan koloid bismut subsitrat (De-Nol), yang tidak hanya memiliki efek antasida tetapi juga efek sitoprotektif, yang tidak boleh digunakan selama kehamilan karena kurangnya informasi tentang kemungkinan efek samping garam bismut pada janin. Sediaan bismut diklasifikasikan sebagai kategori C oleh FDA.
Obat yang memiliki efek perlindungan pada selaput lendir
Sukralfat
Pada pasien yang memiliki gejala GERD yang menetap meskipun telah menggunakan antasida, sukralfat (1 g tablet oral 3 kali sehari) mungkin merupakan pilihan farmakologis berikutnya (tingkat rekomendasi C).[ 27 ]
Sukralfat diserap secara perlahan, sehingga aman digunakan selama kehamilan dan menyusui. Studi pada hewan telah menunjukkan keamanannya terhadap efek teratogenik pada dosis 50 kali lebih tinggi daripada dosis yang digunakan pada manusia, dan FDA telah mengklasifikasikannya sebagai “Kelas B.”[ 28 ]
Hanya satu studi prospektif yang menilai hasil pengobatan ini. Lebih banyak wanita dalam kelompok sukralfat yang mengalami perbaikan nyeri ulu hati dan regurgitasi dibandingkan dengan kelompok modifikasi gaya hidup (90% vs. 43%, P < 0,05).
Penghambat reseptor histamin H2
Jika gejala tetap ada setelah mengonsumsi antasida saja, H2-blocker dapat dikombinasikan dengan antasida (tingkat rekomendasi B). H2-blocker yang diberikan dalam kombinasi dengan antasida harus dipertimbangkan sebagai terapi lini ketiga untuk GERD selama kehamilan.[ 29 ]
Meskipun penghambat reseptor H2 semakin jarang digunakan dalam beberapa tahun terakhir untuk mengobati GERD (penyakit refluks gastroesofageal) pada populasi umum, penghambat reseptor H2 merupakan golongan obat yang paling sering diresepkan untuk mengobati nyeri ulu hati pada wanita hamil yang tidak merespons perubahan gaya hidup dan antasida. Keempat golongan obat (simetidin, ranitidin, famotidin, dan nizatidin) merupakan obat kategori B untuk kehamilan menurut FDA.
Simetidin
Obat ini telah digunakan dalam praktik klinis selama lebih dari 25 tahun. Selama kurun waktu tersebut, telah terkumpul pengalaman signifikan dalam penggunaannya pada berbagai kelompok pasien, termasuk ibu hamil. Sementara itu, menurut klasifikasi FDA, obat ini cukup aman, karena tidak meningkatkan risiko malformasi kongenital. Akan tetapi, beberapa ahli berpendapat bahwa obat ini tidak boleh diresepkan kepada ibu hamil, karena simetidin dapat menyebabkan feminisasi pada bayi laki-laki yang baru lahir.
Ranitidin
Khasiat obat pada wanita hamil telah dipelajari secara khusus. Sebuah studi silang double-blind, terkontrol plasebo [10] membandingkan khasiat ranitidin yang diminum sekali atau dua kali sehari dengan plasebo pada wanita hamil dengan gejala GERD (penyakit gastroesophageal reflux) yang gagal menjalani pengobatan antasida. Dua puluh wanita setelah 20 minggu kehamilan diberi ranitidin 150 mg dua kali sehari, atau 150 mg sekali sehari pada malam hari, atau plasebo. Pemberian dosis dua kali sehari efektif, dan tidak ditemukan efek samping atau hasil kehamilan yang merugikan. [ 30 ]
Ada pula statistik tertentu, termasuk materi yang didasarkan pada generalisasi kasus penggunaan ranitidin pada berbagai tahap kehamilan. Pada saat yang sama, tidak ada efek samping obat yang tercatat.
Studi eksperimental yang dilakukan pada tikus dan kelinci tidak menemukan bukti gangguan kesuburan atau fetotoksisitas bahkan ketika ranitidin diberikan pada dosis 160 kali lebih tinggi daripada yang direkomendasikan untuk manusia.
Beberapa penelitian telah dilakukan untuk mengetahui keamanan penggunaan ranitidin pada trimester pertama kehamilan. Sebuah penelitian kohort prospektif yang dilakukan pada tahun 1996, yang melibatkan 178 wanita yang mengonsumsi penghambat reseptor H2 (71% diresepkan ranitidin, 16% - simetidin, 8% - famotidin, dan 5% - nizatidin) dan 178 wanita dari kelompok kontrol yang tidak mengonsumsi obat apa pun (pada usia yang sama, dengan indikasi serupa dalam anamnesis mengenai konsumsi alkohol dan merokok), membuktikan keamanan obat-obatan tersebut. Dengan demikian, malformasi kongenital diamati pada 2,1% kasus pada pasien yang mengonsumsi penghambat reseptor H2 dibandingkan dengan 3% pada kelompok pembanding.
Data serupa diperoleh dalam Studi Swedish Medical Strength Registry pada tahun 1998: 6 (3,8%) kasus malformasi kongenital tercatat di antara 156 bayi baru lahir yang ibunya mengonsumsi ranitidin selama kehamilan. Dan angka gabungan untuk Inggris Raya dan Italia memberikan tingkat risiko malformasi kongenital yang terkait dengan penggunaan obat tersebut sebesar 1,5.
Tidak adanya efek teratogenik atau toksik dalam kondisi percobaan dan data yang diperoleh di klinik menunjukkan bahwa ranitidin aman selama kehamilan, bahkan selama trimester pertama, dan merupakan satu-satunya penghambat H2 dengan kemanjuran yang terbukti pada wanita hamil.
Famotidin
Ada sedikit penelitian tentang penggunaan famotidine selama kehamilan. Penelitian eksperimental pada tikus dan kelinci menunjukkan tidak ada efek fetotoksik atau teratogenik. Dalam penelitian Medicaide Michigan yang dikutip sebelumnya, malformasi kongenital ditemukan pada 2 (6,1%) dari 33 bayi baru lahir yang ibunya mengonsumsi famotidine pada trimester pertama kehamilan (dibandingkan dengan satu kasus yang diprediksi). Namun, jumlah pengamatan yang tersedia saat ini terlalu kecil untuk menarik kesimpulan pasti.
Nizatidin
Data keamanan nizatidine selama kehamilan juga terbatas. Studi eksperimental tidak mendukung adanya kemungkinan efek embriotoksik atau fetotoksik, dan satu-satunya laporan dalam literatur menyangkut keberhasilan kehamilan pada wanita yang mengonsumsi nizatidine dari minggu ke-14 hingga ke-16 kehamilan. Perlu dicatat bahwa meskipun nizatidine awalnya diklasifikasikan oleh FDA sebagai kategori C, baru-baru ini diklasifikasikan ulang ke kategori B.
Prokinetik
Prokinetik (metoklopramid, domperidon, cisapride) memberikan bantuan gejala yang signifikan yang sebanding dengan penggunaan penghambat H2 pada GERD (penyakit refluks gastroesofageal) ringan, tetapi obat ini secara signifikan kurang efektif dalam menyembuhkan lesi erosif dan ulseratif pada mukosa esofageal. Metoklopramid diklasifikasikan oleh FDA sebagai kategori B, dan cisapride sebagai kategori C. Hanya metoklopramid yang digunakan pada wanita hamil.
Metoklopramid
Metoclopramide, sebagai penghambat reseptor dopamin, meningkatkan tonus sfingter esofagus bagian bawah dan dengan demikian mengurangi refluks gastroesofagus, meningkatkan kinetika dan dengan demikian membersihkan esofagus sendiri, meningkatkan fungsi evakuasi lambung. Pada wanita hamil, indikasi utama penggunaannya adalah mual dan muntah selama kehamilan. Studi eksperimental telah menunjukkan keamanan penggunaannya selama kehamilan pada hewan laboratorium. Tidak ada malformasi kongenital atau lesi toksik pada bayi baru lahir akibat penggunaan metoclopramide yang telah tercatat pada manusia. Pada saat yang sama, sebuah studi Medicaide Michigan mencatat 10 kasus malformasi kongenital (8 di antaranya diharapkan) (5,2%) pada 192 bayi baru lahir yang ibunya mengonsumsi metoclopramide pada trimester pertama. Metoclopramide diklasifikasikan oleh FDA sebagai kategori B.
Penghambat pompa proton
Jika penghambat reseptor H2 yang dikombinasikan dengan antasida gagal mengendalikan keparahan gejala secara memadai, maka dianjurkan untuk menggunakan PPI dengan penambahan antasida sebagai obat penyelamat untuk GERD yang sudah parah (tingkat rekomendasi C). [ 31 ]
Inhibitor pompa proton (PPI) adalah golongan obat yang paling efektif yang digunakan untuk mengobati penyakit refluks gastroesofageal yang negatif dan positif secara endoskopi. Meskipun PPI lebih efektif daripada penghambat H2 dalam mengobati GERD, PPI tidak sering digunakan pada wanita hamil. Oleh karena itu, data keamanan untuk golongan agen terapeutik ini selama kehamilan bahkan lebih terbatas. Pendapat yang berlaku adalah bahwa PPI harus digunakan selama kehamilan hanya pada pasien dengan GERD berat atau rumit yang dikonfirmasi secara endoskopi yang tidak merespons penghambat H2.
Obat PPI yang tersedia meliputi omeprazole, esomeprazole, lansoprazole, dexlansoprazole, rabeprazole, dan pantoprazole. Dari perspektif keamanan, FDA menggolongkan omeprazole sebagai obat Kelas C karena potensi toksisitas pada janin (berdasarkan penelitian pada hewan), sementara PPI lainnya digolongkan sebagai Kelas B.[ 32 ]
Omeprazol
Omeprazole diklasifikasikan oleh FDA dalam kategori obat C karena, pada dosis manusia, obat ini menyebabkan kematian embrio/janin tergantung dosis pada tikus dan kelinci tanpa efek teratogenik.
Di sisi lain, ada informasi dalam literatur tentang keamanan omeprazole.
Ada juga beberapa penelitian prospektif yang mengonfirmasi keamanan PPI dan, khususnya, omeprazole pada wanita hamil.
Dan pengalaman dunia yang umum memungkinkan perusahaan AstraZeneca untuk mengizinkan penggunaan obat asli omeprazole (Losec MAPS) selama kehamilan, dengan menyatakan dalam petunjuk penggunaan medisnya bahwa "hasil penelitian menunjukkan tidak adanya efek samping omeprazole pada kesehatan ibu hamil, janin atau bayi baru lahir. Losek MAPS dapat digunakan selama kehamilan."
Lansoprazol
Studi eksperimental yang dilakukan pada tikus dan kelinci hamil menunjukkan bahwa lansoprazole pada dosis masing-masing 40 dan 16 kali lebih tinggi daripada yang direkomendasikan untuk manusia, tidak memiliki efek negatif pada kesuburan dan tidak fetotoksik.
Data tentang keamanan penggunaan klinis obat ini pada wanita selama masa kehamilan terbatas. Solusi paling aman untuk masalah ini adalah menghindari penggunaan obat ini selama kehamilan, terutama pada trimester pertama, tetapi jika ada kebutuhan untuk terapi lansoprazole atau terapi tersebut dilakukan pada tahap awal kehamilan, risiko terhadap janin tampaknya sangat kecil.
Rabeprazol, pantoprazol, esomeprazol
Berdasarkan informasi yang diberikan oleh produsen, data percobaan yang diperoleh pada tikus dan kelinci menunjukkan keamanan penggunaan obat ini selama kehamilan. Akan tetapi, tidak ada informasi dalam literatur tentang penggunaan obat ini pada manusia, jadi sebaiknya hindari penggunaan rabeprazole, pantoprazole, dan esomeprazole dalam pengobatan GERD (gastroesophageal reflux disease) pada wanita hamil.
Penggunaan rabeprazole selama kehamilan belum diteliti pada manusia; namun, berdasarkan data hewan untuk rabeprazole dan data manusia untuk PPI lainnya, rabeprazole diharapkan aman untuk digunakan selama kehamilan.[ 33 ]
Pencegahan sindrom aspirasi saat persalinan
Ibu hamil memiliki risiko tinggi mengalami aspirasi lambung saat persalinan, terutama jika persalinan dilakukan dengan anestesi. Sindrom Mendelson atau sindrom aspirasi asam lambung merupakan penyebab paling umum morbiditas dan mortalitas obstetrik akibat anestesi. Itulah sebabnya pencegahan komplikasi ini sangat penting selama persalinan. Merangkum data yang diperoleh berbagai peneliti, dapat disimpulkan bahwa dari sudut pandang keselamatan anak, metode yang paling tepat untuk mencegah sindrom aspirasi asam lambung saat persalinan atau resolusi bedah adalah pemberian penghambat reseptor histamin H2, khususnya ranitidin. Serangkaian penelitian yang membuktikan fakta ini menunjukkan bahwa saat meresepkan obat tersebut kepada wanita yang akan melahirkan, tidak ada efek negatif pada frekuensi dan kekuatan kontraksi, denyut jantung janin, atau skor Apgar yang tercatat. Selain itu, tidak ada efek negatif pada keasaman cairan lambung pada bayi baru lahir yang tercatat dalam waktu 24 jam setelah lahir. Untuk pencegahan sindrom aspirasi asam saat persalinan atau operasi caesar, pemberian PPI juga dapat diterima, sebagaimana dibuktikan oleh kesimpulan yang dibuat oleh para ahli FDA.
Kesimpulan
Dengan mempertimbangkan semua informasi yang disajikan dalam bab ini, algoritma berikut untuk mengobati GERD (gastroesophageal reflux disease) pada wanita hamil dapat diusulkan. Dalam kasus yang ringan, resep makanan dan kepatuhan terhadap anjuran gaya hidup mungkin sudah cukup.
Bila tidak ada efek, terapi obat harus dimulai dengan pemberian antasida (1 dosis terapi 3 kali sehari 1 jam setelah makan dan ke-4 pada malam hari) atau sukralfat (1 g 3 kali sehari).
Jika pendekatan terapi ini tidak efektif, setelah diskusi menyeluruh mengenai masalah tersebut dengan pasien, termasuk profil keamanan obat yang direkomendasikan, penghambat reseptor histamin H2 dapat diresepkan (sekali sehari di malam hari, setelah makan malam). Menurut sebagian besar peneliti, ranitidin dengan dosis 150 mg/hari (sekali di malam hari, setelah makan) aman.
PPI merupakan obat cadangan untuk pengobatan kasus GERD (gastroesophageal reflux disease) yang parah dan rumit setelah EGDS awal. Rupanya, preferensi harus diberikan kepada omeprazole asli, yang memiliki profil keamanan terbaik dari semua PPI. Tentu saja, lebih baik tidak meresepkan obat antisekresi pada trimester pertama kehamilan.
Perawatan bedah GERD (penyakit gastroesophageal reflux) tidak dilakukan selama kehamilan.
Pengobatan GERD saat menyusui
Meskipun gejala utama GERD biasanya hilang segera setelah melahirkan, beberapa wanita terus mengalami gejala refluks, terutama nyeri ulu hati, pada periode pascapersalinan dan memerlukan terapi medis.
Telah ditetapkan bahwa sebagian besar obat sistemik yang digunakan dalam pengobatan GERD (gastroesophageal reflux disease) disekresikan ke dalam ASI dan dapat berdampak buruk pada perkembangan anak. Keamanan penggunaan obat selama menyusui, serta pada wanita hamil, didasarkan pada data eksperimen dan literatur tentang penggunaannya oleh ibu menyusui.
Antasida yang tidak dapat diserap (aluminium hidroksida, magnesium trisilikat) tidak terakumulasi dalam ASI dan oleh karena itu dianggap aman.
Semua penghambat H2 disekresikan ke dalam ASI, sehingga secara teoritis dapat memengaruhi keasaman isi lambung bayi baru lahir secara negatif, menghambat metabolisme obat, dan merangsang sistem saraf pusat. Pada tahun 1994, American Academy of Pediatrics mengklasifikasikan ranitidin dan famotidin sebagai obat yang aman untuk menyusui, dengan famotidin lebih disukai karena memiliki kemampuan yang lebih rendah untuk terakumulasi dalam ASI. Sebaiknya nizatidin tidak diresepkan kepada wanita selama menyusui, karena efeknya belum diteliti dengan baik.
Demikian pula, sedikit yang diketahui tentang sekresi PPI ke dalam ASI dan keamanannya bagi bayi. PPI tampaknya masuk ke dalam ASI karena memiliki berat molekul yang relatif rendah. Satu-satunya penelitian yang dipublikasikan tentang penggunaan omeprazole selama menyusui menunjukkan bahwa obat ini aman untuk digunakan pada manusia. Sebuah penelitian eksperimental pada tikus menunjukkan bahwa obat tersebut mengakibatkan perlambatan pertambahan berat badan pada anak tikus. Oleh karena itu, mengingat terbatasnya jumlah pengamatan, PPI tidak direkomendasikan untuk digunakan selama menyusui. Wanita dengan GERD parah yang memerlukan terapi antisekresi kronis harus menghentikan pemberian ASI dan melanjutkan pengobatan atau menggunakan obat dari golongan lain.
Oleh karena itu, selama kehamilan dan menyusui, untuk pengobatan GERD, lebih baik memilih obat-obatan yang aksinya telah dipelajari dengan baik selama bertahun-tahun daripada obat-obatan baru. Hanya kontrol ketat dari dokter atas asupan obat-obatan oleh wanita hamil, terapi yang bijaksana akan mengurangi risiko kemungkinan efek yang tidak diinginkan seminimal mungkin.
Pencegahan
Terdiri dari mengikuti “aturan” umum dan tindakan diet yang dikembangkan untuk pasien yang menderita GERD.

