Ahli medis artikel
Publikasi baru
Neuroretinitis
Terakhir ditinjau: 29.06.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
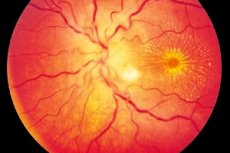
Neuroretinitis lebih sering merupakan proses peradangan unilateral (lebih jarang bilateral) yang ditandai dengan kerusakan saraf optik dan lapisan serabut saraf retina, gangguan penglihatan, kerusakan retina luar dan epitel pigmen retina. Asal pasti penyakit ini tidak diketahui, meskipun diterima bahwa keracunan terlibat dalam perkembangan peradangan. Neuroretinitis adalah bentuk neuritis optik, yang ditandai dengan perjalanan penyakit yang progresif lambat dan memerlukan terapi jangka panjang. [ 1 ]
Epidemiologi
Neuroretinitis terdeteksi dengan frekuensi sekitar 1 hingga 5 pasien per seratus ribu populasi. Di antara semua penyakit mata, patologi tercatat dalam kurang dari 3% kasus.
Dalam banyak kasus, neuroretinitis berakhir dengan pemulihan fungsi penglihatan, tetapi 25% pasien mengalami konsekuensi yang tidak dapat dipulihkan dalam bentuk kehilangan atau penurunan penglihatan. Beberapa pasien menjadi cacat.
Penyakit ini menyerang pria dan wanita dari segala usia secara merata. Usia rata-rata penderitanya adalah 25-35 tahun. Dalam kebanyakan kasus, neuroretinitis berkembang dengan latar belakang proses infeksi dan inflamasi lain di dalam tubuh. [ 2 ]
Penyebab neuroretinitis
Neuroretinitis sitomegalovirus berkembang pada pasien dengan kelainan imun - misalnya HIV. Reaksi peradangan berkembang di area fundus okular, yang selanjutnya menyebar ke retina. Jika penyakit ini tidak terdeteksi tepat waktu, ada risiko ablasi retina di masa mendatang.
Neuroretinitis sifilis merupakan konsekuensi dari tahap ketiga sifilis, saat patogen menembus ke dalam struktur internal mata. Terkadang patologi berkembang pada bayi: dalam kasus ini, neuroretinitis merupakan akibat dari patologi keturunan.
Toksoplasmosis juga dapat ditularkan ke bayi dalam kandungan. Neuroretinitis merupakan konsekuensi dari lesi ini dan terjadi pada seseorang beberapa tahun setelah kelahiran.
Neuroretinitis septik merupakan komplikasi proses peradangan bernanah pada organ dalam.
Lesi virus terjadi akibat perjalanan penyakit influenza, herpes, dan sebagainya yang parah. Dalam situasi seperti itu, paling sering terjadi neuroretinitis ringan, yang akan hilang seiring dengan meredanya penyakit yang mendasarinya.
Terkadang penyebabnya adalah patologi vaskular bawaan - misalnya, retinitis hemoragik (penyakit Coates, retinitis pigmentosa ). Penyakit ini disebabkan oleh perubahan patologis pada gen. [ 3 ]
Penyebab tambahan mungkin termasuk:
- Infeksi dari tempat lain di dalam tubuh;
- Trauma pada mata;
- Paparan radiasi pengion dalam jangka waktu lama;
- Paparan sinar ultraviolet secara teratur.
Faktor risiko
Faktor pasti dalam perkembangan neuroretinitis belum ditentukan. Namun, yang paling sering kita bicarakan adalah proses peradangan rinogenik yang menular, dan peradangan dapat berasal dari berbagai sumber: bakteri, virus, jamur, parasit, dan racun. Secara umum, penyakit infeksi akut atau kronis secara teoritis dapat menyebabkan neuroretinitis.
Selain itu, patologi dapat berkembang sebagai bagian dari reaksi autoimun - khususnya, pada pasien dengan penyakit rematik. Masalahnya agak jarang disebabkan oleh kerusakan traumatis pada organ penglihatan.
Faktor tambahan:
- Usia - risiko neuroretinitis meningkat seiring bertambahnya usia (penyakit ini lebih umum terjadi pada orang tua).
- Predisposisi herediter - beberapa patologi pemicu diwariskan.
- Kebiasaan buruk, pola makan buruk, neuropatologi.
- Penyakit pembuluh darah, hipertensi, aterosklerosis.
- Penyakit tertentu (HIV, sifilis, dll.).
- Diabetes melitus, anemia pernisiosa, oftalmopati.
Patogenesis
Neuroretinitis adalah proses peradangan yang melibatkan saraf optik dan lapisan serabut saraf retina. Saraf optik adalah segmen neuron perifer dari jalur optik. Awal mulanya didefinisikan di daerah fundus mata, dan penyelesaiannya - di fosa kranial tengah. Saraf ini dibentuk oleh silinder aksial ganglia retina dan diwakili oleh sekitar 1 juta serabut saraf. Saraf keluar dari orbit melalui lubang optik, setelah itu kedua saraf diarahkan ke pelana Turki. [ 4 ]
Perkembangan neuroretinitis dapat disebabkan oleh infeksi akut dan kronis. Terutama sering sumber utamanya adalah penyakit otolaringologi ( sinusitis maksilaris, sinusitis dan tonsilitis ), patologi gigi (periodontitis atau gigi karies), radang otak dan selaput otak ( meningitis - serosa, sifilis atau tuberkulosis, ensefalitis - virus, riketsia, bakteri atau protozoa), serta influenza, tuberkulosis, sifilis, rye, dll.). [ 5 ]
Dari penyakit organ dalam, sumber patologisnya sering kali adalah penyakit ginjal dan darah, proses alergi, diabetes melitus, asam urat, kolagenosis, dan kekurangan vitamin. Keracunan - misalnya, alkohol-tembakau, timbal, metanol - juga sangat penting. Sebagian besar kasus neuroretinitis tidak diketahui penyebabnya. [ 6 ]
Gejala neuroretinitis
Neuroretinitis sitomegalovirus ditandai dengan tanda-tanda seperti:
- Munculnya bintik-bintik kecil, lalat di depan mata;
- Munculnya kilatan cahaya yang berkilauan (yang terutama terlihat pada malam hari);
- Penurunan ketajaman penglihatan, terbentuknya titik buta;
- Penurunan fungsi penglihatan perifer.
Pada neuroretinitis sifilis, terjadi kekeruhan vitreus, pembengkakan retina dan saraf optik. Perdarahan retina mungkin terjadi.
Pada komplikasi septik, terjadi kekeruhan badan vitreus, edema saraf optik, dan pada kasus lanjut terjadi peradangan purulen yang nyata.
Neuroretinitis yang dikaitkan dengan perubahan patologis pada gen sering kali disertai dengan gangguan persepsi warna, pengaburan gambar yang tampak, penyempitan tajam bidang visual, dan gangguan orientasi spasial.
Secara umum, pasien paling sering mengeluhkan penurunan tajam fungsi penglihatan, penyempitan dan hilangnya lapang pandang, gangguan persepsi warna (terutama spektrum biru-hijau). Banyak pasien mengalami kilatan cahaya dan nyeri pada bola mata. [ 7 ]
Komplikasi dan konsekuensinya
Neuroretinitis dapat menyebabkan gangguan penglihatan mulai dari memburuk hingga kehilangan fungsi penglihatan total pada salah satu mata atau kedua mata. Penglihatan dapat memburuk secara drastis selama beberapa hari. Terkadang 1-2 hari sudah cukup bagi pasien untuk kehilangan lebih dari 50% fungsi penglihatan.
Persepsi warna sangat terpengaruh, tetapi pasien mungkin tidak memperhatikan atau memerhatikannya dalam waktu lama. Sebagian besar pasien dengan neuroretinitis mengalami nyeri intraokular, yang meningkat selama gerakan bola mata. Selain itu, penyakit ini rentan kambuh.
Dalam proses kompresi atau kerusakan akson saraf optik, transportasi aksoplasma terganggu. Edema saraf optik berkembang, serat rusak, dan kemampuan melihat terganggu, yang dapat menyebabkan atrofi optik sebagian atau lengkap jika ditangani dengan tidak tepat atau terlambat. [ 8 ]
Diagnostik neuroretinitis
Diagnosis neuroretinitis ditegakkan berdasarkan pemeriksaan oftalmologis. Pada tahap diagnostik pertama, dokter mewawancarai pasien, menganalisis riwayat penyakit, mengklarifikasi hasil pemeriksaan spesialis lain (ahli saraf, ahli endokrinologi, ahli bedah saraf), melakukan pemeriksaan oftalmologis lengkap dan menilai kemungkinan kemungkinan gejala berbagai neuropatologi. Jika perlu, meresepkan sejumlah pemeriksaan tambahan dan menentukan rejimen pengobatan lebih lanjut.
Tes wajib untuk diagnosis neuroretinitis:
- Pemeriksaan darah umum (untuk menyingkirkan peradangan kronis dan proses autoimun sistemik);
- Urinalisis;
- Tes darah biokimia dengan penentuan glukosa, AST, ALT;
- Penyemaian bakteriologis dari rongga konjungtiva dengan penentuan agen penyebab dan sensitivitasnya terhadap terapi antibiotik;
- Tes darah untuk sifilis (RW) dan HIV dengan ELISA;
- Analisis ELISA penanda hepatitis B dan C;
- Analisis Ig A, M, G terhadap virus herpes simpleks, klamidia, sitomegalovirus, toksoplasmosis.
Rekomendasi tambahan mungkin mencakup:
- Tes darah protein C-reaktif;
- Tes darah untuk tes rematik.
Diagnosis instrumental sering kali diwakili oleh prosedur diagnostik dasar seperti:
- Visometri adalah metode tradisional untuk menilai ketajaman penglihatan;
- Biomikroskopi - teknik untuk mendeteksi kekeruhan lensa, kekeruhan vitreus fokal atau difus, perdarahan vitreus, sel, eksudat, hipopion;
- Tonometri adalah metode untuk menentukan tekanan intraokular;
- Oftalmoskopi - pemeriksaan untuk mengetahui perubahan pada segmen posterior bola mata, fokus peradangan, sumbatan sepanjang pembuluh darah, perdarahan intraretinal, endapan keras, edema makula, neuropati, perubahan atrofi saraf optik yang merupakan ciri peradangan korioretinal;
- Perimetri - penilaian kemungkinan penyempitan lapang pandang, deteksi skotoma, diagnosis disfungsi penglihatan sentral dan perifer;
- Refraktometri - deteksi kelainan refraksi mata;
- Sinar-X sinus dan dada - untuk menyingkirkan proses patologis yang dapat menyebabkan perkembangan neuroretinitis.
Biomikroskopi fundus mata, gonioskopi, pemeriksaan tepi fundus mata, oftalmokromoskopi, elektroretinogram, pemeriksaan ultrasonografi bola mata dan pembuluh darah otak, retinotomografi koherensi optik, angiografi fluoresensi, rontgen orbit dan tengkorak dalam berbagai proyeksi dapat diresepkan jika diindikasikan.
Registrasi potensial visual yang dibangkitkan sering digunakan, yang diperlukan untuk menilai keadaan saraf optik dan diagnosis diferensial neuroretinitis dari gangguan visual fungsional dan organik. [ 9 ]
Perbedaan diagnosa
Patologi |
Dasar diagnosis diferensial neuroretinitis |
Proses distrofi korioretinal sentral sekunder |
Ada bukti peradangan mata di masa lalu. Ada skotoma sentral di lapang pandang. |
Proses degeneratif terkait usia di makula |
Terdapat skotoma sentral di lapang pandang, dan terlihat penurunan ketajaman penglihatan. |
Terdapat cacat pada lapang pandang, penurunan ketajaman penglihatan. Oftalmoskopi mengungkap berbagai fokus patologis di area retina. |
|
Tumor koroid |
Terjadi penurunan ketajaman penglihatan, dan oftalmoskopi menunjukkan area fokus dengan garis tidak jelas dan lekukan. |
Korioretinopati, bersifat serosa sentral |
Terjadi penurunan penglihatan yang tajam, kadang-kadang dikaitkan dengan penyakit virus. |
Epiteliopati, tipe multifokal plakoid akut |
Penglihatan menurun setelah penyakit virus, terlihat skotoma parasentral atau sentral. Fotopsia, metamorfopsia dapat dideteksi. |
Perdarahan subretinal dan subkoroidal |
Penglihatan menurun tajam, skotoma muncul di bidang penglihatan. Oftalmoskopi menunjukkan fokus dengan garis yang tidak jelas. |
Ablasi retina hemoragik |
Penglihatan menurun tajam, skotoma muncul di lapang pandang. Oftalmoskopi menunjukkan fokus patologis di area retina. |
Siapa yang harus dihubungi?
Pengobatan neuroretinitis
Terapi konservatif dapat mencakup berbagai pengobatan, tergantung pada penyebab neuroretinitis.
Jika diperlukan pelebaran pupil, obat sikloplegik dan midriatik diresepkan:
- 1% tropicamide - 2 tetes dua kali sehari, selama seminggu;
- 1% fenilefrin 2 tetes dua kali sehari selama seminggu.
Glukokortikosteroid digunakan untuk memblokir respons inflamasi pada neuroretinitis, mengurangi permeabilitas kapiler, menghambat produksi prostaglandin, memperlambat proses proliferasi:
- 0,1% deksametason 2 tetes. 4-5 kali sehari;
- Deksametason 0,4% sekali sehari 1,2-2 mg di bawah konjungtiva atau 2-2,8 mg secara parabulbar;
- Prednisolon 5 sebanyak 30-80 mg setiap hari secara oral (di pagi hari) dengan pengurangan dosis secara bertahap selama 10 hari (diindikasikan pada neuroretinitis berulang secara teratur, patologi sistemik);
- Metilprednisolon 250-1000 mg setiap hari melalui infus selama 4-5 hari (jika pengobatan lokal tidak efektif, atau terdapat peradangan korioretinal berat dengan peningkatan ancaman hilangnya fungsi penglihatan, atau pada neuroretinitis bilateral yang terkait dengan patologi sistemik).
Pada neuroretinitis akibat proses infeksi, terapi antibiotik diindikasikan:
- 0,3% Tobramycin 2 tetes. 5 kali sehari;
- 0,3% Ciprofloxacin 2 tetes. 5 kali sehari selama seminggu;
- Levofloxacin atau Moxifloxacin 2 tetes. 5 kali sehari selama seminggu;
- Ciprofloxacin 250-500 mg setiap hari secara oral selama seminggu;
- Amoksisilin 250-500 mg setiap hari secara oral selama dua minggu;
- Klindamisin 150 mg secara oral 4 kali sehari selama 1-2 minggu;
- Ceftriaxone 1 g setiap hari sebagai suntikan intramuskular, durasi 1-2 minggu;
- 30% Lincomycin 600 mg dua kali sehari sebagai suntikan intramuskular, durasi 1 minggu.
Jika neuroretinitis dipicu oleh penyakit virus, terapi antivirus diresepkan:
- Asiklovir 200 mg 5 kali sehari selama seminggu;
- Valacyclovir 500 mg tiga kali sehari selama seminggu.
Jika neuroretinitis disebabkan oleh patogen jamur, terapi antijamur diperlukan:
- Ketoconazole 200 mg dua kali sehari secara oral, selama 1-2 minggu;
- Flukonazol 150 mg dua kali sehari selama 10 hari.
Bila neuroretinitis disertai peningkatan tekanan intraokular, diuretik diresepkan:
- Furosemide 40 mg setiap hari selama tiga hari berturut-turut;
- Furosemide 1% sebanyak 2 ml sebagai suntikan intramuskular setiap hari selama 2-3 hari.
Obat antiinflamasi nonsteroid diindikasikan untuk memblokir respons inflamasi:
- Natrium diklofenak 25-75 mg setiap hari secara intramuskular selama 5 hari;
- Meloxicam 15 mg setiap hari sebagai suntikan intramuskular selama 5 hari;
- Indometasin 25 mg tiga kali sehari secara oral selama 2 minggu.
Pada kasus neuroretinitis yang rumit, patologi sistemik dan sering berulang, tidak adanya respons positif dari glukokortikosteroid, dimungkinkan untuk meresepkan antimetabolit (Methotrexate, 5-fluorouracil di ruang subtenon). [ 10 ]
Efektivitas pengobatan dievaluasi berdasarkan indikator berikut:
- Peningkatan penglihatan;
- Menghilangkan respon peradangan;
- Resorpsi infiltrat;
- Penurunan keparahan distorsi objek, fotopsia, skotoma.
Pembedahan tidak diindikasikan untuk neuroretinitis.
Pencegahan
Tindakan pencegahan harus dilakukan untuk semua orang yang memiliki kecenderungan mengembangkan neuroretinitis (termasuk kecenderungan genetik terhadap patologi):
- Lakukan pemeriksaan dan konsultasi rutin dengan dokter spesialis mata;
- Hindari cedera kepala dan mata;
- Jangan mengobati sendiri penyakit menular apa pun (termasuk flu biasa);
- Tetap aktif secara fisik, hindari hipodinamik;
- Hentikan kebiasaan buruk;
- Makan makanan yang bervariasi dan seimbang;
- Jangan terlalu membebani mata, hindari menghabiskan waktu lama di depan layar komputer atau gadget;
- Istirahat yang cukup, tidur setidaknya 7-8 jam setiap malam;
- Lakukan tes darah dan urine secara teratur untuk menilai kinerja;
- Berjalan-jalanlah sesering mungkin di udara segar;
- Hindari aktivitas yang melibatkan ketegangan visual berlebihan;
- Kunjungi dokter gigi secara teratur, cegah timbulnya karies gigi, periodontitis.
Selain itu, untuk mencegah neuroretinitis, disarankan untuk menggunakan kacamata hitam guna melindungi retina dari sinar ultraviolet, periksakan diri secara berkala ke dokter spesialis guna menghilangkan faktor risiko.
Ramalan cuaca
Prognosisnya terutama bergantung pada penyebab dasar neuroretinitis - yaitu, pada perjalanan patologi yang mendasarinya. Beberapa proses peradangan ringan sembuh dengan sendirinya, dan penglihatan kembali dalam beberapa minggu (bulan). Jika tidak ada penyakit yang tidak stabil secara dinamis dan sistemik (patologi jaringan ikat), fungsi penglihatan dapat dipulihkan, tetapi seringkali masalahnya menjadi berulang, yang memengaruhi mata yang sama atau mata lainnya.
Untuk mengoptimalkan prognosis, perlu dilakukan pengobatan tepat waktu terhadap proses patologis akut dan berulang, menghilangkan kebiasaan buruk, rutin mengunjungi dokter spesialis, dan melakukan pemeriksaan pencegahan. [ 11 ]
Jika neuroretinitis berkembang menjadi bentuk kronis, risiko komplikasi dan efek samping meningkat drastis.

