Ahli medis artikel
Publikasi baru
Pemeriksaan saraf kranial. Pasangan II: saraf optik (n. opticus)
Terakhir ditinjau: 07.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Saraf optik menyalurkan impuls visual dari retina mata ke korteks lobus oksipital.
Saat mengumpulkan anamnesis, ditentukan apakah pasien memiliki perubahan penglihatan. Perubahan ketajaman penglihatan (jauh atau dekat) merupakan tanggung jawab dokter mata. Dalam kasus episode sementara penglihatan kabur, keterbatasan lapang pandang, fotopsi atau halusinasi visual kompleks, diperlukan pemeriksaan terperinci pada seluruh penganalisa visual. Penyebab paling umum dari gangguan penglihatan sementara adalah migrain dengan aura visual. Gangguan penglihatan paling sering diwakili oleh kilatan cahaya atau zig-zag yang berkilauan (fotopsi), kedipan, hilangnya sebagian atau seluruh lapang pandang. Aura visual migrain berkembang 0,5-1 jam (atau kurang) sebelum serangan sakit kepala, berlangsung rata-rata 10-30 menit (tidak lebih dari 1 jam). Sakit kepala dengan migrain terjadi paling lambat 60 menit setelah berakhirnya aura. Halusinasi visual seperti fotopsi (kilatan, percikan, zig-zag) dapat mewakili aura kejang epilepsi dengan adanya fokus patologis yang mengiritasi korteks di area alur kalkarin.
Ketajaman penglihatan dan studinya
Ketajaman visual ditentukan oleh dokter mata. Untuk menilai ketajaman visual dari jarak jauh, tabel khusus dengan lingkaran, huruf, dan angka digunakan. Tabel standar yang digunakan di Ukraina berisi 10-12 baris tanda (optotipe), yang ukurannya menurun dari atas ke bawah dalam perkembangan aritmatika. Penglihatan diperiksa dari jarak 5 m, tabel harus cukup terang. Norma (ketajaman visual 1) adalah ketajaman visual di mana subjek dapat membedakan optotipe garis ke-10 (dihitung dari atas) dari jarak ini. Jika subjek dapat membedakan tanda-tanda garis ke-9, ketajaman visualnya adalah 0,9, garis ke-8 - 0,8, dll. Dengan kata lain, membaca setiap baris berikutnya dari atas ke bawah menunjukkan peningkatan ketajaman visual sebesar 0,1. Ketajaman penglihatan dekat diperiksa menggunakan tabel khusus lainnya atau dengan meminta pasien membaca teks dari koran (biasanya, cetakan koran kecil dapat dibedakan dari jarak 80 cm). Jika ketajaman penglihatan sangat buruk sehingga pasien tidak dapat membaca apa pun dari jarak berapa pun, mereka membatasi diri untuk menghitung jari (tangan dokter diposisikan setinggi mata pasien). Jika ini juga tidak mungkin, pasien diminta untuk menentukan apakah dia berada di ruangan yang gelap atau terang. Ketajaman penglihatan yang berkurang ( ambliopia ) atau kebutaan total (amaurosis) terjadi ketika retina atau saraf optik rusak. Dengan kebutaan seperti itu, reaksi langsung pupil terhadap cahaya menghilang (karena gangguan bagian aferen lengkung refleks pupil), tetapi reaksi pupil dalam menanggapi penerangan mata yang sehat tetap utuh (bagian eferen lengkung refleks pupil, yang diwakili oleh serat saraf kranial ketiga, tetap utuh). Kehilangan penglihatan yang progresif lambat diamati ketika saraf optik atau kiasma tertekan oleh tumor.
Tanda-tanda pelanggaran
Kehilangan penglihatan sementara dalam jangka pendek pada satu mata (kebutaan monokuler sementara, atau amaurosis fugax - dari bahasa Latin "cepat berlalu") dapat disebabkan oleh gangguan sementara pasokan darah ke retina. Kondisi ini digambarkan oleh pasien sebagai "tirai yang jatuh dari atas ke bawah" saat terjadi dan sebagai "tirai yang naik" saat terbalik. Penglihatan biasanya pulih dalam beberapa detik atau menit. Penurunan penglihatan akut dan progresif selama 3-4 hari, kemudian pulih dalam beberapa hari hingga minggu dan sering disertai nyeri mata, merupakan ciri khas neuritis retrobulbar. Kehilangan penglihatan yang tiba-tiba dan terus-menerus terjadi dengan fraktur tulang fosa kranial anterior di area kanal optik; dengan lesi vaskular saraf optik dan arteritis temporal. Ketika zona bifurkasi arteri basilar tersumbat dan infark bilateral lobus oksipital berkembang dengan kerusakan pada pusat visual primer di kedua hemisfer serebral, terjadi penglihatan "tubular" atau kebutaan kortikal. Penglihatan "tubular" disebabkan oleh hemianopsia bilateral dengan pelestarian penglihatan sentral (makula) di kedua mata. Pelestarian penglihatan dalam bidang visual sentral yang sempit dijelaskan oleh fakta bahwa zona proyeksi makula di kutub lobus oksipital disuplai dengan darah dari beberapa cekungan arteri dan, dalam kasus infark lobus oksipital, paling sering tetap utuh. Ketajaman visual pada pasien ini sedikit berkurang, tetapi mereka berperilaku seolah-olah mereka buta. Kebutaan "kortikal" terjadi dalam kasus insufisiensi anastomosis antara cabang kortikal arteri serebral tengah dan posterior di area korteks oksipital yang bertanggung jawab atas penglihatan sentral (makula). Kebutaan kortikal ditandai dengan pelestarian reaksi pupil terhadap cahaya, karena jalur visual dari retina ke batang otak tidak rusak. Kebutaan kortikal dengan kerusakan bilateral pada lobus oksipital dan area parieto-oksipital dalam beberapa kasus dapat dikombinasikan dengan penyangkalan gangguan ini, akromatopsia, apraksia gerakan mata konjugat (pasien tidak dapat mengarahkan pandangannya ke objek yang terletak di bagian perifer bidang visual) dan ketidakmampuan untuk melihat objek secara visual dan menyentuhnya. Kombinasi gangguan ini disebut sindrom Balint.
Bidang penglihatan dan studinya
Bidang penglihatan adalah area ruang yang dilihat oleh mata yang tidak bergerak. Integritas bidang penglihatan ditentukan oleh keadaan seluruh jalur penglihatan (saraf optik, traktus optikus, radiasi optik, area penglihatan kortikal, yang terletak di alur kalkarina pada permukaan medial lobus oksipital). Karena refraksi dan persilangan sinar cahaya di lensa dan transisi serat penglihatan dari bagian retina yang sama di kiasma, bagian kanan otak bertanggung jawab atas integritas bagian kiri bidang penglihatan masing-masing mata. Bidang penglihatan dinilai secara terpisah untuk setiap mata. Ada beberapa metode untuk penilaian perkiraannya.
- Penilaian alternatif untuk masing-masing bidang penglihatan. Dokter duduk berhadapan dengan pasien. Pasien menutup salah satu mata dengan telapak tangannya dan melihat pangkal hidung dokter dengan mata lainnya. Palu atau jari-jari yang bergerak digerakkan di sepanjang perimeter dari belakang kepala pasien ke tengah bidang penglihatannya dan pasien diminta untuk memperhatikan saat palu atau jari-jari tersebut muncul. Pemeriksaan dilakukan secara bergantian di keempat kuadran bidang penglihatan.
- Metode "ancaman" digunakan dalam kasus-kasus yang mengharuskan pemeriksaan lapang pandang pasien yang tidak dapat diakses melalui kontak bicara (afasia, mutisme, dll.). Dokter, dengan gerakan "ancaman" yang tajam (dari tepi ke tengah), mendekatkan jari-jari tangannya yang terentang ke pupil pasien, mengamati kedipannya. Jika lapang pandang utuh, pasien berkedip sebagai respons terhadap jari yang mendekat. Semua lapang pandang masing-masing mata diperiksa.
Metode yang dijelaskan terkait dengan penyaringan; cacat lapang pandang lebih akurat dideteksi menggunakan perangkat khusus - perimeter.
Tanda-tanda pelanggaran
Cacat lapang pandang monokuler biasanya disebabkan oleh patologi bola mata, retina atau saraf optik - dengan kata lain, kerusakan pada jalur visual sebelum persilangannya (kiasma) menyebabkan gangguan lapang pandang hanya pada satu mata, yang terletak di sisi yang terpengaruh. Cacat lapang pandang binokuler (hemianopsia) dapat bersifat bitemporal (kedua mata mengalami kehilangan lapang pandang temporal, yaitu mata kanan mengalami kanan, mata kiri mengalami kiri) atau homonim (setiap mata mengalami kehilangan lapang pandang yang sama - baik kiri maupun kanan). Cacat lapang pandang bitemporal terjadi dengan lesi di area persilangan serat optik (misalnya, kerusakan kiasma pada oniks dan kelenjar pituitari). Cacat lapang pandang homonim terjadi ketika traktus optikus, radiasi optik, atau korteks visual terpengaruh, yaitu ketika jalur visual di atas kiasma terpengaruh (cacat ini terjadi pada lapang pandang yang berlawanan dengan lesi: jika lesi berada di hemisfer kiri, lapang pandang kanan kedua mata terpengaruh, dan sebaliknya). Kerusakan pada lobus temporal mengakibatkan cacat pada kuadran atas homonim bidang visual (anopsia kuadran atas kontralateral), dan kerusakan pada lobus parietalis mengakibatkan cacat pada kuadran bawah homonim bidang visual (anopsia kuadran bawah kontralateral).
Cacat lapang pandang konduksi jarang dikaitkan dengan perubahan ketajaman penglihatan. Bahkan dengan cacat lapang pandang perifer yang signifikan, penglihatan sentral dapat dipertahankan. Pasien dengan cacat lapang pandang yang disebabkan oleh kerusakan pada jalur penglihatan di atas kiasma mungkin tidak menyadari keberadaannya, terutama dalam kasus kerusakan lobus parietal.
 [ 1 ]
[ 1 ]
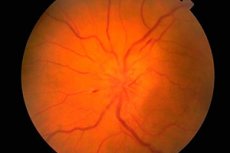
Fundus dan pemeriksaannya
Fundus diperiksa menggunakan oftalmoskop. Kondisi kepala saraf optik (papila) (bagian intraokular awal saraf optik yang terlihat selama oftalmoskopi), retina, dan pembuluh fundus dinilai. Karakteristik fundus yang paling penting adalah warna kepala saraf optik, kejernihan batasnya, jumlah arteri dan vena (biasanya 16-22), adanya pulsasi vena, kelainan atau perubahan patologis apa pun: perdarahan, eksudat, perubahan pada dinding pembuluh darah di area bintik kuning (makula) dan di pinggiran retina.
Tanda-tanda pelanggaran
Edema diskus optikus ditandai dengan tonjolan (diskus menonjol di atas level retina dan menonjol ke dalam rongga bola mata), kemerahan (pembuluh darah pada diskus melebar tajam dan terisi darah); batas diskus menjadi tidak jelas, jumlah pembuluh retina meningkat (lebih dari 22), vena tidak berdenyut, ada perdarahan. Edema bilateral diskus optikus ( papila kongestif saraf optik ) diamati dengan peningkatan tekanan intrakranial (proses volume di rongga tengkorak, ensefalopati hipertensi, dll.). Ketajaman visual awalnya biasanya tidak terpengaruh. Jika peningkatan tekanan intrakranial tidak dihilangkan tepat waktu, ketajaman visual secara bertahap menurun dan kebutaan berkembang karena atrofi sekunder saraf optik.
Kongesti pada kepala saraf optik harus dibedakan dari perubahan inflamasi (papillitis, neuritis optik ) dan neuropati optik iskemik. Dalam kasus ini, perubahan pada kepala sering kali unilateral, nyeri pada area bola mata dan penurunan ketajaman penglihatan merupakan hal yang umum. Pucat pada kepala saraf optik yang dikombinasikan dengan penurunan ketajaman penglihatan, penyempitan lapang pandang, penurunan reaksi pupil merupakan ciri khas atrofi saraf optik, yang berkembang pada banyak penyakit yang memengaruhi saraf ini (inflamasi, dismetabolik, keturunan). Atrofi saraf optik primer berkembang dengan kerusakan pada saraf optik atau kiasma, sedangkan kepala sarafnya pucat, tetapi memiliki batas yang jelas. Atrofi saraf optik sekunder berkembang setelah edema pada kepala saraf optik, batas-batas kepala saraf awalnya tidak jelas. Pucat selektif pada separuh temporal diskus optikus dapat diamati pada multiple sclerosis, tetapi patologi ini dapat dengan mudah disalahartikan dengan varian dari keadaan normal diskus optikus. Degenerasi pigmentasi retina mungkin terjadi pada penyakit degeneratif atau inflamasi pada sistem saraf. Temuan patologis penting lainnya bagi ahli saraf selama pemeriksaan fundus meliputi angioma arteriovena retina dan gejala cherry pit, yang mungkin terjadi pada banyak gangliosidosis dan ditandai dengan adanya lesi bulat berwarna putih atau abu-abu di makula, yang di bagian tengahnya terdapat bintik merah ceri. Asalnya dikaitkan dengan atrofi sel ganglion retina dan translusensi membran vaskular yang melaluinya.

