Ahli medis artikel
Publikasi baru
Pemeriksaan pernapasan
Terakhir ditinjau: 05.07.2025

Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Meskipun keberhasilan besar dalam pengembangan metode khusus untuk mempelajari kondisi organ pernapasan, banyak metode pemeriksaan fisik yang dijelaskan oleh R. Laennec masih sangat penting. Memang, sekarang kita mencoba mengidentifikasi hanya gejala-gejala yang benar-benar memiliki nilai diagnostik yang penting, dengan memahami bahwa pada beberapa penyakit paru-paru (misalnya, kanker bronkogenik atau tuberkulosis), munculnya gejala-gejala ini sering kali menunjukkan stadium penyakit yang cukup jelas, dan untuk diagnosis dini perlu menggunakan metode yang lebih halus.
Perbedaan lain dari tahap penelitian sistem pernapasan modern adalah perhatian yang jauh lebih besar pada fisiologi pernapasan, hubungan antara tanda-tanda klinis dan gangguan fungsi pernapasan eksternal, dan pada perubahan fungsional, dan bukan hanya anatomi.
Tahap pemahaman saat ini tentang proses patologis yang terjadi pada organ pernapasan tidak mungkin dilakukan tanpa pengetahuan tentang mekanisme perlindungan yang mencegah penetrasi mikroorganisme, partikel debu, zat beracun, serbuk sari tanaman, dll. Selain penghalang anatomi (laring, epiglotis, banyak divisi dan penyempitan pohon bronkial), vaskularisasi yang kaya pada selaput lendir saluran pernapasan, refleks batuk, peran yang sangat penting dalam melindungi organ pernapasan dimainkan oleh transportasi mukosiliar yang dilakukan oleh epitel bersilia bronkus, serta pembentukan sekresi trakeobronkial yang mengandung zat aktif biologis (lisozim, laktoferin, a1-antitripsin) dan imunoglobulin dari semua kelas yang disintesis oleh sel plasma, tetapi terutama IgA. Pada tingkat bronkus terminal, duktus alveolaris, dan alveoli, fungsi perlindungan dilakukan terutama oleh makrofag alveolaris dan granulosit neutrofilik dengan kemotaksis dan fagositosis yang nyata, serta limfosit yang mengeluarkan limfokin yang mengaktifkan makrofag. Jaringan limfoid terkait bronko (BALT), serta reaksi imunitas humoral (imunoglobulin kelas A dan G), sangat penting dalam mekanisme perlindungan organ pernapasan. Tempat penting dalam perlindungan paru-paru ditempati oleh ventilasi penuhnya.
Semua mekanisme perlindungan pernapasan ini sekarang dapat dan harus dipelajari pada setiap pasien, yang memungkinkan penyajian lebih rinci tentang karakteristik penyakit yang sedang berkembang, dan oleh karena itu, pilihan pengobatan yang lebih rasional.
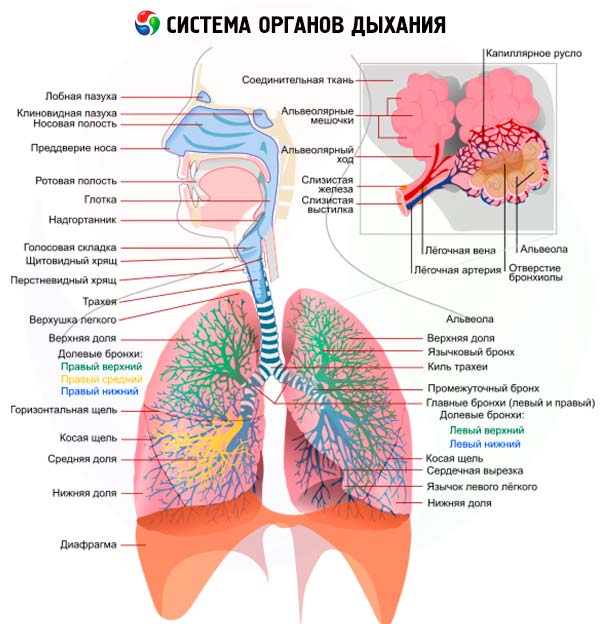
Bahasa Indonesia: Saat memeriksa organ pernapasan (yang, seperti dalam semua kasus lain, dimulai dengan pertanyaan, diikuti oleh inspeksi, palpasi, perkusi dan auskultasi ), pertanyaan utama yang perlu dijawab adalah menentukan lokalisasi proses yang dominan: saluran pernapasan, parenkim paru atau pleura. Seringkali, beberapa bagian dari sistem pernapasan terlibat pada saat yang sama: misalnya, dengan radang lobus paru-paru (lobar, atau croupous, pneumonia ), hampir selalu ada radang lembaran pleura ( pleuritis ), dengan pneumonia fokal, prosesnya paling sering dimulai dengan radang bronkus ( bronkitis ), dan kemudian radang peribronkial berkembang. Hal ini membuat gambaran klinis sejumlah penyakit paru beragam dan memaksa kita untuk mengevaluasi tanda-tanda yang terdeteksi dari posisi yang berbeda.
Riwayat medis penyakit pernapasan
Pertanyaan berkelanjutan memungkinkan kita untuk mengidentifikasi ciri-ciri perkembangan patologi paru - anamnesis penyakit. Prinsip umum "jangan buang waktu untuk berkenalan dengan anamnesis" harus digunakan sepenuhnya saat mempelajari penyakit pada sistem pernapasan. Urutan waktu munculnya tanda-tanda penyakit tertentu, ciri-ciri periode awalnya, kekambuhan, frekuensinya dan adanya faktor pemicu, sifat dan efektivitas pengobatan, terjadinya komplikasi ditentukan.
Dengan demikian, pada penyakit paru akut, gejala umum seperti malaise, menggigil, demam dapat dideteksi beberapa hari sebelum tanda-tanda paru (pneumonia virus) atau hampir bersamaan dengannya ( pneumonia pneumokokus ), dan dispnea berat yang terjadi secara akut merupakan tanda yang sangat penting dari asma bronkial, gagal napas akut, dan pneumotoraks. Penting untuk mengevaluasi hasil yang diperoleh dengan menggunakan metode penelitian khusus (tes dahak dan darah, radiografi, dll.). Yang paling penting adalah indikasi adanya reaksi alergi (urtikaria, rinitis vasomotor, edema Quincke, bronkospasme) sebagai respons terhadap tindakan faktor-faktor seperti produk makanan, bau, obat-obatan (terutama antibiotik, vitamin); baru-baru ini, perhatian khusus telah diberikan pada kemungkinan memburuknya perjalanan asma bronkial saat menggunakan aspirin dan obat antiinflamasi nonsteroid lainnya ("aspirin asma").
Tahapan penting dalam bertanya adalah upaya untuk menetapkan etiologi penyakit (infeksi, pekerjaan, pengobatan).
Sejumlah penyakit paru-paru serius dikaitkan dengan kontak yang lebih atau kurang berkepanjangan dengan berbagai faktor industri (profesional), seperti debu yang mengandung silikon dioksida, asbes, bedak, besi, aluminium, dll. Selain penyakit paru-paru debu profesional yang terkenal ( pneumokoniosis ), sekarang semakin banyak ditemukan hubungan antara penyakit paru-paru seperti alveolitis alergi eksogen dan banyak faktor lingkungan, seperti jerami busuk, biji-bijian mentah, dll. ("paru-paru petani", "paru-paru pembuat keju", "paru-paru petani unggas", dll.). Tidak jarang terjadi perubahan paru difus pada pasien yang menerima pengobatan seperti sitostatika, nitrofuran, kordaron dan analognya, serta terapi radiasi jangka panjang untuk berbagai penyakit non-paru.
Semua fitur perjalanan penyakit yang teridentifikasi pada akhirnya harus disajikan dalam bentuk gambaran grafis yang tepat, contohnya adalah observasi pasien dengan pneumonia lobaris.
Akhirnya, informasi penting dapat diperoleh dengan mempelajari riwayat keluarga (kecenderungan keluarga terhadap penyakit bronkopulmonalis, seperti asma bronkial, tuberkulosis atau adanya defisiensi a1-antitripsin, fibrosis kistik ), serta kebiasaan buruk: merokok merupakan faktor risiko yang diakui secara umum untuk kanker paru-paru, penyalahgunaan alkohol berkontribusi terhadap perjalanan pneumonia yang tidak menguntungkan (supurasi, pembentukan abses).
Merokok (terutama rokok biasa) memainkan peran khusus dalam riwayat penyakit paru-paru pada setiap pasien, karena dapat menyebabkan atau memperburuk penyakit. Oleh karena itu, penting bagi dokter untuk mengetahui (mencatat) jumlah rokok yang dihisap per hari dan waktu pasien merokok (yang disebut "tahun bungkus rokok"). Bronkitis kronis dan emfisema paru, bentuk parah dari penyakit paru obstruktif kronis, adalah yang paling umum pada perokok berat;kanker bronkogenik, salah satu tumor ganas yang paling umum pada pria dan semakin umum pada wanita, berhubungan langsung dengan merokok.
Pemeriksaan saluran pernapasan atas
Pemeriksaan langsung pada organ pernapasan sering kali diawali dengan pemeriksaan dada. Akan tetapi, pemeriksaan awal pada saluran pernapasan atas lebih tepat, mengingat peran penting yang dapat dimainkan oleh berbagai perubahan patologis pada saluran pernapasan atas dalam perkembangan penyakit paru-paru. Tak perlu dikatakan lagi bahwa pemeriksaan saluran pernapasan atas secara terperinci merupakan tanggung jawab seorang ahli THT. Akan tetapi, seorang dokter spesialis apa pun (dan terutama seorang terapis) harus mengetahui gejala utama penyakit hidung, faring, laring yang paling umum, dan menguasai metode pemeriksaan saluran pernapasan atas yang paling sederhana.
Pertama-tama, ditentukan seberapa bebas pasien dapat bernapas melalui hidung. Untuk menilai pernapasan hidung dengan lebih baik, pasien diminta untuk menutup saluran hidung secara bergantian, menekan sayap kiri dan kanan hidung secara berurutan ke septum hidung. Kesulitan bernapas melalui hidung merupakan keluhan umum pasien dan terjadi, misalnya, dengan septum hidung yang menyimpang, rinitis akut dan kronis, sinusitis.
Mereka mengklarifikasi apakah pasien memiliki perasaan kering di hidung, yang mungkin muncul pada tahap awal rinitis akut atau diamati terus-menerus pada pasien dengan rinitis atrofi kronis. Pasien sering mengeluhkan munculnya cairan dari hidung. Dalam kasus seperti itu, kuantitasnya ditentukan (keluarnya cairan berat pada rinitis akut, sedikit, dengan pembentukan kerak - pada rinitis atrofi), sifat (keluarnya cairan serosa atau lendir - pada rinitis kataral akut, encer - pada rinitis vasomotor, kental dan bernanah - pada sinusitis, serosa - pada flu, dll.), dan mereka juga mencatat apakah jumlah cairan dari saluran hidung kanan dan kiri sama.
Perhatian besar harus diberikan pada keluhan dari pasien tentang mimisan, yang mungkin terkait dengan penyebab lokal (trauma, tumor, lesi ulseratif pada mukosa hidung) atau disebabkan oleh beberapa penyakit umum (misalnya, hipertensi, diatesis hemoragik, leukemia, kekurangan vitamin, dll.). Jika mimisan hadir, ditentukan seberapa sering mereka terjadi pada pasien (episodik atau teratur), apakah mereka sedikit atau banyak. Mimisan yang sedikit paling sering berhenti dengan sendirinya. Mimisan yang banyak (lebih dari 200 ml per hari) dapat disertai dengan gejala umum yang menjadi ciri semua perdarahan yang banyak (kelemahan umum, penurunan tekanan darah, takikardia), dan memerlukan tindakan darurat untuk menghentikannya (tamponade hidung). Perlu diingat bahwa tidak selalu mungkin untuk menentukan volume mimisan dengan benar, karena darah yang mengalir ke dinding belakang nasofaring sering tertelan oleh pasien.
Kadang-kadang pasien juga mengeluhkan penurunan indra penciuman ( hiposmia ) atau bahkan tidak ada sama sekali. Gangguan penciuman dapat dikaitkan dengan kesulitan bernapas melalui hidung dan kerusakan saraf penciuman.
Bila sinus paranasal (frontal, maksilaris, dst.) meradang, nyeri dapat timbul di daerah pangkal hidung, dahi, tulang pipi, kadang-kadang menjalar ke daerah temporal.
Pemeriksaan rongga hidung secara menyeluruh dilakukan oleh dokter spesialis THT dengan menggunakan rhinoskopi, yang melibatkan penggunaan cermin hidung khusus. Namun, bagian anterior rongga hidung dapat diperiksa dengan cukup baik tanpa menggunakan teknik khusus. Untuk melakukan ini, pasien menengadahkan kepalanya sedikit, empat jari (II-V) tangan kanan diletakkan di dahi pasien, dan ibu jari tangan yang sama ditekan ringan (dari bawah ke atas) di ujung hidung. Perhatikan juga adanya nyeri saat meraba dan mengetuk di area pangkal hidung, punggungnya, dan tempat proyeksi sinus paranasal frontal dan maksila. Nyeri, serta pembengkakan jaringan lunak dan hiperemia kulit di area ini dapat muncul dengan kerusakan tulang hidung, penyakit radang sinus paranasal.
Pemeriksaan laring secara menyeluruh hanya mungkin dilakukan dengan menggunakan laringoskopi, yang dilakukan oleh dokter spesialis THT. Dalam kasus di mana pasien diperiksa oleh dokter spesialis lain, keluhan pasien dianalisis, yang menunjukkan kemungkinan penyakit laring (misalnya, nyeri saat berbicara dan menelan,gonggongan khas atau, sebaliknya, batuk diam), perubahan suara ( suara serak, afonia) diidentifikasi, gangguan pernapasan dicatat (keras, tegang, dengan kesulitan menghirup), muncul, misalnya, dengan stenosis laring.
Pada pemeriksaan laring dinilai kemungkinan adanya perubahan bentuk (misalnya akibat trauma); pada palpasi daerah laring ditentukan adanya pembengkakan atau nyeri (akibat cedera trauma, kondroperikondritis, dan lain-lain).
Metode tambahan pemeriksaan organ pernapasan
Bahasa Indonesia: Untuk memperjelas diagnosis, tingkat aktivitas proses paru (eksaserbasi, remisi), keadaan fungsional sistem pernapasan, metode pemeriksaan klinis tambahan sangat penting, seperti tes darah (termasuk indikator imunologis), urin, tetapi terutama analisis dahak, cairan lavage bronkoalveolar, cairan pleura, serta metode radiologi, yang dalam beberapa tahun terakhir telah dilengkapi dengan studi tomografi dan tomografi terkomputasi, metode radiokontras (bronkografi, angiopulmonografi), metode radionuklida dan endoskopi (bronkoskopi, torakoskopi, mediastinoskopi), biopsi tusukan paru-paru, kelenjar getah bening mediastinum, studi sitologi khusus. Perhatian khusus diberikan pada studi fungsi respirasi eksternal.
Kebutuhan untuk menggunakan metode penelitian tambahan juga terkait dengan fakta bahwa dalam sejumlah pengamatan, pemeriksaan umum tidak menunjukkan perubahan, terutama pada tahap awal penyakit, yang tidak termanifestasi secara klinis (misalnya, kanker bronkogenik, infiltrat tuberkulosis kecil). Dalam kasus ini, diagnosis bergantung pada kemampuan untuk menggunakan metode tambahan.
Pemeriksaan dahak
Pemeriksaan makroskopis dahak telah dibahas sebelumnya. Pemeriksaan mikroskopis dahak (apusan yang diwarnai) dapat mengungkapkan dominasi neutrofil, yang berhubungan dengan infeksi bakteri (pneumonia, bronkiektasis, dll.), yang pada beberapa pasien kemudian dikonfirmasi oleh deteksi pertumbuhan mikroba selama kultur dahak, atau eosinofil, yang dianggap sebagai karakteristik asma bronkial dan penyakit paru-paru alergi lainnya. Pada asma bronkial, spiral Curschmann (cetakan yang mengandung lendir dari bronkus yang menyempit secara spasmodik) dan kristal Charcot-Leyden (diasumsikan sebagai sisa eosinofil) dapat dideteksi dalam dahak. Kehadiran eritrosit dalam apusan menunjukkan adanya campuran darah sebagai tanda perdarahan bronkial atau paru. Makrofag alveolar dapat dideteksi, yang menunjukkan bahwa bahan tersebut diperoleh dari bagian dalam saluran pernapasan. Jika mengandung derivatif hemoglobin (siderofag, sel cacat jantung), orang dapat berpikir tentang adanya stagnasi darah dalam sirkulasi paru-paru (cacat jantung mitral dekompensasi, penyebab gagal jantung lainnya). Mikroskopi umum dahak dapat mengungkapkan serat elastis - tanda kerusakan jaringan paru-paru (abses dan gangren paru-paru, tuberkulosis), serta drus jamur. Metode terpenting untuk mempelajari dahak adalah identifikasi bakteri dalam apusan yang diwarnai dengan Gram, yang memberikan informasi berharga tentang penyebab proses inflamasi, terutama pneumonia, dan memungkinkan pengobatan etiologi yang lebih terarah.
Pemeriksaan cairan lavage
Dalam beberapa tahun terakhir, pemeriksaan mikroskopis cairan yang diperoleh dengan mencuci (dari lavage bahasa Inggris - mencuci) dinding bronkus subsegmental dengan larutan isotonik - cairan lavage bronkoalveolar (BALF), yang disedot dengan bronkofibroskop yang sama yang digunakan untuk meneteskan larutan, telah tersebar luas. Komposisi seluler normal BALF pada bukan perokok per 100-300 ml cairan diwakili terutama oleh makrofag alveolar (hingga 90%), neutrofil pita (1-2%), limfosit (7-12%), dan sel epitel bronkial (1-5%). Kesimpulan diagnostik yang penting dibuat berdasarkan perubahan komposisi seluler BALF, aktivitas makrofag alveolar, dan sejumlah indikator imunologi dan biokimia lainnya. Misalnya, pada lesi paru difus yang umum seperti sarkoidosis, limfosit mendominasi neutrofil di BALF; Deteksi jamur dan pneumosit memungkinkan mendiagnosis varian langka infeksi bronkopulmonalis.
Tusukan pleura
Pemeriksaan cairan yang diperoleh melalui tusukan pleura memiliki nilai diagnostik tertentu. Jenisnya (ringan, bening, keruh, purulen, berdarah, chylous), bau, dan kepadatan relatif kandungan protein ditentukan. Dengan adanya eksudat (berbeda dengan transudat), kepadatan relatif dan kandungan protein dalam cairan yang diperoleh tinggi, masing-masing lebih dari 1,015 dan 2,5%; saat ini, sebagai pengganti uji Rivolt, rasio kandungan protein dalam cairan pleura terhadap kandungan protein dalam plasma ditentukan (dengan adanya eksudat, lebih dari 0,5).
Metode pemeriksaan sinar X
Yang paling penting dalam diagnosis penyakit pernapasan adalah metode radiologi, yang mengonfirmasi asumsi diagnostik yang muncul pada tahap pemeriksaan sebelumnya, dapat diandalkan selama pengamatan dinamis, dan dalam beberapa kasus membantu mengklarifikasi etiologi penyakit bahkan sebelum menerima hasil studi bakteriologis dan sitologis. Pentingnya metode radiologi dalam menentukan lokalisasi perubahan paru dan memahami esensi prosesnya tidak bersyarat. Misalnya, bronkopneumonia dan lesi jamur dapat ditentukan di bagian paru mana pun, perubahan lobar dan segmental terutama merupakan karakteristik pneumonia, infark paru, dan pertumbuhan tumor endobronkial.
Saat ini, fluoroskopi lebih jarang digunakan, karena melibatkan beban radiasi yang lebih tinggi, interpretasi perubahan sebagian besar subjektif, pengamatan dinamis komparatif sulit dilakukan, meskipun penggunaan layar televisi dan rekaman video gambar memungkinkan seseorang untuk menghindari beberapa aspek negatif. Keuntungan dari metode ini adalah kemampuan untuk mempelajari paru-paru saat bernapas, khususnya gerakan diafragma, keadaan sinus, dan posisi esofagus.
Pemeriksaan sinar-X ( fluorografi ) adalah metode pemeriksaan tambahan yang paling objektif, tersebar luas, dan pada dasarnya merupakan metode utama, yang memungkinkan untuk memperoleh data yang akurat dan mengevaluasinya secara dinamis. Penggunaan posisi miring, lateral, posisi lordosis (untuk mengidentifikasi lokalisasi apikal), dll. membantu memperjelas diagnosis. Dalam hal ini, fitur parenkim paru, struktur vaskular dan interstisial (pola paru) dianalisis, akar paru-paru dan sejumlah bagian lain dari sistem pernapasan dinilai. Perubahan ditentukan secara lebih rinci selama tomografi dan tomografi terkomputasi. Metode-metode ini memungkinkan untuk mengidentifikasi patologi bronkus, trakea (khususnya, percabangannya), segel yang terletak pada kedalaman yang berbeda. Yang paling informatif dalam hal ini adalah tomografi terkomputasi, yang, berkat penggunaan komputer, secara bersamaan dalam waktu singkat memproses data dari ratusan transiluminasi lapisan jaringan tertentu, memungkinkan untuk memperoleh informasi tentang formasi yang sangat kecil dan sulit diakses untuk pemeriksaan sinar-X konvensional.
Metode radiologi juga mencakup angiopulmonografi kontras dengan pengenalan zat yang mengandung yodium (urotrast, verografin), yang membantu mengidentifikasi karakteristik pembuluh sirkulasi paru-paru, serta arteri pohon bronkial.
Data yang diperoleh dengan menggunakan metode radionuklida memiliki nilai diagnostik tertentu: pengenalan isotop radioaktif dan penilaian selanjutnya terhadap distribusinya di organ dada menggunakan perangkat khusus (pemindai, kamera gamma, dll.). Dalam praktik pulmonologi, isotop radioaktif teknesium ( 99 Tc), khususnya albumin berlabel teknesium, galium ( 67 Ga), xenon ( 133 Xe), indium ( 133 In), fosfor ( 32 P) biasanya digunakan. Metode radionuklida memungkinkan untuk menilai sifat perfusi (teknesium), ventilasi regional (xenon), aktivitas seluler proliferatif interstitium, kelenjar getah bening (gallium). Misalnya, penelitian ini secara andal mengungkapkan gangguan perfusi pada emboli paru, akumulasi isotop galium di kelenjar getah bening mediastinum pada sarkoidosis aktif.
Metode penelitian endoskopi
Tempat khusus dalam pemeriksaan pasien dengan penyakit paru-paru adalah milik metode endoskopi, di antaranya bronkoskopi adalah yang paling penting. Dengan menggunakan bronkofibroskop modern, dimungkinkan untuk menilai secara visual karakteristik saluran pernapasan dari glotis ke bronkus subsegmental, fungsi eskalator mukosiliar, mengambil isi tabung pernapasan pada berbagai tingkat untuk pemeriksaan sitologi dan bakteriologis, melakukan lavage bronkoalveolar dengan studi selanjutnya dari pencucian yang diperoleh, membuat biopsi tusukan mukosa bronkial, serta biopsi transbronkial jaringan yang berdekatan (kelenjar getah bening, paru-paru). Bronkoskop juga digunakan untuk tujuan terapeutik, kadang-kadang untuk mencuci bronkus dan pemberian lokal agen antibakteri pada penyakit bronkiektasis (sanitasi bronkial), tetapi terutama untuk mencairkan dan menyedot lendir dari lumen bronkus yang tersumbat selama serangan asma bronkial yang tidak terkendali, terutama dengan adanya gambaran "paru-paru diam", pengangkatan benda asing.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indikasi bronkoskopi
Indikasi |
Catatan |
Hemoptisis. |
Untuk menentukan sumbernya (sebaiknya pada periode mendekati akhir pendarahan) dan menghentikan pendarahan. |
Batuk kronis tanpa penyebab yang jelas. |
Mungkin ada tumor endobronkial yang tidak terlihat pada radiografi. |
Penyelesaian pneumonia yang tertunda. |
Untuk menyingkirkan obstruksi bronkial lokal. |
Atelektasis. |
Untuk menentukan penyebabnya. |
Kanker paru-paru. |
Untuk biopsi, penilaian operabilitas. |
Abses paru-paru. |
Untuk menyingkirkan obstruksi bronkial, dapatkan bahan untuk pemeriksaan bakteriologis dan untuk meningkatkan drainase. |
Benda asing. |
Untuk menghapus. |
Bronkoskopi wajib dilakukan pada pasien dengan hemoptisis (terutama yang berulang) atau pendarahan paru; dengan melakukan pemeriksaan ini dapat diketahui sumber (trakea, bronkus, parenkim) dan penyebab (bronkiektasis, tumor, tuberkulosis) pendarahan.
Di antara metode endoskopi lainnya, meskipun jarang digunakan, adalah torakoskopi (pemeriksaan lapisan pleura) dan mediastinoskopi (pemeriksaan mediastinum anterior), yang salah satu tujuan utamanya adalah biopsi area terkait.
Pemeriksaan USG (ultrasonografi)
Dalam pulmonologi, USG belum terlalu informatif; USG dapat digunakan untuk mengidentifikasi area kecil eksudat dan melakukan tusukan pleura.
Tes intradermal
Dalam diagnosis beberapa penyakit paru-paru, tes intradermal digunakan, yang membantu menentukan keberadaan atopi (misalnya, rinitis alergi, beberapa jenis asma bronkial), penyebab eosinofilia paru;tes tuberkulin (terutama dalam praktik pediatrik dan remaja), tes Kveim (dalam diagnosis sarkoidosis) memiliki nilai diagnostik.
Studi fungsi pernapasan eksternal
Evaluasi keadaan fungsional organ pernapasan merupakan tahap terpenting dari pemeriksaan pasien. Fungsi paru-paru sangat beragam: pertukaran gas, pengaturan keseimbangan asam-basa, pertukaran panas, pertukaran air, sintesis produk biologis aktif, tetapi salah satu fungsi utama organ pernapasan adalah fungsi pertukaran gas, yang meliputi aliran udara ke dalam alveoli (ventilasi), pertukaran gas di alveoli (difusi), dan pengangkutan oksigen oleh darah kapiler paru (perfusi). Oleh karena itu, tempat khusus dalam studi organ pernapasan ditempati oleh studi fungsi alat pernapasan eksternal. Fungsi normal sistem ini memastikan pertukaran gas antara lingkungan eksternal dan internal, dan karenanya menentukan kelengkapan respirasi jaringan, itulah sebabnya penting untuk memahami peran semua komponen mekanisme respirasi eksternal. Dokter harus menetapkan kapasitas fungsional sistem ini, yaitu mengidentifikasi tingkat kegagalan pernapasan.
Metode yang paling penting untuk menentukan fungsi respirasi eksternal, terutama fungsi ventilasi, adalah spirografi. Indikator spirografi utama (volume paru-paru) dibagi menjadi statis dan dinamis. Kelompok pertama mencakup parameter volumetrik. Pertama-tama, ini adalah kapasitas vital paru-paru (VC), yaitu volume udara selama pernafasan maksimum yang dihasilkan setelah inhalasi maksimum. Dari indikator dinamis, kapasitas vital paksa paru-paru (FVC) sangat penting - volume udara selama pernafasan paling intens dan cepat, yaitu 80-85% dari VC pada detik pertama pernafasan (FEV1) (tes Tiffeneau). FVC dipengaruhi oleh keadaan patensi bronkial: semakin kecil lumen bronkus, semakin sulit pernafasan, semakin kecil volume pernafasan paksa.
Indikator dinamis lainnya adalah kecepatan volumetrik dari inhalasi dan ekshalasi paksa (biasanya 5-7 l/detik) dan selama pernapasan tenang (biasanya 300-500 ml/detik) - ini ditentukan oleh perangkat khusus, pneumotachometer, dan mencerminkan keadaan patensi bronkial: penurunan kecepatan ekshalasi merupakan tanda obstruksi bronkial.
Parameter laju pernapasan direpresentasikan secara grafis dengan memplot kurva aliran-volume, yang setiap titiknya berkorespondensi dengan persentase tertentu dari FVC: laju aliran udara (dalam liter per 1 detik) diplot sepanjang sumbu ordinat, volume ekspirasi paksa (dalam persen atau liter) diplot sepanjang sumbu absis, dan laju aliran volumetrik puncak dan sesaat (MVF) ditentukan pada saat ekspirasi paksa. Dalam kasus obstruksi bronkial, kurva bergeser ke kiri dan memiliki bagian terminal yang datar, dalam kasus restriksi paru-paru, kurva bergeser ke kanan dan bentuknya tidak berbeda dari norma.
Kapasitas difusi paru-paru dapat ditentukan dengan menggunakan karbon monoksida (CO) yang mengalir melalui membran (seperti O2): ketika CO dihirup, laju difusi dihitung, yang menurun (kadang-kadang secara signifikan) pada lesi parah pada membran alveolar dan interstitium paru-paru.
Saat menilai fungsi pernapasan, penentuan tekanan parsial oksigen dan karbon dioksida, serta pH darah arteri, sangat penting secara klinis.
Keadaan kapiler (perfusi atau pengangkutan oksigen oleh darah) dinilai dengan menghirup oksigen murni: peningkatan PO2 yang tidak mencukupi dalam darah arteri setelah menghirup menunjukkan kapasitas perfusi paru-paru yang buruk.
Siapa yang harus dihubungi?

